Lipoproteína (a): Guía Definitiva de Riesgo Cardiovascular | Ketocis
Resumen Clínico Rápido
🔬 Clasificación
Lipoproteína aterogénica y trombogénica
⚙️ Origen
Hígado (gen LPA)
📋 Impacto Principal
Riesgo Cardiovascular Independiente (aterosclerosis, trombosis, estenosis aórtica)
En el vasto y complejo universo de la salud cardiometabólica, existe un actor poco conocido para el público general, pero de creciente importancia para la comunidad científica: la lipoproteína (a), o Lp(a). A menudo malinterpretada o directamente ignorada en los perfiles lipídicos rutinarios, esta partícula lipoproteica representa un factor de riesgo cardiovascular independiente y genéticamente determinado que merece una atención profunda. Su comprensión es crucial, especialmente para aquellos que buscan optimizar su salud a través de enfoques metabólicos como la cetosis, donde el control de todos los biomarcadores es fundamental.
Como investigador médico con un PhD y copywriter clínico experto en SEO para el Glosario Ketocis, mi objetivo es desentrañar los misterios de la Lp(a), proporcionando una guía enciclopédica definitiva. Exploraremos su intrincada estructura, su fisiología molecular, su papel en la patogenia de enfermedades cardiovasculares y las estrategias actuales para su manejo, diferenciándola claramente de otras lipoproteínas.
Resumen Clínico
- Lp(a) es un factor de riesgo genético: Sus niveles están determinados en un 80-90% por la genética (gen LPA) y no se ven afectados significativamente por la dieta o el ejercicio.
- Riesgo cardiovascular independiente: Un nivel elevado de Lp(a) aumenta el riesgo de aterosclerosis, enfermedad coronaria, estenosis aórtica y trombosis, incluso en personas con otros factores de riesgo controlados.
- Medición esencial: Es recomendable medir la Lp(a) al menos una vez en la vida, especialmente en individuos con historial familiar de enfermedad cardiovascular prematura o riesgo inexplicable.
La Lp(a) es como el colesterol LDL, solo hay que bajarla con dieta y ejercicio.
Aunque comparte similitudes con el LDL, la Lp(a) tiene una partícula adicional, la apolipoproteína(a), y su nivel está determinado genéticamente en un 80-90%. La dieta y el ejercicio tienen un impacto mínimo en su reducción, a diferencia del LDL. Su manejo requiere un enfoque médico más específico, incluyendo terapias farmacológicas avanzadas.
¿Qué es la Lipoproteína (a)? Una Mirada a su Estructura y Origen
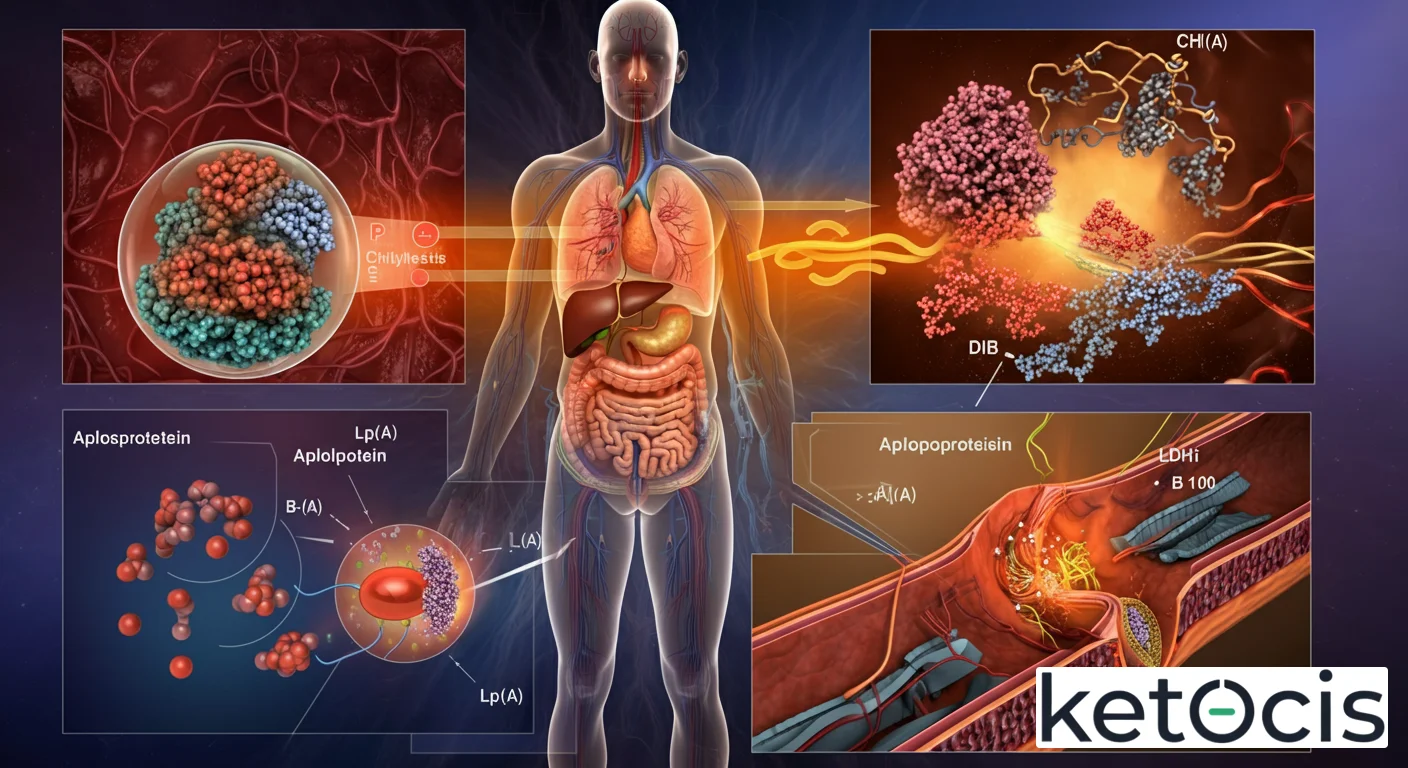
La lipoproteína (a) es una variante de la lipoproteína de baja densidad (LDL), la conocida como «colesterol malo». Sin embargo, la Lp(a) no es simplemente un LDL más; posee una característica distintiva que la hace única y particularmente preocupante: la adición covalente de una proteína extra, la apolipoproteína(a) (apo(a)), a la apolipoproteína B-100 (apoB-100) del LDL. Esta apo(a) es estructuralmente similar al plasminógeno, una proteína clave en el sistema fibrinolítico del cuerpo, lo que le confiere propiedades pro-trombóticas.
Fisiología Molecular: La Singularidad de Apo(a)
La apolipoproteína(a) es un polipéptido grande y altamente glicosilado, cuya estructura se caracteriza por la presencia de múltiples «dominios Kringle». Estos dominios son secuencias de aminoácidos que se pliegan en estructuras tridimensionales específicas, y en el caso de la apo(a), son homólogos a los dominios Kringle del plasminógeno. La cantidad de estas repeticiones Kringle IV tipo 2 (KIV-2) varía enormemente entre individuos, lo que se traduce en una gran variabilidad en el tamaño de la apo(a) y, consecuentemente, en los niveles de Lp(a) en sangre.
La síntesis de la apo(a) ocurre principalmente en el hígado, donde se une a la apoB-100 de las partículas de LDL mediante un enlace disulfuro. El gen que codifica la apo(a), el gen LPA, se encuentra en el cromosoma 6 y es responsable de la mayor parte de la variabilidad interindividual de los niveles plasmáticos de Lp(a). Esto significa que los niveles de Lp(a) son en gran medida genéticos, con una heredabilidad estimada del 80% al 90%. Esta fuerte determinación genética implica que factores externos como la dieta y el ejercicio tienen un impacto limitado en la reducción de sus niveles, a diferencia de otras lipoproteínas como el LDL-c.
Propósito Evolutivo: ¿Un Arma de Doble Filo?
El propósito evolutivo de la Lp(a) ha sido objeto de considerable debate. Una hipótesis sugiere que pudo haber evolucionado para ayudar en la cicatrización de heridas o la reparación de tejidos durante épocas de escasez de alimentos o infecciones, donde las propiedades pro-coagulantes y anti-fibrinolíticas podrían haber ofrecido una ventaja de supervivencia. Al imitar al plasminógeno, la Lp(a) podría haber contribuido a estabilizar coágulos o a prevenir la pérdida excesiva de sangre. Sin embargo, en el contexto de la dieta y el estilo de vida modernos, esta «ventaja» ancestral se convierte en un riesgo, ya que contribuye a la formación de coágulos patológicos y a la aterosclerosis.
Mecanismo de Acción: Cómo Lp(a) Daña tus Arterias
El principal peligro de la Lp(a) radica en su doble mecanismo de acción, que contribuye tanto a la aterosclerosis (endurecimiento de las arterias) como a la trombosis (formación de coágulos). Su estructura híbrida le permite participar en ambos procesos, convirtiéndola en una partícula particularmente aterotrombogénica.
Aterosclerosis Acelerada
Como el LDL, la Lp(a) puede infiltrarse en la pared arterial, donde se oxida y es captada por los macrófagos, contribuyendo a la formación de células espumosas y la placa aterosclerótica. Sin embargo, la apo(a) aporta elementos adicionales a este proceso:
- Inflamación y Activación Endotelial: La Lp(a) oxidada es un potente inductor de inflamación en la pared vascular. Promueve la expresión de moléculas de adhesión en las células endoteliales, facilitando la entrada de monocitos y linfocitos, y estimulando la liberación de citoquinas proinflamatorias.
- Calcificación Valvular: La Lp(a) es un predictor independiente de la calcificación de la válvula aórtica y la estenosis aórtica. Se cree que deposita lípidos y calcio en las valvas, promoviendo su endurecimiento y disfunción.
- Transporte de Colesterol Oxidado: La Lp(a) transporta una cantidad significativa de fosfolípidos oxidados, que son altamente inflamatorios y pro-aterogénicos, exacerbando el daño vascular.
Propiedades Pro-trombóticas y Anti-fibrinolíticas
La similitud estructural de la apo(a) con el plasminógeno es la clave de su papel en la trombosis. El plasminógeno es el precursor de la plasmina, una enzima que disuelve los coágulos sanguíneos (fibrinólisis). La apo(a) compite con el plasminógeno por los sitios de unión en la superficie celular y en la fibrina, inhibiendo así la formación de plasmina y ralentizando la disolución de los coágulos. Esto aumenta el riesgo de eventos trombóticos, como infartos de miocardio y accidentes cerebrovasculares.
Diagnóstico y Evaluación del Riesgo
Dado su papel crítico en el riesgo cardiovascular, la medición de la Lp(a) es cada vez más recomendada. Se sugiere que se mida al menos una vez en la vida de un individuo, especialmente si hay antecedentes familiares de enfermedad cardiovascular prematura, aterosclerosis progresiva a pesar de un buen control de otros factores de riesgo, o si se ha experimentado un evento cardiovascular a una edad temprana.
Valores de Referencia y Unidades
Los niveles de Lp(a) se pueden medir en miligramos por decilitro (mg/dL) o en nanomoles por litro (nmol/L). La conversión aproximada es 1 mg/dL ≈ 2.5 nmol/L. La mayoría de las guías clínicas sugieren un umbral de riesgo:
- Riesgo Elevado: Generalmente se considera un nivel superior a 50 mg/dL (aproximadamente 125 nmol/L) como un factor de riesgo significativo. Sin embargo, algunos estudios sugieren que cualquier nivel por encima de 30 mg/dL (75 nmol/L) ya confiere un riesgo incremental.
- Riesgo Muy Elevado: Niveles superiores a 100 mg/dL (250 nmol/L) se asocian con un riesgo muy alto, comparable al de la hipercolesterolemia familiar.
Es importante destacar que la variabilidad en los ensayos de Lp(a) puede ser un desafío, por lo que es crucial que las mediciones se realicen con métodos estandarizados y que los resultados sean interpretados por un profesional de la salud.
Biohacking: Conoce tu Gen LPA
Un tip fascinante para la gestión de la Lp(a) es considerar un análisis genético. Dado que los niveles de Lp(a) están predominantemente determinados por el gen LPA, conocer las variantes genéticas específicas que posees puede darte una comprensión profunda de tu predisposición. Algunas variantes están fuertemente asociadas con niveles elevados de Lp(a) y un mayor riesgo cardiovascular. Este conocimiento temprano te permite adoptar una estrategia proactiva de monitoreo y, si es necesario, discutir con tu médico las opciones de intervención, incluso antes de que los síntomas se manifiesten. Es como tener un mapa genético personalizado para tu salud cardiometabólica.
Estrategias de Manejo y Optimización
Dado que la Lp(a) es en gran parte resistente a los cambios en el estilo de vida, su manejo representa un desafío único. Sin embargo, esto no significa que no haya estrategias para mitigar el riesgo asociado.
Impacto de la Dieta Cetogénica y el Ayuno
Para el contexto del Glosario Ketocis, es fundamental abordar el papel de la dieta cetogénica y el ayuno intermitente en la Lp(a). La evidencia actual sugiere que estas intervenciones nutricionales tienen un efecto mínimo o nulo en la reducción directa de los niveles de Lp(a). A diferencia del LDL-c o los triglicéridos, que a menudo mejoran con la cetosis, la Lp(a) permanece relativamente estable.
Sin embargo, esto no resta valor a la dieta cetogénica para individuos con Lp(a) elevada. Una dieta cetogénica bien formulada y el ayuno pueden mejorar otros marcadores de salud cardiovascular, como la reducción de triglicéridos, el aumento del HDL-c, la mejora de la sensibilidad a la insulina y la disminución de la inflamación sistémica. Al optimizar estos factores, se puede crear un entorno cardiometabólico más saludable que, aunque no reduzca la Lp(a) en sí misma, puede mitigar el impacto negativo de su elevación. Es decir, se reduce el riesgo global al mejorar el resto del perfil de riesgo.
Intervenciones Farmacológicas
Hasta hace poco, las opciones farmacológicas para reducir la Lp(a) eran limitadas y con efectos modestos:
- Niacina: En dosis altas, la niacina puede reducir la Lp(a) en un 15-30%, pero sus efectos secundarios (sofocos, toxicidad hepática) a menudo limitan su uso.
- Estatinas: Paradójicamente, las estatinas, que son la piedra angular del tratamiento del colesterol alto, suelen tener un efecto neutro o incluso pueden elevar ligeramente los niveles de Lp(a) en algunos individuos, aunque reducen significativamente el LDL-c. Su beneficio general en la reducción del riesgo cardiovascular en pacientes con Lp(a) elevada se debe a la reducción de otros factores de riesgo.
- Inhibidores de PCSK9: Fármacos como evolocumab y alirocumab pueden reducir la Lp(a) en un 20-30%, además de disminuir drásticamente el LDL-c. Estos son una opción importante para pacientes de alto riesgo.
Terapias Novedosas: El Futuro del Tratamiento
La investigación sobre la Lp(a) está en auge, y se están desarrollando terapias innovadoras con el potencial de reducir drásticamente sus niveles:
- Oligonucleótidos Antisense (ASO): Fármacos como el pelacarsen (anteriormente TQJ230 o IONIS-APO(a)-LRx) están diseñados para inhibir la producción de apo(a) en el hígado. Los ensayos clínicos han mostrado reducciones de Lp(a) de hasta un 80% o más, lo que representa un cambio de paradigma en el tratamiento.
- ARN de Interferencia (ARNi): Terapias como el olpasiran también buscan silenciar el gen LPA, con resultados prometedores en la reducción de Lp(a).
Estas terapias están en fases avanzadas de investigación y podrían estar disponibles en un futuro no muy lejano, ofreciendo una esperanza real para aquellos con Lp(a) muy elevada y alto riesgo cardiovascular.
Alerta Médica: No ignores tu Lp(a)
Es crucial entender que la Lp(a) no es un factor de riesgo que puedas «controlar» fácilmente con la dieta y el ejercicio, como sí ocurre con los triglicéridos o incluso con parte del LDL-c. La persistencia de niveles elevados de Lp(a) a pesar de un estilo de vida saludable y otros marcadores lipídicos óptimos, es una clara señal de que el riesgo cardiovascular subyacente sigue siendo significativo. No caigas en el mito de que una dieta cetogénica o el ayuno por sí solos eliminarán el riesgo asociado a la Lp(a). Si tus niveles son altos, es imperativo buscar la evaluación y el consejo de un cardiólogo o un especialista en lípidos para establecer un plan de manejo adecuado que podría incluir medicación específica.
Conclusiones: La Lp(a) en el Panorama de la Salud Cardiometabólica
La lipoproteína (a) es un factor de riesgo cardiovascular potente e independiente, determinado en gran medida por nuestra herencia genética. Su estructura única, con la adición de la apolipoproteína(a), le confiere propiedades tanto aterogénicas como trombogénicas, contribuyendo a la enfermedad coronaria, la estenosis aórtica y eventos trombóticos.
Aunque la dieta cetogénica y el ayuno pueden optimizar otros aspectos de la salud cardiometabólica, no son herramientas directas para reducir la Lp(a). La clave reside en la detección temprana mediante una medición única en la vida y en un enfoque proactivo que, para muchos, implicará la consulta con especialistas y, potencialmente, el uso de terapias farmacológicas existentes o futuras. Comprender la Lp(a) es un paso fundamental hacia una gestión más personalizada y efectiva del riesgo cardiovascular, permitiéndonos ir más allá de los parámetros lipídicos tradicionales para construir una salud duradera.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.