Receptor de Insulina: La Llave Maestra del Metabolismo | Ketocis
Resumen Clínico Rápido
🔬 Clasificación
Proteína transmembrana, Receptor Tirosina Quinasa
⚙️ Función
Transducción de señal de insulina, regulación glucosa y crecimiento
📋 Impacto
Central en metabolismo, resistencia ligada a diabetes tipo 2
El Receptor de Insulina: La Llave Maestra que Desbloquea el Metabolismo
En el intrincado universo de la fisiología humana, existen estructuras moleculares que actúan como verdaderos directores de orquesta, coordinando procesos vitales con una precisión asombrosa. Entre ellas, el receptor de insulina se erige como una entidad de importancia capital, una puerta de entrada esencial para que la hormona insulina ejerza sus múltiples efectos sobre el metabolismo. Para el Glosario Ketocis, comprender a fondo este receptor no es solo un ejercicio académico, sino una piedra angular para entender la salud metabólica, la resistencia a la insulina y cómo estrategias como la cetosis y el ayuno pueden influir en él.
Este receptor no es una simple cerradura; es una máquina molecular compleja, finamente regulada, que detecta la presencia de insulina en el torrente sanguíneo y traduce esa señal en una cascada de eventos intracelulares. Su correcto funcionamiento es sinónimo de eficiencia metabólica, permitiendo que las células capten glucosa, sinteticen proteínas y almacenen energía. Cuando esta llave maestra se oxida o se bloquea, el metabolismo se desincroniza, abriendo la puerta a condiciones crónicas que afectan a millones de personas en el mundo.
Como investigador médico PhD y copywriter clínico, mi objetivo es desentrañar la complejidad del receptor de insulina, desde su estructura molecular hasta su impacto en la salud y las estrategias para optimizar su sensibilidad. Prepárense para una inmersión profunda en uno de los protagonistas más fascinantes de nuestra bioquímica interna.
Resumen Clínico: Puntos Clave del Receptor de Insulina
- El Receptor de Insulina (IR) es una proteína transmembrana esencial que detecta la hormona insulina y desencadena respuestas celulares vitales.
- Su función principal es mediar la captación de glucosa por las células, el almacenamiento de energía y la síntesis de macromoléculas.
- La resistencia a la insulina, una disfunción del IR y sus vías de señalización, es un factor central en la diabetes tipo 2 y el síndrome metabólico.
- Estrategias como dietas bajas en carbohidratos, ayuno intermitente y ejercicio regular pueden mejorar la sensibilidad del IR.
La insulina es la única causa del aumento de peso y siempre es mala.
La insulina es una hormona anabólica vital para la vida y el almacenamiento de energía. El problema surge con la resistencia a la insulina y la hiperinsulinemia crónica, no con la hormona en sí.
Origen y Estructura: La Arquitectura de una Señal
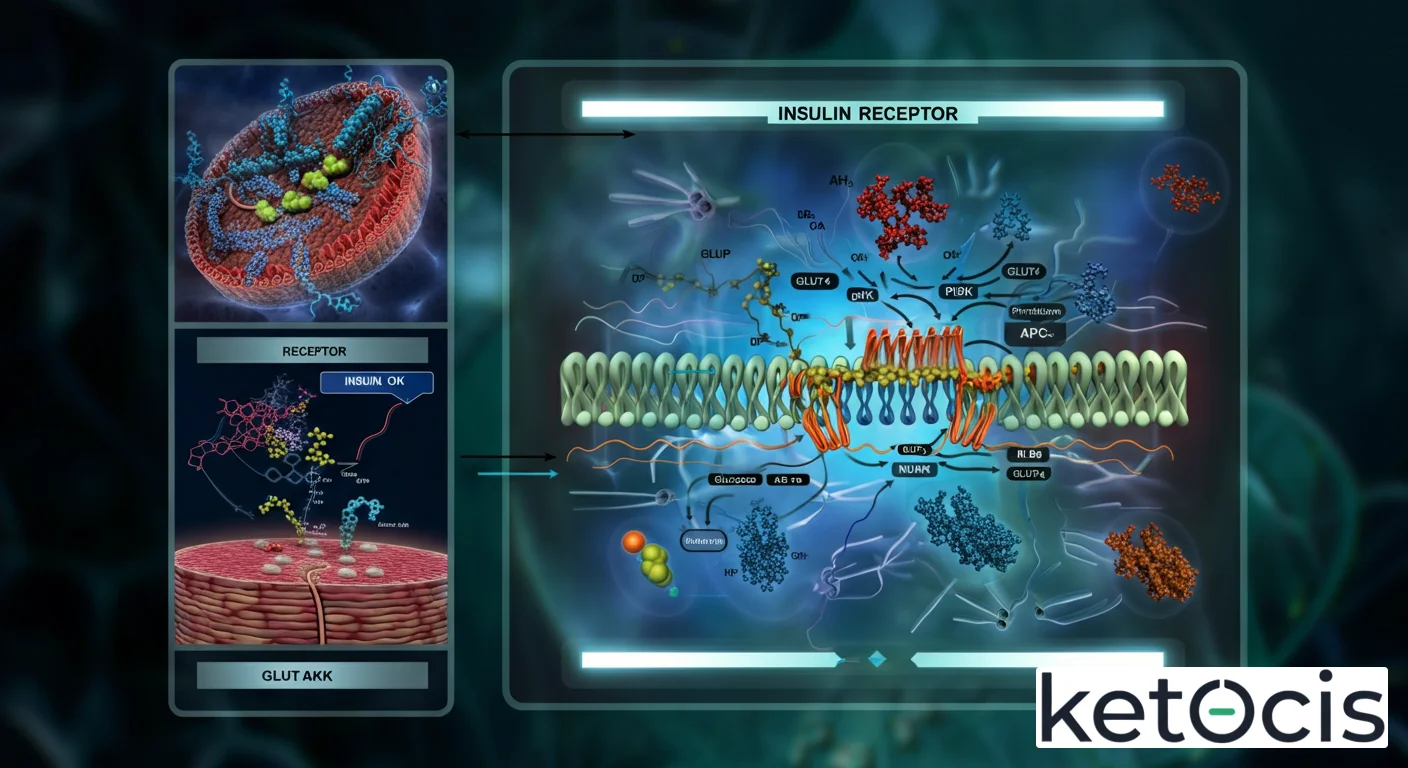
El receptor de insulina (IR) es una glicoproteína transmembrana que pertenece a la familia de los receptores tirosina quinasa. Su origen genético se encuentra en el cromosoma 19 humano, donde se codifica para una única cadena polipeptídica que, tras su síntesis, sufre un procesamiento postraduccional crucial. Esta cadena precursora se escinde para formar dos subunidades distintas: una subunidad alfa (α) y una subunidad beta (β).
La estructura funcional del receptor maduro es un tetrámero compuesto por dos subunidades alfa y dos subunidades beta, unidas por enlaces disulfuro. Esta configuración (α2β2) es fundamental para su actividad. Las subunidades alfa, que son completamente extracelulares, son las responsables de unir la insulina. Contienen dominios ricos en cisteína que forman una especie de «trampa» molecular para la hormona. Una vez que la insulina se une, induce un cambio conformacional en la subunidad alfa que se transmite a las subunidades beta.
Las subunidades beta son las verdaderas «máquinas» de señalización. Cada subunidad beta consta de tres dominios principales: un dominio extracelular que está en contacto con la subunidad alfa, un dominio transmembrana que ancla el receptor a la membrana celular, y un dominio intracelular. Este dominio intracelular es el que alberga la actividad enzimática de tirosina quinasa. Dentro de este dominio, existen múltiples residuos de tirosina que pueden ser fosforilados, y esta fosforilación es el evento clave que inicia la cascada de señalización intracelular. La presencia del IR es ubicua en casi todas las células del cuerpo, pero es particularmente abundante en tejidos metabólicamente activos como el hígado, el músculo esquelético y el tejido adiposo, donde la acción de la insulina es más crítica.
Mecanismo de Acción: La Danza Molecular de la Insulina
La magia del receptor de insulina reside en su capacidad para traducir una señal externa (la insulina) en una respuesta interna compleja y coordinada. Este proceso, conocido como transducción de señales, comienza en el momento en que la insulina se une a sus sitios específicos en las subunidades alfa del receptor. Esta unión induce un cambio conformacional que provoca la aproximación de los dominios intracelulares de las subunidades beta.
Esta proximidad activa la actividad tirosina quinasa intrínseca de los dominios beta, lo que lleva a la autofosforilación de múltiples residuos de tirosina dentro de las propias subunidades beta. Es decir, el receptor se «activa a sí mismo» mediante la adición de grupos fosfato a sus tirosinas. Estos residuos de tirosina fosforilados actúan como sitios de acoplamiento para otras proteínas intracelulares, particularmente los sustratos del receptor de insulina (IRS, por sus siglas en inglés: Insulin Receptor Substrates).
Existen varias proteínas IRS (IRS-1, IRS-2, IRS-3, IRS-4), y su fosforilación por el IR activado es un paso crítico. Una vez fosforiladas, las proteínas IRS actúan como plataformas de señalización, reclutando y activando otras proteínas que contienen dominios SH2. Esto da lugar a la bifurcación de la señal en dos vías principales:
- Vía PI3K/Akt (Fosfoinosítido 3-Quinasa/Proteína Quinasa B): Esta es la vía más importante para los efectos metabólicos de la insulina. La activación de PI3K conduce a la producción de PIP3, que a su vez activa a la proteína Akt. Akt es una quinasa clave que fosforila múltiples proteínas diana, resultando en:
- Translocación de GLUT4: En células musculares y adipocitos, Akt promueve el movimiento de los transportadores de glucosa GLUT4 desde vesículas intracelulares a la membrana plasmática, aumentando drásticamente la captación de glucosa.
- Síntesis de Glucógeno: Akt inactiva la glucógeno sintasa quinasa 3 (GSK3), lo que permite que la glucógeno sintasa se active y promueva la síntesis de glucógeno en el hígado y el músculo.
- Síntesis de Proteínas: Akt activa la vía mTOR, esencial para la síntesis proteica y el crecimiento celular.
- Efectos Anti-apoptóticos: Contribuye a la supervivencia celular.
- Vía MAPK (Proteína Quinasa Activada por Mitógenos): Esta vía, que incluye Ras/Raf/MEK/ERK, se activa predominantemente a través de la proteína Grb2, que se une a IRS fosforiladas. La vía MAPK está más involucrada en los efectos mitogénicos de la insulina, como el crecimiento celular, la proliferación y la expresión génica. Aunque menos directamente relacionada con la captación aguda de glucosa, es fundamental para el desarrollo y mantenimiento de los tejidos.
La interconexión y complejidad de estas vías permiten una respuesta celular finamente sintonizada a los niveles de insulina, orquestando el almacenamiento de nutrientes y el crecimiento.
Regulación y Moduladores: El Equilibrio Dinámico
La actividad del receptor de insulina no es estática; está sujeta a una regulación constante para mantener la homeostasis metabólica. Esta regulación puede ocurrir a múltiples niveles, desde la expresión génica del receptor hasta su reciclaje y degradación.
- Regulación por Niveles de Insulina: La exposición crónica a niveles elevados de insulina (hiperinsulinemia), común en dietas ricas en carbohidratos refinados y en la obesidad, puede llevar a una down-regulation del receptor. Esto significa que la célula reduce el número de receptores de insulina en su superficie, o bien, los internaliza y los degrada más rápidamente. Esta es una de las respuestas adaptativas del cuerpo para protegerse de una estimulación excesiva, pero también contribuye a la resistencia a la insulina. Por el contrario, períodos de bajos niveles de insulina, como durante el ayuno o dietas cetogénicas, pueden llevar a una up-regulation, aumentando la cantidad de receptores y mejorando la sensibilidad.
- Fosforilación por Otras Quinasas: Además de la autofosforilación en tirosina, el receptor de insulina y las proteínas IRS pueden ser fosforilados en residuos de serina y treonina por otras quinasas. Esta fosforilación de serina/treonina a menudo actúa como un mecanismo inhibitorio, bloqueando la actividad de la tirosina quinasa del IR o la capacidad de IRS para interactuar con las vías descendentes. Este es un mecanismo clave de la resistencia a la insulina inducida por la inflamación, el estrés oxidativo y la acumulación de lípidos intracelulares.
- Endocitosis y Reciclaje: Una vez que la insulina se une al receptor, el complejo insulina-receptor puede ser internalizado en la célula a través de un proceso llamado endocitosis mediada por clatrina. Dentro de la célula, el complejo puede ser disociado, y el receptor puede ser reciclado de nuevo a la superficie celular, o bien, degradado en los lisosomas. La velocidad de este reciclaje y degradación influye directamente en el número de receptores disponibles en la superficie celular.
- Factores Ambientales y Estilo de Vida: La dieta, el ejercicio, el sueño y el manejo del estrés son moduladores potentes. Una dieta rica en azúcares y grasas saturadas, la inactividad física y el estrés crónico pueden promover la inflamación y la lipotoxicidad, que a su vez inducen la fosforilación de serina/treonina y la down-regulation del receptor, exacerbando la resistencia a la insulina.
El Receptor de Insulina en el Contexto de Ketocis y Ayuno
El enfoque ketogénico y el ayuno intermitente son estrategias dietéticas que tienen un profundo impacto en la sensibilidad del receptor de insulina. Su beneficio principal radica en la reducción sostenida de los niveles de insulina, lo que permite que los receptores «descansen» y se vuelvan más sensibles a la hormona cuando esta se presenta.
- Mejora de la Sensibilidad: Al reducir la carga constante de glucosa y, por ende, la secreción de insulina, el cuerpo experimenta una disminución en la hiperinsulinemia crónica. Esto puede revertir la down-regulation del receptor, aumentando el número de receptores funcionales en la superficie celular. Además, la reducción de la inflamación sistémica y del estrés oxidativo, a menudo asociados con un estilo de vida cetogénico y el ayuno, puede disminuir la fosforilación inhibitoria de serina/treonina en el IR y las proteínas IRS, mejorando la eficiencia de la señalización.
- Cambio de Combustible: En la cetosis, el cuerpo se adapta a utilizar cuerpos cetónicos como fuente principal de energía. Esto significa que muchos tejidos, como el músculo y el cerebro, reducen su dependencia de la glucosa. Aunque esto implica una menor necesidad de captación de glucosa mediada por insulina en estos tejidos, la sensibilidad del receptor de insulina en otros tejidos clave, como el adiposo, puede mejorar, permitiendo una mejor gestión de la energía residual.
- Autofagia y Reciclaje de Receptores: El ayuno intermitente es un potente inductor de la autofagia, un proceso de «limpieza» celular que recicla componentes celulares dañados u obsoletos. Se ha postulado que la autofagia puede contribuir a la mejora de la sensibilidad a la insulina al eliminar receptores dañados o disfuncionales, permitiendo la síntesis de nuevos receptores más eficientes.
En esencia, las estrategias de ketocis y ayuno actúan como un «reinicio» para el sistema de señalización de la insulina, promoviendo un ambiente donde el receptor puede funcionar con mayor eficiencia y las células responden adecuadamente a la hormona.
Biohacking para la Sensibilidad del Receptor de Insulina
¿Sabías que un simple paseo de 15 minutos después de cada comida puede mejorar significativamente la sensibilidad de tus receptores de insulina? La contracción muscular durante el ejercicio de baja intensidad activa vías independientes de la insulina para la captación de glucosa (como la AMPK), reduciendo la necesidad de una fuerte señal de insulina y dando un «descanso» a tus receptores, haciéndolos más sensibles a largo plazo. ¡Aprovecha la biomecánica de tu cuerpo!
Disfunción del Receptor de Insulina: La Raíz de la Resistencia
La disfunción del receptor de insulina es el sello distintivo de la resistencia a la insulina, una condición patológica en la que las células del cuerpo no responden eficazmente a la insulina, a pesar de que la hormona esté presente en cantidades adecuadas o incluso elevadas. Este fenómeno es una de las principales causas subyacentes de la diabetes tipo 2, el síndrome metabólico, la enfermedad del hígado graso no alcohólico (NAFLD), el síndrome de ovario poliquístico (SOP) y un factor de riesgo significativo para enfermedades cardiovasculares y ciertos tipos de cáncer.
Las causas de la resistencia a la insulina son multifactoriales, pero giran en torno a varios mecanismos moleculares que alteran la función del IR y sus vías de señalización:
- Reducción del Número de Receptores: Como se mencionó, la hiperinsulinemia crónica puede llevar a la down-regulation del IR, disminuyendo la capacidad total de las células para unir insulina.
- Defectos en la Actividad Tirosina Quinasa: Mutaciones genéticas raras o, más comúnmente, la fosforilación de serina/treonina inducida por factores como la inflamación (citocinas como TNF-α, IL-6), el estrés oxidativo y la acumulación de lípidos (ácidos grasos libres, ceramidas) pueden inhibir la actividad tirosina quinasa del IR, impidiendo la autofosforilación y la posterior activación de IRS.
- Defectos en las Proteínas IRS: La fosforilación de serina/treonina en las proteínas IRS-1 y IRS-2 es un mecanismo crucial de resistencia. Esto impide que las IRS se unan al IR activado o que activen eficazmente las vías descendentes como PI3K/Akt.
- Alteraciones en la Translocación de GLUT4: Incluso si la señalización inicial es adecuada, defectos en el movimiento de los transportadores GLUT4 a la membrana celular en el músculo y el tejido adiposo pueden llevar a una captación reducida de glucosa.
- Disfunción Mitocondrial: Las mitocondrias disfuncionales pueden contribuir al estrés oxidativo y a la acumulación de intermediarios lipídicos que promueven la resistencia a la insulina.
El resultado final de esta disfunción es que el páncreas se ve obligado a producir cada vez más insulina para intentar mantener los niveles de glucosa en sangre dentro del rango normal, lo que lleva a una hiperinsulinemia compensatoria. Con el tiempo, las células beta del páncreas pueden agotarse, lo que resulta en una insuficiencia insulínica y el desarrollo de la diabetes tipo 2.
Estrategias para Optimizar la Función del Receptor de Insulina
La buena noticia es que la sensibilidad del receptor de insulina es altamente maleable y puede mejorarse significativamente a través de intervenciones en el estilo de vida. La clave es abordar las causas subyacentes de la resistencia.
- Dieta:
- Reducción de Carbohidratos Refinados y Azúcares: Minimizar la ingesta de alimentos que causan picos rápidos y elevados de glucosa e insulina es fundamental.
- Dietas Bajas en Carbohidratos/Cetogénicas: Al reducir drásticamente la carga de glucosa, estas dietas disminuyen la demanda de insulina, permitiendo que los receptores se vuelvan más sensibles.
- Alimentos Integrales y Fibra: Una dieta rica en vegetales, grasas saludables y proteínas de calidad, junto con fibra, ayuda a estabilizar la glucosa y a reducir la inflamación.
- Ejercicio Físico:
- Entrenamiento de Resistencia: Aumenta la masa muscular, que es un tejido metabólicamente activo y un importante consumidor de glucosa. Mejora la captación de glucosa independiente de la insulina.
- Ejercicio Aeróbico: Mejora la función mitocondrial, reduce la inflamación y aumenta la sensibilidad a la insulina.
- Actividad Física Regular: Incluso caminar regularmente puede tener un impacto positivo.
- Ayuno Intermitente y Alimentación Restringida en el Tiempo: Limitar la ventana de alimentación puede reducir la exposición a la insulina, mejorar la sensibilidad y promover la autofagia.
- Manejo del Estrés: El estrés crónico eleva el cortisol, una hormona que puede inducir resistencia a la insulina. Técnicas como la meditación, el yoga o la atención plena son beneficiosas.
- Sueño de Calidad: La privación del sueño altera las hormonas reguladoras del apetito y la glucosa, disminuyendo la sensibilidad a la insulina. Priorizar 7-9 horas de sueño ininterrumpido es vital.
- Suplementación (con precaución y bajo supervisión médica): Algunos suplementos como el cromo, el magnesio, el ácido alfa-lipoico y la berberina han mostrado potencial para mejorar la sensibilidad a la insulina, pero no son un sustituto de los cambios en el estilo de vida.
Alerta Metabólica: El Mito de la Insulina como «Hormona Malvada»
Existe un mito creciente que demoniza a la insulina, etiquetándola como la «hormona malvada» responsable de todo el aumento de peso y las enfermedades. Esta es una simplificación peligrosa. La insulina es una hormona vital y anabólica, esencial para la vida, que regula la glucosa, el crecimiento y el almacenamiento de energía. El verdadero problema no es la insulina en sí, sino la resistencia a la insulina y la hiperinsulinemia crónica, que surgen de un estilo de vida desadaptado. Atacar la insulina en lugar de optimizar la sensibilidad de su receptor es un error fundamental que puede llevar a enfoques dietéticos y de salud perjudiciales.
Conclusión: Un Futuro de Sensibilidad y Salud
El receptor de insulina es mucho más que una simple proteína; es el guardián de nuestra homeostasis metabólica, una interfaz crítica entre nuestro entorno nutricional y la intrincada maquinaria celular. Su capacidad para traducir la señal de la insulina en respuestas fisiológicas es fundamental para la vida y la salud. Comprender su estructura, su complejo mecanismo de acción y las múltiples formas en que su función puede ser regulada o desregulada nos proporciona una visión invaluable sobre la patogénesis de las enfermedades metabólicas.
Para aquellos que buscan optimizar su salud a través de enfoques como la cetosis o el ayuno, el receptor de insulina no es solo un concepto teórico; es el objetivo principal. Al adoptar estrategias que promueven la sensibilidad del receptor, no solo estamos gestionando los niveles de glucosa, sino que estamos restaurando la capacidad innata de nuestro cuerpo para utilizar la energía de manera eficiente, reducir la inflamación y promover la longevidad celular. La ciencia nos ha revelado la complejidad de este receptor, y ahora, armados con este conocimiento, tenemos el poder de influir positivamente en su función, abriendo la puerta a un futuro de mayor vitalidad y bienestar.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.