Lipotoxicidad: Impacto Metabólico y Estrategias Ketogénicas
Resumen Clínico Rápido
🔬 Clasificación
Disfunción Metabólica
⚙️ Impacto Principal
Resistencia a la Insulina, Daño Orgánico
📋 Estrategias
Dieta Cetogénica, Ayuno, Ejercicio
¿Qué es la Lipotoxicidad? Una Guía Definitiva para el Glosario Ketocis
En el vasto y complejo universo de la fisiología humana, el equilibrio metabólico se erige como un pilar fundamental para la salud. Sin embargo, en la era moderna, caracterizada por la abundancia calórica y un estilo de vida sedentario, este equilibrio se ve comprometido con frecuencia. Entre los desafíos emergentes, la lipotoxicidad se posiciona como un concepto crítico, un proceso patofisiológico insidioso que subyace a numerosas enfermedades crónicas no transmisibles. Como investigador médico con un profundo interés en la intersección entre la nutrición, el metabolismo y la salud, es imperativo desglosar este fenómeno para comprender su impacto y, lo que es más importante, cómo podemos mitigar sus efectos.
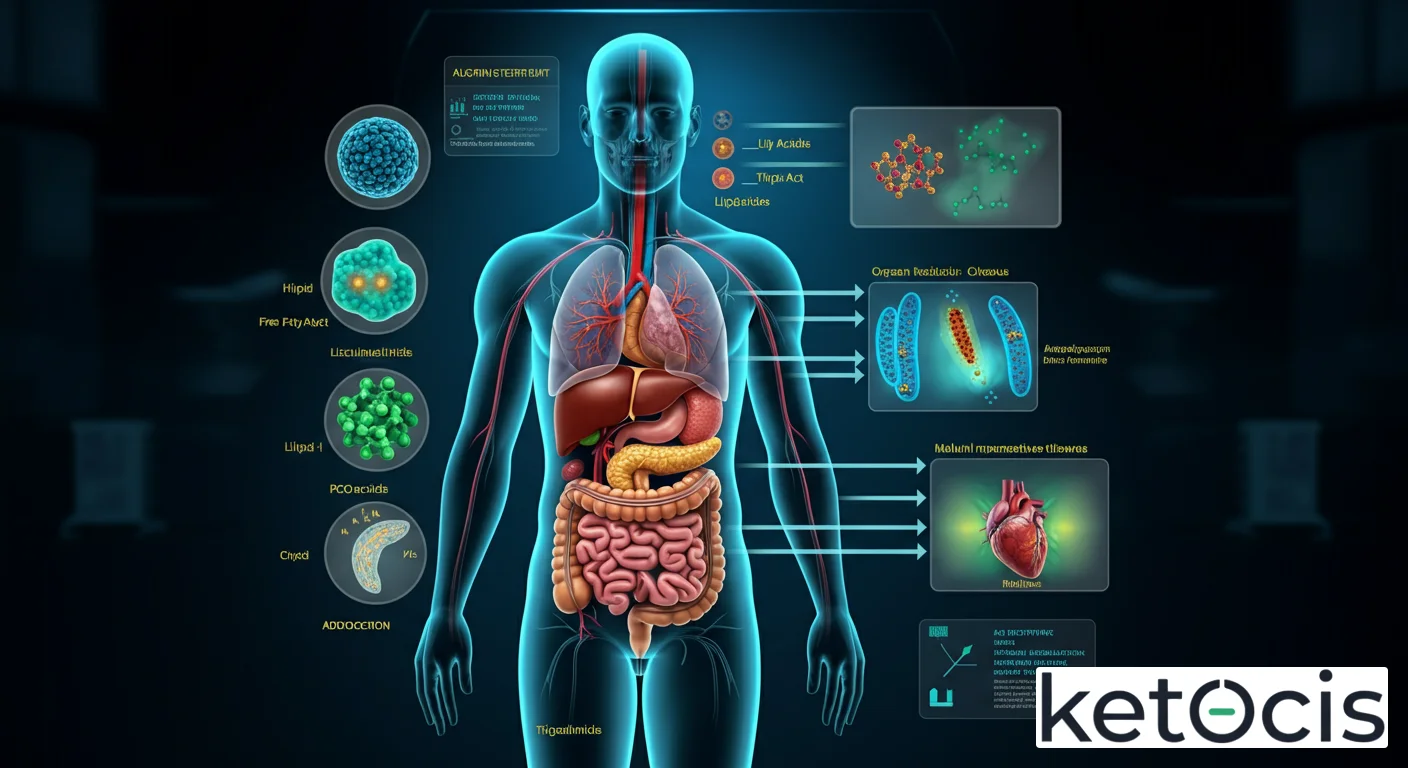
La lipotoxicidad se define como el daño celular y la disfunción orgánica inducidos por la acumulación y el procesamiento aberrante de lípidos en tejidos no adiposos, es decir, en lugares donde normalmente no deberían estar en grandes cantidades o donde su metabolismo se ve sobrepasado. Este exceso de lípidos, particularmente de ácidos grasos libres (AGL) o no esterificados (NEFAs) y sus metabolitos derivados, desencadena una cascada de eventos moleculares que culminan en estrés celular, inflamación y, en última instancia, la muerte celular programada (apoptosis). Lejos de ser un fenómeno aislado, la lipotoxicidad es un motor central en la patogénesis de enfermedades como la diabetes tipo 2, la enfermedad del hígado graso no alcohólico (NAFLD) y las cardiomiopatías.
Resumen Clínico: Puntos Clave de la Lipotoxicidad
- Acumulación Ectópica de Lípidos: La lipotoxicidad ocurre cuando los lípidos se acumulan en tejidos no diseñados para almacenar grandes cantidades de grasa, como el páncreas, el hígado y el corazón.
- Disfunción Celular y Orgánica: Este exceso de lípidos induce estrés oxidativo, inflamación, disfunción mitocondrial y estrés del retículo endoplasmático, llevando a la pérdida de función y apoptosis celular.
- Motor de Enfermedades Metabólicas: Es un factor clave en la patogénesis de la diabetes tipo 2, la enfermedad del hígado graso no alcohólico (NAFLD) y las cardiomiopatías.
Toda la grasa dietética es mala y causa lipotoxicidad.
La lipotoxicidad es causada por el exceso calórico, especialmente de azúcares refinados y grasas proinflamatorias, que sobrecarga la capacidad del cuerpo para procesar lípidos. Las grasas saludables son esenciales y pueden ser parte de soluciones para combatirla.
El Propósito Evolutivo y su Desviación Moderna
Para comprender la lipotoxicidad, primero debemos apreciar el papel evolutivo de los lípidos. La capacidad de almacenar energía en forma de grasa fue, durante milenios, una ventaja evolutiva inestimable. En entornos de escasez alimentaria intermitente, los individuos con una mayor eficiencia para almacenar lípidos tenían más probabilidades de sobrevivir a períodos de ayuno. Los adipocitos, células especializadas en el almacenamiento de grasa, se desarrollaron para ser reservorios seguros y expansibles de energía. Este sistema funcionó eficazmente mientras la disponibilidad de alimentos era fluctuante y el gasto energético elevado.
Sin embargo, la modernidad ha subvertido este propósito. La constante disponibilidad de alimentos densos en energía, sumada a una drástica reducción del gasto energético diario, ha llevado a una sobrecarga crónica del sistema de almacenamiento de lípidos. Los adipocitos, una vez protectores, alcanzan su capacidad máxima de expansión y funcionalidad. Cuando esto ocurre, el exceso de ácidos grasos comienza a derramarse hacia el torrente sanguíneo, buscando refugio en tejidos no adiposos que no están equipados para manejar tal volumen. Es aquí donde el propósito evolutivo se tuerce, transformando un mecanismo de supervivencia en una fuente de patología.
Fisiología Molecular de la Lipotoxicidad: Un Ataque Celular Multifacético
La lipotoxicidad no es un evento singular, sino una compleja interconexión de vías moleculares disfuncionales. La acumulación de ácidos grasos libres (AGL) y sus metabolitos (como diacilgliceroles, ceramidas y acil-CoA) en tejidos como el páncreas, el hígado, el corazón y el músculo esquelético, desencadena una serie de mecanismos dañinos:
1. Estrés del Retículo Endoplasmático (RE)
El retículo endoplasmático es un orgánulo crucial para la síntesis, plegamiento y modificación de proteínas. El exceso de lípidos puede alterar la composición de la membrana del RE y sobrecargar su capacidad de plegamiento de proteínas, llevando a una acumulación de proteínas mal plegadas. Esto activa la Respuesta a Proteínas Desplegadas (UPR), un mecanismo de defensa que, si es crónicamente activado, puede inducir la apoptosis celular. En las células beta pancreáticas, el estrés crónico del RE es un contribuyente clave a su disfunción y muerte, sentando las bases para la diabetes tipo 2.
2. Estrés Oxidativo
El metabolismo excesivo de ácidos grasos en las mitocondrias de tejidos no adiposos puede sobrecargar la cadena de transporte de electrones, aumentando la producción de Especies Reactivas de Oxígeno (ROS). Estas ROS son moléculas altamente reactivas que dañan componentes celulares vitales como el ADN, las proteínas y los lípidos de membrana. El estrés oxidativo compromete la función mitocondrial, creando un círculo vicioso de producción de ROS y daño celular, exacerbando la disfunción de órganos como el hígado y el corazón.
3. Inflamación Crónica
Los lípidos ectópicos y sus metabolitos pueden actuar como moléculas de señalización que activan vías proinflamatorias. Por ejemplo, los ácidos grasos saturados pueden activar los receptores tipo Toll (TLR), especialmente TLR4, en macrófagos y otras células. Esto conduce a la activación del factor nuclear kappa B (NF-κB) y la producción de citoquinas proinflamatorias como TNF-α e IL-6. Esta inflamación crónica de bajo grado contribuye a la resistencia a la insulina sistémica y al daño tisular progresivo en múltiples órganos.
4. Resistencia a la Insulina
La lipotoxicidad es un motor principal de la resistencia a la insulina. Los metabolitos lipídicos como los diacilgliceroles y las ceramidas pueden interferir con la señalización de la insulina. Específicamente, activan quinasas como la PKC (proteína quinasa C) y la JNK (c-Jun N-terminal quinasa), que fosforilan el sustrato del receptor de insulina (IRS-1) en residuos de serina/treonina. Esta fosforilación inhibe la señalización de la insulina, impidiendo que el glucógeno y la glucosa sean captados y metabolizados correctamente por las células musculares y hepáticas. El resultado es una hiperglucemia persistente y un mayor esfuerzo para el páncreas.
5. Apoptosis Celular
Cuando los mecanismos de defensa celular son abrumados por la carga lipotóxica, se activa la apoptosis o muerte celular programada. Este es un evento crítico en la progresión de la enfermedad. En el páncreas, la apoptosis de las células beta reduce la masa funcional de estas células, disminuyendo la producción de insulina y acelerando el desarrollo de la diabetes tipo 2. En el corazón, la apoptosis de los cardiomiocitos contribuye a la disfunción cardíaca y la insuficiencia.
Órganos Específicos Afectados por la Lipotoxicidad
- Páncreas: La acumulación de lípidos en las células beta conduce a la disfunción secretora de insulina y, eventualmente, a su muerte, un factor central en la patogénesis de la diabetes tipo 2.
- Hígado: La esteatosis hepática no alcohólica (NAFLD) es la manifestación más común. Si la lipotoxicidad persiste, puede progresar a esteatohepatitis no alcohólica (NASH), caracterizada por inflamación y daño hepático, lo que aumenta el riesgo de fibrosis, cirrosis y carcinoma hepatocelular.
- Corazón: La acumulación de lípidos en los cardiomiocitos puede llevar a la cardiomiopatía lipotóxica, caracterizada por disfunción sistólica y diastólica, arritmias e insuficiencia cardíaca.
- Músculo Esquelético: Contribuye a la resistencia a la insulina muscular, reduciendo la captación de glucosa y exacerbando la hiperglucemia.
- Cerebro: Aunque menos estudiado, la lipotoxicidad puede contribuir a la resistencia a la insulina cerebral, la neuroinflamación y la disfunción neuronal, potencialmente vinculada a enfermedades neurodegenerativas.
Biohacking para la Lipotoxicidad: Optimización Metabólica
Un enfoque de biohacking para mitigar la lipotoxicidad se centra en optimizar la flexibilidad metabólica y promover la eliminación de lípidos ectópicos. Una estrategia clave es la inducción controlada de autofagia, el proceso de «reciclaje» celular que elimina componentes dañados, incluyendo gotas lipídicas y mitocondrias disfuncionales. Prácticas como el ayuno intermitente o prolongado y las dietas cetogénicas bien formuladas son poderosas herramientas para activar la autofagia. Al cambiar el metabolismo del cuerpo hacia la quema de grasas como fuente principal de energía, se reduce la carga de ácidos grasos libres en el torrente sanguíneo, se mejora la función mitocondrial y se facilita la limpieza celular. Esto no solo ayuda a prevenir la acumulación de lípidos tóxicos, sino que también puede revertir el daño ya existente, mejorando la sensibilidad a la insulina y la salud de órganos vitales.
Beneficios de Evitar y Revertir la Lipotoxicidad
Comprender y combatir la lipotoxicidad ofrece beneficios profundos para la salud metabólica y general:
- Mejora de la Sensibilidad a la Insulina: La reducción de la carga lipotóxica permite que las células respondan más eficazmente a la insulina, normalizando los niveles de glucosa en sangre y previniendo o revirtiendo la diabetes tipo 2.
- Protección de la Función de Órganos: Salvaguarda la integridad y función de órganos vitales como el páncreas, el hígado y el corazón, previniendo enfermedades crónicas asociadas.
- Reducción de la Inflamación Sistémica: Al mitigar las vías proinflamatorias activadas por los lípidos ectópicos, se reduce la inflamación crónica de bajo grado, un factor clave en muchas enfermedades degenerativas.
- Aumento de la Longevidad y Calidad de Vida: Una mejor salud metabólica se traduce directamente en una mayor energía, menor riesgo de enfermedades crónicas y una vida más larga y plena.
Las estrategias que promueven la flexibilidad metabólica, como las dietas bajas en carbohidratos, las dietas cetogénicas y el ayuno intermitente, son particularmente efectivas en la lucha contra la lipotoxicidad. Al inducir un estado de quema de grasas, estas intervenciones reducen la acumulación de lípidos ectópicos, mejoran la función mitocondrial y promueven la autofagia, facilitando la eliminación de componentes celulares dañados.
Alerta Médica: El Peligro del Azúcar Oculto y las Grasas Inflamatorias
Existe un mito persistente de que la grasa dietética es el único culpable de la acumulación de grasa corporal y la lipotoxicidad. Sin embargo, la realidad es mucho más compleja y preocupante. El verdadero peligro metabólico radica en la combinación sinérgica de un exceso de azúcares refinados y carbohidratos de alto índice glucémico, junto con grasas de baja calidad (como grasas trans y aceites vegetales altamente procesados y ricos en omega-6 proinflamatorios). Los carbohidratos refinados, al ser metabolizados, pueden convertirse en ácidos grasos a través de la lipogénesis de novo en el hígado, contribuyendo directamente a la esteatosis hepática y a la sobrecarga lipídica. Además, la hiperinsulinemia crónica inducida por estos alimentos impide la movilización eficiente de grasas de los adipocitos, manteniendo altos los niveles de AGL circulantes. La advertencia es clara: no es solo la cantidad de grasa, sino su calidad y, crucialmente, la interacción con los carbohidratos procesados, lo que acelera el camino hacia la lipotoxicidad y el deterioro metabólico.
Mitos y Realidad Científica
Mito: “Toda la grasa en la dieta es perjudicial y causa enfermedades metabólicas como la diabetes y el hígado graso.”
Ciencia: Esta es una simplificación peligrosa. La verdad es que la calidad y el contexto de la ingesta de grasa son fundamentales. Las grasas saludables, como las que se encuentran en el aguacate, el aceite de oliva virgen extra, los frutos secos y el pescado graso, son esenciales para la función hormonal, la absorción de vitaminas liposolubles y la salud cerebral. El problema no es la grasa per se, sino el exceso calórico general, especialmente cuando proviene de una combinación de azúcares refinados y grasas proinflamatorias (como las grasas trans y los aceites vegetales altamente procesados ricos en omega-6), en un contexto de sedentarismo. Este patrón dietético sobrecarga la capacidad del cuerpo para almacenar y metabolizar lípidos de manera segura, llevando a la acumulación ectópica y la lipotoxicidad. Una dieta cetogénica bien formulada, rica en grasas saludables y baja en carbohidratos, demuestra que la grasa dietética puede ser una herramienta poderosa para mejorar la salud metabólica, reducir la lipotoxicidad y revertir condiciones como la resistencia a la insulina y la NAFLD.
Conclusión
La lipotoxicidad representa un desafío metabólico significativo en la sociedad actual, impulsado por desequilibrios entre la ingesta calórica y el gasto energético. Comprender sus complejos mecanismos moleculares es crucial para desarrollar estrategias preventivas y terapéuticas efectivas. Lejos de ser un destino ineludible, la lipotoxicidad es un proceso reversible. A través de intervenciones de estilo de vida que promuevan la flexibilidad metabólica, como las dietas cetogénicas, el ayuno intermitente y el ejercicio regular, podemos revertir la acumulación de lípidos ectópicos, restaurar la función celular y proteger nuestros órganos vitales. En el camino hacia una salud óptima, la lucha contra la lipotoxicidad es una batalla que podemos y debemos ganar, armados con conocimiento científico y estrategias de biohacking.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.