Urodilatina: Guía Definitiva del Péptido Renal Natriurético
Resumen Clínico Rápido
🔬 Clasificación
Péptido Natriurético Renal
⚙️ Función
Regulación de fluidos, electrolitos y presión arterial
📋 Impacto
Homeostasis renal y cardiovascular
Urodilatina: El Guardián Renal de la Homeostasis Hidroelectrolítica
En el vasto y complejo universo de la fisiología humana, existen moléculas que, a pesar de su tamaño diminuto, ejercen una influencia monumental sobre nuestra salud y bienestar. Entre ellas, la urodilatina emerge como un péptido natriurético de origen renal, un actor clave en la intrincada danza de la homeostasis de fluidos y electrolitos. Este fascinante péptido, a menudo eclipsado por su pariente más conocido, el péptido natriurético auricular (ANP), posee un perfil de acción único y una relevancia clínica que lo posiciona como un objetivo de investigación y una potencial herramienta terapéutica. Su descubrimiento y la elucidación de sus funciones han abierto nuevas vías para comprender la regulación de la presión arterial, la función renal y el equilibrio hídrico, elementos críticos para la supervivencia y la salud metabólica, incluso en contextos como la cetosis o el ayuno.
Como investigadores médicos PhD y copywriters clínicos, nos adentramos en la esencia de la urodilatina para desentrañar su origen, mecanismo de acción, impacto fisiológico y las implicaciones que tiene para la optimización de la salud. A través de esta guía enciclopédica, el Glosario Ketocis busca ofrecer una comprensión profunda y autoritativa de este péptido, destacando su papel insustituible en el mantenimiento de un ambiente interno equilibrado.
Resumen Clínico
- La urodilatina es un péptido natriurético producido localmente en las células tubulares renales.
- Es una isoforma del péptido natriurético auricular (ANP), con una secuencia de 32 aminoácidos, pero carece de los cuatro aminoácidos N-terminales del ANP.
- Su función principal es promover la natriuresis (excreción de sodio) y la diuresis (excreción de agua), regulando la presión arterial y el volumen sanguíneo.
- Actúa predominantemente de forma paracrina/autocrina dentro del riñón, a diferencia del ANP que es una hormona circulante sistémica.
- Juega un papel vital en la homeostasis hidroelectrolítica y es un marcador potencial de disfunción renal y cardiovascular.
Origen y Estructura Molecular: La Génesis Renal de la Urodilatina
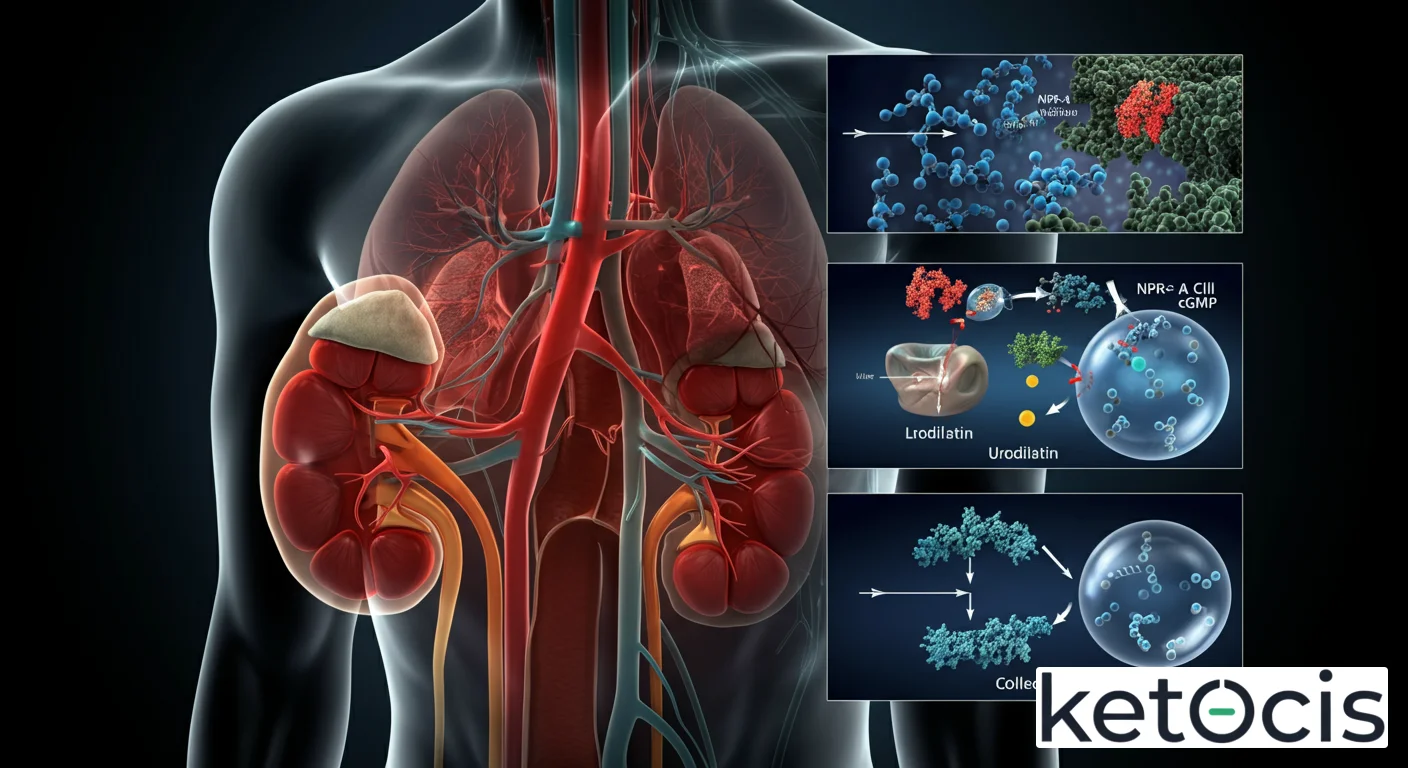
La urodilatina no es un péptido que se origine en los atrios cardíacos, como su homólogo ANP. Su cuna es el riñón, específicamente las células del túbulo renal, donde se sintetiza y libera. Este origen local es una de sus características más distintivas y determinantes de su perfil de acción. La urodilatina es en realidad una isoforma del péptido natriurético auricular (ANP), un miembro de la familia de los péptidos natriuréticos, que incluye también al péptido natriurético cerebral (BNP) y el péptido natriurético tipo C (CNP).
La molécula precursora de la urodilatina es la misma que la del ANP: la pro-ANP (pro-péptido natriurético auricular). Sin embargo, la diferencia crucial radica en el procesamiento enzimático de esta pro-hormona. Mientras que el ANP es procesado por la corina, una endoproteasa, en los miocitos auriculares para generar el ANP circulante de 28 aminoácidos, la urodilatina se forma por un procesamiento alternativo de la pro-ANP en el riñón. Esta vía de procesamiento da como resultado un péptido de 32 aminoácidos que carece de los cuatro residuos amino-terminales presentes en el ANP. Esta sutil pero significativa diferencia estructural confiere a la urodilatina una mayor resistencia a la degradación por enzimas como la neprilisina (también conocida como endopeptidasa neutra, NEP) dentro del entorno renal, lo que prolonga su vida media y potencia su acción local.
Su estructura cíclica, estabilizada por un puente disulfuro entre dos residuos de cisteína, es fundamental para su interacción con los receptores y para mantener su actividad biológica. La comprensión de esta génesis y estructura es esencial para apreciar la especificidad de su función en la fisiología renal.
La urodilatina es idéntica al péptido natriurético auricular (ANP) y tiene los mismos efectos sistémicos.
Aunque la urodilatina comparte una secuencia de aminoácidos con el ANP y ambos activan los mismos receptores, la urodilatina es producida localmente en el riñón y su acción es predominantemente intrarrenal. Su vida media más larga y su resistencia a la degradación por la neprilisina en el riñón le confieren un perfil de acción más sostenido y específico en la homeostasis renal, a diferencia del ANP que actúa como hormona circulante sistémica.
Mecanismo de Acción: La Cascada de Señalización Natriurética
El mecanismo de acción de la urodilatina se asemeja al de otros péptidos natriuréticos, operando a través de la activación de receptores específicos de superficie celular. La urodilatina ejerce sus efectos biológicos al unirse a los receptores del péptido natriurético, predominantemente el receptor natriurético tipo A (NPR-A), también conocido como guanilato ciclasa A (GC-A). Estos receptores son proteínas transmembrana que poseen un dominio extracelular para la unión del ligando y un dominio intracelular con actividad de guanilato ciclasa.
Una vez que la urodilatina se une a NPR-A, se produce una activación de la actividad de guanilato ciclasa en el dominio intracelular del receptor. Esta activación cataliza la conversión de guanosín trifosfato (GTP) en guanosín monofosfato cíclico (cGMP), un segundo mensajero intracelular fundamental. El aumento de los niveles de cGMP dentro de las células diana desencadena una cascada de eventos intracelulares que median los efectos fisiológicos de la urodilatina. Estos efectos incluyen la activación de la proteína quinasa G (PKG), que a su vez fosforila diversas proteínas intracelulares, alterando su actividad y función.
En el riñón, la urodilatina actúa sobre varias estructuras. En los glomérulos, puede aumentar la tasa de filtración glomerular (TFG) al relajar las células mesangiales y dilatar la arteriola aferente. Sin embargo, su acción más destacada ocurre en los túbulos renales, donde inhibe la reabsorción de sodio y agua en el túbulo colector, lo que conduce a un aumento de la excreción urinaria de sodio (natriuresis) y agua (diuresis). Además, la urodilatina puede modular la liberación de renina y la actividad del sistema renina-angiotensina-aldosterona (SRAA), un potente regulador de la presión arterial y el volumen de fluidos. La particularidad de su origen renal significa que la urodilatina ejerce su acción de manera paracrina o autocrina, afectando directamente las células renales adyacentes a su sitio de producción, lo que le confiere una especificidad local que la distingue del ANP sistémico.
Roles Fisiológicos y Relevancia Clínica: El Impacto de la Urodilatina
La urodilatina desempeña un papel crucial en la regulación de la homeostasis hidroelectrolítica y la presión arterial, principalmente a través de sus efectos en el riñón. Su capacidad para inducir natriuresis y diuresis es fundamental para mantener el volumen sanguíneo y la osmolaridad dentro de rangos fisiológicos. En condiciones de sobrecarga de volumen o hipertensión, la urodilatina actúa como un mecanismo compensatorio para eliminar el exceso de sodio y agua, contribuyendo a la normalización de la presión arterial.
Además de sus efectos directos sobre la excreción de sodio y agua, la urodilatina interactúa con otros sistemas reguladores. Puede modular la liberación de hormonas como la aldosterona y la vasopresina, y suprimir la actividad del sistema nervioso simpático renal, todos los cuales influyen en el equilibrio de fluidos y la presión arterial. Esta interacción multifacética subraya su importancia como un regulador integral de la función cardiovascular y renal.
Desde una perspectiva clínica, los niveles de urodilatina en orina se han estudiado como un biomarcador potencial en diversas condiciones. Por ejemplo, en pacientes con insuficiencia cardíaca congestiva, la urodilatina urinaria puede reflejar la gravedad de la disfunción cardíaca y la sobrecarga de volumen. En la enfermedad renal crónica y la lesión renal aguda, los cambios en la producción o excreción de urodilatina podrían indicar alteraciones en la función tubular renal. Su resistencia a la degradación por neprilisina en el riñón, en contraste con el ANP, la hace particularmente atractiva como un posible agente terapéutico con una acción más sostenida y localizada en el tratamiento de condiciones como la insuficiencia cardíaca o la hipertensión resistente.
Antagonistas y Vías Regulatorias: Un Equilibrio Delicado
A diferencia de algunas hormonas que tienen antagonistas directos bien definidos que bloquean su acción, la regulación de la urodilatina y del sistema de péptidos natriuréticos en general se basa más en un equilibrio complejo de síntesis, liberación y degradación. No existe un ‘antagonista’ farmacológico directo de la urodilatina en el sentido clásico que bloquee su receptor.
Sin embargo, la actividad de la urodilatina está modulada por varios factores. Por un lado, la producción renal de urodilatina puede ser influenciada por cambios en el volumen sanguíneo, la presión arterial y la perfusión renal. Por otro lado, la enzima neprilisina (NEP) es crucial en la degradación de los péptidos natriuréticos, incluido el ANP. Aunque la urodilatina es más resistente a la NEP en el riñón que el ANP en la circulación, la actividad de esta enzima sigue siendo un factor importante en la duración y magnitud de la señal natriurética. Los inhibidores de neprilisina, como sacubitril, se utilizan clínicamente para aumentar los niveles de péptidos natriuréticos endógenos, mejorando así los resultados en pacientes con insuficiencia cardíaca.
Además, el sistema renina-angiotensina-aldosterona (SRAA) actúa en oposición a los efectos de la urodilatina. Mientras que la urodilatina promueve la natriuresis y la vasodilatación, el SRAA induce la retención de sodio y agua, y la vasoconstricción. La interacción entre estos dos sistemas es un pilar fundamental en la regulación del volumen y la presión arterial, con la urodilatina sirviendo como un contrapeso intrínseco a las acciones del SRAA en el riñón.
Urodilatina en Contextos Metabólicos: Cetosis y Ayuno
El impacto de la urodilatina en estados metabólicos como la cetosis o el ayuno es un área de interés emergente, dado que estas condiciones inducen cambios significativos en el metabolismo de fluidos y electrolitos. Durante la fase inicial de la cetosis nutricional o el ayuno prolongado, es común experimentar una diuresis aumentada y una excreción de sodio, lo que a menudo se describe como la ‘gripe keto’. Este fenómeno se debe en parte a la reducción de la insulina (que es antinatriurética), la excreción de cuerpos cetónicos que arrastran consigo iones y agua, y una posible modulación de las hormonas renales.
Aunque la investigación directa sobre la urodilatina en cetosis es limitada, podemos inferir su potencial papel. Si la urodilatina, como péptido natriurético, se ve influenciada por los cambios en el volumen o la composición de la sangre durante la cetosis, podría contribuir a esta diuresis y natriuresis inicial. Un aumento en la producción o actividad de la urodilatina podría exacerbar la pérdida de sodio y agua, lo que subraya la importancia de la suplementación de electrolitos en dietas cetogénicas para prevenir la deshidratación y el desequilibrio electrolítico.
Por otro lado, la homeostasis renal es crítica durante el ayuno. El riñón debe adaptarse para conservar nutrientes y mantener el equilibrio ácido-base. La urodilatina, al modular el manejo renal de sodio y agua, podría desempeñar un papel adaptativo, aunque sutil, en la respuesta renal al ayuno. Es plausible que una regulación fina de la urodilatina ayude a prevenir una excesiva pérdida de volumen o, por el contrario, a facilitar la excreción de metabolitos que requieren un vehículo acuoso. La interacción con hormonas como el glucagón o las catecolaminas, que también se ven alteradas durante el ayuno, podría influir indirectamente en la síntesis o liberación de urodilatina.
Biohacking Renal: Potenciando la Homeostasis de Fluidos
Considerando el papel de la urodilatina en el equilibrio de fluidos, optimizar la hidratación y el balance electrolítico es clave. Más allá de la ingesta de agua, la calidad de los electrolitos (sodio, potasio, magnesio) es vital. La ingesta adecuada de potasio, por ejemplo, puede modular la excreción de sodio y el volumen plasmático, trabajando en sinergia con los péptidos natriuréticos para mantener una presión arterial saludable y una función renal óptima. Monitorear la osmolaridad de la orina puede ofrecer una ventana a tu estado de hidratación y la eficiencia de tus riñones.
Potencial Terapéutico y Direcciones Futuras: Más Allá de la Fisiología
El perfil farmacocinético y farmodinámico único de la urodilatina la convierte en un candidato atractivo para el desarrollo de nuevas terapias, especialmente en el ámbito de las enfermedades cardiovasculares y renales. Su acción predominantemente renal y su resistencia a la degradación por neprilisina sugieren que podría ofrecer ventajas sobre el ANP en ciertas aplicaciones clínicas.
Ya se han realizado estudios con formulaciones sintéticas de urodilatina, como el ularitide, en el tratamiento de la insuficiencia cardíaca aguda descompensada. Los resultados han mostrado su capacidad para reducir la presión arterial pulmonar, la presión de la aurícula derecha y la presión capilar pulmonar, además de promover la diuresis y natriuresis. Aunque los ensayos clínicos han tenido resultados mixtos en términos de mortalidad, la urodilatina sigue siendo un área activa de investigación por su potencial para mejorar la función renal y cardiovascular sin los efectos secundarios sistémicos de otras terapias.
En el futuro, la investigación podría centrarse en:
- Desarrollo de agonistas de receptores NPR-A más específicos y potentes que la urodilatina endógena.
- Investigación de su papel como biomarcador temprano de lesión renal o disfunción cardíaca.
- Exploración de su potencial en el tratamiento de la hipertensión resistente, la enfermedad renal crónica y otras nefropatías.
- Comprender mejor las vías de señalización intracelular para identificar nuevos objetivos farmacológicos que modulen sus efectos.
La urodilatina no solo es una molécula fascinante desde el punto de vista fisiológico, sino que también representa una promesa para el avance de la medicina personalizada y el desarrollo de tratamientos más dirigidos y eficaces.
Alerta Metabólica: El Peligro del Desequilibrio Electrolítico
La fascinación por las hormonas que regulan fluidos, como la urodilatina, no debe conducir a la automedicación o a la manipulación sin supervisión médica. Un desequilibrio electrolítico severo (hiponatremia, hipernatremia, hipopotasemia) puede tener consecuencias graves, incluyendo arritmias cardíacas, convulsiones y coma. Si experimentas síntomas como mareos, fatiga extrema, calambres musculares o confusión, busca atención médica inmediata. La suplementación de electrolitos, especialmente en dietas bajas en carbohidratos o durante el ayuno, debe hacerse con conocimiento y preferiblemente bajo guía profesional para evitar riesgos.
Conclusión: La Urodilatina, Un Pilar de la Salud Renal y Cardiovascular
La urodilatina, este péptido natriurético de origen renal, es mucho más que una simple variante del ANP. Es un regulador vital de la homeostasis de fluidos y electrolitos, un modulador de la presión arterial y un componente esencial en la intrincada red que sostiene la salud renal y cardiovascular. Su acción localizada y su resistencia a la degradación la posicionan como un actor clave en la fisiología renal, con implicaciones significativas para la comprensión y el tratamiento de una amplia gama de condiciones.
Desde su origen en las células tubulares renales hasta su influencia en la cascada de cGMP, la urodilatina demuestra la elegancia y eficiencia de los sistemas biológicos. Su estudio no solo enriquece nuestro conocimiento fundamental de la fisiología, sino que también abre avenidas prometedoras para la innovación terapéutica. En el contexto de la optimización metabólica y el biohacking, comprender la urodilatina nos recuerda la importancia crítica de cuidar nuestros riñones y mantener un equilibrio hidroelectrolítico impecable. Su historia es un testimonio del poder de la investigación para desvelar los secretos del cuerpo humano y transformarlos en herramientas para mejorar la vida.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.