Resistencia a la Insulina: Guía Definitiva y Biohacking Metabólico
Resumen Clínico Rápido
🔬 Clasificación
Disfunción Metabólica
⚙️ Función
Alteración de Señalización de Insulina
📋 Impacto
Base de Enfermedades Crónicas
¿Qué es la Resistencia a la Insulina? Una Profundización Científica
En el vasto y complejo universo de la fisiología humana, la insulina emerge como una de las hormonas más cruciales, una verdadera llave maestra que regula el destino energético de cada célula. Sin embargo, cuando esta llave comienza a fallar, y las cerraduras celulares se vuelven refractarias a su señal, nos enfrentamos a un fenómeno conocido como resistencia a la insulina. Este estado metabólico subyace a una plétora de enfermedades crónicas que asolan la sociedad moderna, desde la diabetes tipo 2 hasta las patologías cardiovasculares y neurodegenerativas. Como investigador médico con años de dedicación al estudio de la salud metabólica, mi objetivo es desentrañar este proceso, ofreciendo una guía exhaustiva y científicamente rigurosa para su comprensión y, lo que es más importante, su reversión.
La resistencia a la insulina no es una enfermedad per se, sino una disfunción metabólica fundamental donde las células del cuerpo (principalmente las del músculo, hígado y tejido adiposo) no responden eficazmente a la insulina. En consecuencia, el páncreas se ve obligado a producir cantidades cada vez mayores de esta hormona para mantener los niveles de glucosa en sangre dentro de un rango normal. Esta compensación, aunque inicialmente efectiva, es insostenible a largo plazo y conduce a un estado de hiperinsulinemia crónica, que a su vez exacerba la resistencia y sienta las bases para el colapso metabólico.
Resumen Clínico
- La resistencia a la insulina es una disfunción metabólica donde las células no responden eficazmente a la hormona insulina.
- Conduce a hiperinsulinemia compensatoria, un factor clave en el desarrollo de múltiples enfermedades crónicas.
- Es una condición reversible y prevenible, principalmente a través de intervenciones en el estilo de vida y la nutrición.
El Propósito Evolutivo de la Insulina y el Origen de la Resistencia
Para comprender la resistencia a la insulina, es fundamental contextualizar el papel original de la insulina en nuestra historia evolutiva. La insulina, una hormona peptídica producida por las células beta del páncreas, evolucionó como un mecanismo vital para la supervivencia en entornos de escasez y abundancia fluctuante de alimentos. Su función principal es señalar a las células que absorban glucosa de la sangre y la almacenen como glucógeno en el hígado y los músculos, o como triglicéridos en el tejido adiposo. Esto permitía a nuestros ancestros acumular reservas energéticas durante periodos de abundancia (por ejemplo, tras la caza exitosa o la recolección de frutos estacionales) para utilizarlas durante los inevitables periodos de ayuno o escasez.
En este contexto ancestral, un grado transitorio de resistencia a la insulina podría incluso haber conferido una ventaja. Por ejemplo, durante el embarazo, una ligera resistencia a la insulina materna asegura que más glucosa esté disponible para el feto en desarrollo. De manera similar, en situaciones de estrés o infección, la resistencia a la insulina puede desviar glucosa hacia órganos vitales como el cerebro o el sistema inmune. Sin embargo, estas adaptaciones temporales se han tornado desadaptativas en el entorno moderno, caracterizado por una abundancia constante de alimentos ricos en energía, sedentarismo crónico y estrés psicosocial. La exposición persistente a altos niveles de glucosa e insulina, junto con otros factores ambientales, ha transformado una respuesta fisiológica protectora en una patología crónica.
La resistencia a la insulina es solo un problema para personas con sobrepeso u obesidad.
Falso. Aunque la obesidad es un factor de riesgo principal, personas con peso normal (conocidas como TOFI – Thin Outside, Fat Inside) pueden presentar resistencia a la insulina debido a factores genéticos, distribución de grasa visceral o estilo de vida. La grasa visceral y la disfunción metabólica son clave, no solo el peso corporal total.
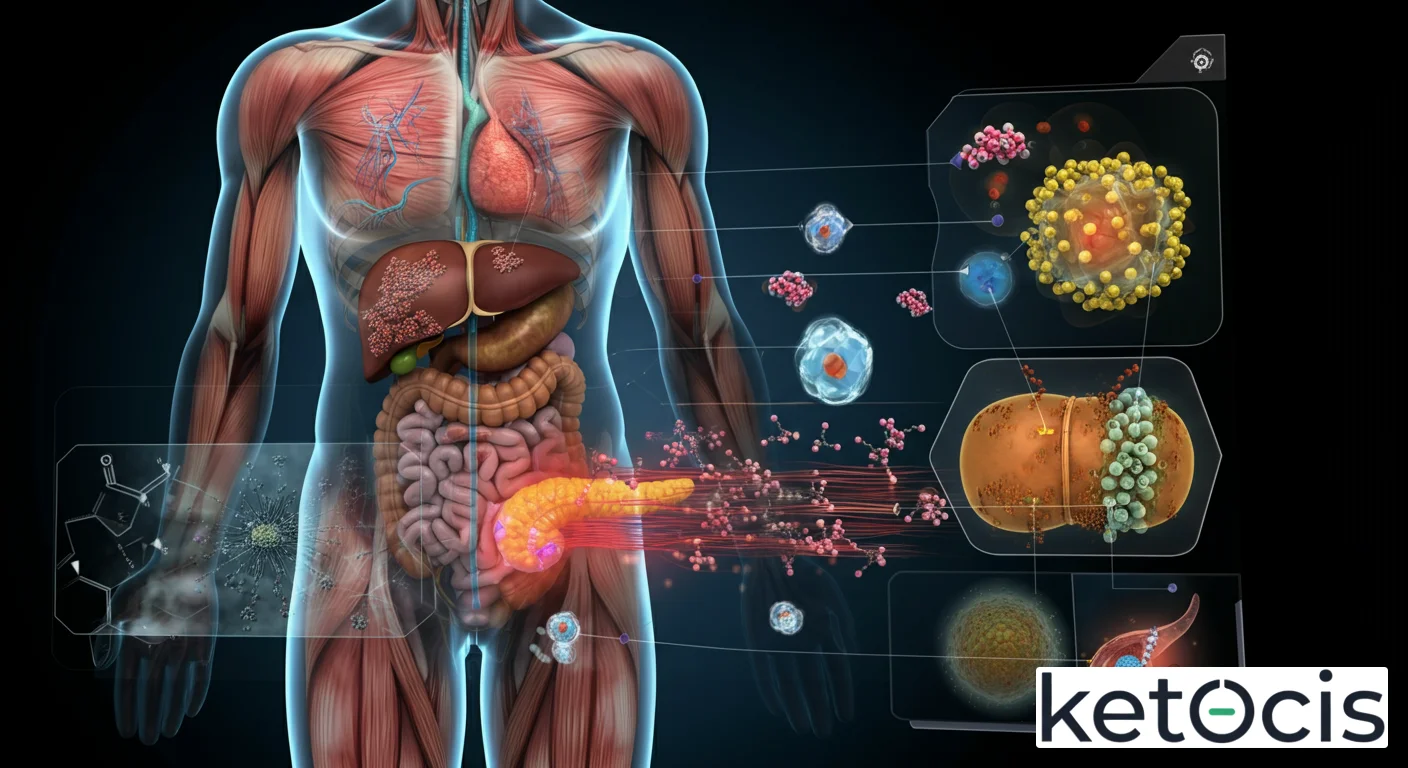
Fisiología Molecular de la Resistencia a la Insulina: Una Disfunción Multiorgánica
La resistencia a la insulina es un fenómeno complejo que se manifiesta a nivel molecular en múltiples tejidos. La secuencia de eventos comienza con la unión de la insulina a su receptor de insulina (IR) en la superficie celular. Esta unión activa el receptor, que es una tirosina quinasa, iniciando una cascada de fosforilaciones intracelulares. Los sustratos principales de esta cascada son las proteínas sustrato del receptor de insulina (IRS, por sus siglas en inglés).
En un estado de resistencia a la insulina, esta señalización post-receptor se ve comprometida. La fosforilación de las proteínas IRS en residuos de serina/treonina, en lugar de tirosina, interfiere con su capacidad para interactuar con otras proteínas de señalización, como la fosfoinosítido 3-quinasa (PI3K). La vía PI3K/Akt es fundamental para la translocación de los transportadores de glucosa GLUT4 a la membrana celular en las células musculares y adiposas, permitiendo la captación de glucosa. Cuando esta vía está disfuncional, la glucosa permanece en el torrente sanguíneo.
Disregulación en Tejidos Clave:
-
Músculo Esquelético: Es el principal consumidor de glucosa postprandial. En la resistencia a la insulina, la captación de glucosa por el músculo se reduce drásticamente, lo que contribuye significativamente a la hiperglucemia.
-
Hígado: En condiciones normales, la insulina suprime la producción hepática de glucosa (gluconeogénesis y glucogenólisis). En la resistencia hepática a la insulina, el hígado continúa produciendo y liberando glucosa al torrente sanguíneo de manera desregulada, incluso en presencia de altos niveles de insulina. Además, el hígado puede desarrollar esteatosis hepática no alcohólica (EHNA) debido a una mayor síntesis de triglicéridos.
-
Tejido Adiposo: La insulina es un potente agente antilipolítico, es decir, inhibe la liberación de ácidos grasos del tejido adiposo. En la resistencia a la insulina, el tejido adiposo pierde esta capacidad, liberando un exceso de ácidos grasos libres (AGL). Estos AGL circulan y pueden acumularse en otros tejidos (músculo, hígado, páncreas), un fenómeno conocido como lipotoxicidad, que exacerba la resistencia a la insulina y la disfunción celular.
Mecanismos Celulares Contribuyentes:
La etiología molecular de la resistencia a la insulina es multifactorial e incluye:
-
Inflamación Crónica de Bajo Grado: La obesidad, particularmente la grasa visceral, libera citoquinas proinflamatorias (TNF-α, IL-6) que pueden interferir directamente con la señalización de la insulina.
-
Disfunción Mitocondrial: Las mitocondrias, las «centrales energéticas» de la célula, pueden volverse ineficientes, llevando a una acumulación de metabolitos incompletos de ácidos grasos (como ceramidas y diacilgliceroles) que activan quinasas que fosforilan las IRS en residuos de serina, inhibiendo la señal de insulina.
-
Estrés Oxidativo: Un desequilibrio entre la producción de especies reactivas de oxígeno (ROS) y la capacidad antioxidante del cuerpo puede dañar componentes celulares y vías de señalización.
-
Acumulación Ectópica de Grasa: La deposición de triglicéridos en tejidos no adiposos (músculo, hígado, páncreas) es altamente lipotóxica y contribuye a la resistencia.
Las Consecuencias de la Resistencia a la Insulina: Un Vasto Espectro Clínico
La resistencia a la insulina es una piedra angular de numerosas patologías crónicas, actuando como un puente entre el estilo de vida moderno y la enfermedad. Sus ramificaciones son sistémicas y profundas.
-
Hiperinsulinemia Compensatoria: El páncreas, al detectar que las células no responden a la insulina, aumenta su producción para mantener la glucosa en rangos normales. Esta hiperinsulinemia crónica no solo agrava la resistencia, sino que también tiene efectos proinflamatorios, protrombóticos y de crecimiento celular, contribuyendo a la aterosclerosis y ciertos tipos de cáncer.
-
Síndrome Metabólico: La resistencia a la insulina es el factor central de este conjunto de condiciones interconectadas que incluyen obesidad abdominal, hipertensión, dislipidemia (colesterol HDL bajo, triglicéridos altos) e hiperglucemia. El síndrome metabólico multiplica exponencialmente el riesgo de enfermedad cardiovascular y diabetes tipo 2.
-
Diabetes Mellitus Tipo 2: Con el tiempo, las células beta del páncreas, exhaustas por la sobreproducción constante de insulina, comienzan a fallar. Su capacidad para producir insulina disminuye, y los niveles de glucosa en sangre se elevan de forma persistente, culminando en la diabetes tipo 2.
-
Enfermedad Cardiovascular: La hiperinsulinemia y la resistencia a la insulina contribuyen a la disfunción endotelial, la hipertensión, la aterosclerosis y la dislipidemia, aumentando el riesgo de infartos y accidentes cerebrovasculares.
-
Hígado Graso No Alcohólico (HGNA): La resistencia a la insulina hepática desregula el metabolismo de los lípidos, llevando a la acumulación de grasa en el hígado, que puede progresar a esteatohepatitis no alcohólica (EHNA), fibrosis y cirrosis.
-
Síndrome de Ovario Poliquístico (SOP): Es la causa endocrina más común de infertilidad femenina, y la resistencia a la insulina es un componente clave, contribuyendo a la hiperandrogenemia y las irregularidades menstruales.
-
Neurodegeneración: Existe una creciente evidencia que vincula la resistencia a la insulina cerebral con enfermedades como el Alzheimer, a veces denominado «diabetes tipo 3», debido a la alteración del metabolismo de la glucosa y la señalización de la insulina en el cerebro.
Diagnóstico y Evaluación de la Resistencia a la Insulina
Diagnosticar la resistencia a la insulina directamente puede ser un desafío en la práctica clínica rutinaria, ya que el «gold standard» es el clamp euglucémico-hiperinsulinémico, un procedimiento invasivo y costoso, reservado para la investigación. Sin embargo, existen métodos indirectos y marcadores que pueden sugerir fuertemente su presencia:
-
Insulina en Ayunas y Glucosa en Ayunas: Niveles elevados de insulina en ayunas (>5-10 µU/mL) en presencia de glucosa normal o ligeramente elevada son un fuerte indicador. La relación glucosa/insulina también puede ser útil.
-
Índice HOMA-IR (Homeostatic Model Assessment of Insulin Resistance): Es un cálculo basado en la glucosa e insulina en ayunas (Glucosa en ayunas [mg/dL] x Insulina en ayunas [µU/mL] / 405). Un valor superior a 2.5-2.6 sugiere resistencia a la insulina.
-
Índice QUICKI (Quantitative Insulin Sensitivity Check Index): Otro índice derivado de glucosa e insulina en ayunas.
-
Prueba de Tolerancia Oral a la Glucosa (PTOG): Evalúa cómo el cuerpo maneja una carga de glucosa, midiendo glucosa e insulina en varios puntos de tiempo.
-
Hemoglobina Glicosilada (HbA1c): Aunque principalmente un marcador de control glucémico a largo plazo, niveles en el rango prediabético (5.7-6.4%) a menudo coexisten con resistencia a la insulina.
Factores de Riesgo y Desencadenantes
La resistencia a la insulina es el resultado de una compleja interacción entre la predisposición genética y los factores ambientales y de estilo de vida:
-
Genética: Ciertas variantes genéticas pueden aumentar la susceptibilidad, aunque no determinan el destino.
-
Estilo de Vida: La dieta occidental, rica en carbohidratos refinados, azúcares añadidos y grasas no saludables (especialmente grasas trans y aceites vegetales altamente procesados), junto con un estilo de vida sedentario, son los principales impulsores.
-
Obesidad y Distribución de Grasa: El exceso de tejido adiposo, especialmente la grasa visceral (alrededor de los órganos abdominales), es altamente metabólicamente activo y libera citoquinas proinflamatorias y ácidos grasos que promueven la resistencia.
-
Falta de Sueño: La privación crónica del sueño altera el metabolismo de la glucosa y la sensibilidad a la insulina.
-
Estrés Crónico: Eleva los niveles de cortisol, una hormona que puede inducir resistencia a la insulina.
-
Ciertos Medicamentos: Corticosteroides, algunos diuréticos tiazídicos y antipsicóticos pueden contribuir.
Estrategias de Optimización y Biohacking Metabólico
La buena noticia es que la resistencia a la insulina es una condición altamente reversible y prevenible. Las intervenciones en el estilo de vida son la primera línea de defensa y, a menudo, la más efectiva.
1. Optimización Nutricional:
-
Dietas Bajas en Carbohidratos y Cetogénicas: Reducir drásticamente la ingesta de carbohidratos (especialmente refinados y azúcares) disminuye la carga glucémica y, por ende, la demanda de insulina. Esto permite que los niveles de insulina en ayunas disminuyan, mejorando la sensibilidad con el tiempo. El estado de cetosis nutricional también promueve la quema de grasa y puede tener efectos antiinflamatorios.
-
Ayuno Intermitente y Ayuno Prolongado: Restringir la ventana de alimentación permite periodos prolongados de bajos niveles de insulina, lo que mejora la sensibilidad y promueve la autofagia.
-
Alimentos Reales e Integrales: Priorizar alimentos no procesados, ricos en fibra, proteínas de calidad y grasas saludables (aguacate, aceite de oliva virgen extra, frutos secos, pescados grasos) ayuda a estabilizar la glucosa en sangre y reduce la inflamación.
2. Actividad Física:
El ejercicio es una de las «medicinas» más potentes para la resistencia a la insulina. Tanto el entrenamiento de fuerza como el aeróbico son beneficiosos:
-
Entrenamiento de Fuerza: Aumenta la masa muscular, que es un tejido metabólicamente activo y el principal sitio de almacenamiento de glucosa. El músculo entrenado también mejora la translocación de GLUT4 independientemente de la insulina.
-
Ejercicio Aeróbico: Mejora la capacidad de las mitocondrias, la oxidación de grasas y la señalización de la insulina.
3. Sueño y Manejo del Estrés:
-
Higiene del Sueño: Priorizar 7-9 horas de sueño de calidad cada noche. La privación del sueño aumenta el cortisol y altera la sensibilidad a la insulina.
-
Técnicas de Reducción del Estrés: Meditación, mindfulness, yoga, tiempo en la naturaleza. Reducir el estrés crónico ayuda a modular los niveles de cortisol.
4. Suplementación Dirigida:
Aunque no sustituyen a los cambios de estilo de vida, algunos suplementos pueden ofrecer apoyo:
-
Magnesio: Co-factor en más de 300 reacciones enzimáticas, incluyendo las del metabolismo de la glucosa. Su deficiencia es común y se asocia con resistencia a la insulina.
-
Cromo: Mejora la acción de la insulina al aumentar la señalización del receptor.
-
Berberina: Un alcaloide vegetal con efectos comparables a la metformina en la mejora de la sensibilidad a la insulina y la reducción de la glucosa.
-
Ácido Alfa-Lipoico (ALA): Un potente antioxidante que puede mejorar la captación de glucosa en las células.
-
Omega-3 (EPA/DHA): Ácidos grasos antiinflamatorios que pueden mejorar la función de las membranas celulares y la señalización de la insulina.
Un fascinante descubrimiento médico ha revelado que la contracción muscular durante el ejercicio puede inducir la translocación de los transportadores de glucosa GLUT4 a la superficie celular de manera independiente de la insulina. Esto significa que la actividad física regular, especialmente el entrenamiento de fuerza, es una herramienta poderosa para mejorar la captación de glucosa y la sensibilidad a la insulina, incluso antes de que la insulina actúe. ¡Mueve tu cuerpo para resetear tu metabolismo!
Mitos, Advertencias y la Realidad de la Resistencia a la Insulina
Existen varios conceptos erróneos sobre la resistencia a la insulina que pueden impedir un diagnóstico y manejo adecuados.
-
Mito: La resistencia a la insulina solo afecta a personas con sobrepeso u obesidad.
Realidad: Aunque la obesidad es un factor de riesgo principal, personas con peso normal (conocidas como TOFI – Thin Outside, Fat Inside) pueden presentar resistencia a la insulina debido a factores genéticos, distribución de grasa visceral o estilo de vida. La grasa visceral y la disfunción metabólica son clave, no solo el peso corporal total.
-
Mito: Si mis niveles de glucosa en ayunas son normales, no tengo resistencia a la insulina.
Realidad: Los niveles de glucosa en ayunas pueden permanecer normales durante años gracias a la hiperinsulinemia compensatoria. Es decir, tu páncreas está trabajando horas extra para mantener la glucosa bajo control. Medir la insulina en ayunas es crucial para detectar la resistencia en sus etapas tempranas.
-
Mito: Es una condición irreversible y progresiva.
Realidad: La resistencia a la insulina es, en la gran mayoría de los casos, reversible y manejable con cambios significativos en el estilo de vida. La intervención temprana puede prevenir o revertir su progresión a diabetes tipo 2 y otras enfermedades crónicas.
¡Advertencia Metabólica Crítica! La resistencia a la insulina es una «enfermedad silenciosa» que puede progresar durante años sin síntomas evidentes. La hiperinsulinemia crónica, aunque inicialmente compensatoria, es un factor de riesgo independiente para enfermedades cardiovasculares, ciertos cánceres y neurodegeneración, incluso antes de que la glucosa en sangre se eleve. No esperes a un diagnóstico de prediabetes o diabetes; si tienes factores de riesgo (antecedentes familiares, obesidad abdominal, SOP, hipertensión), considera evaluar tu insulina en ayunas y HOMA-IR.
Conclusión: Un Llamado a la Acción para la Salud Metabólica
La resistencia a la insulina es más que un término médico; es una señal de alarma de que nuestro metabolismo está en conflicto con nuestro entorno. Comprender su fisiología, sus factores de riesgo y sus profundas implicaciones para la salud es el primer paso hacia la acción. La buena noticia es que, a diferencia de muchas otras condiciones crónicas, la resistencia a la insulina responde de manera extraordinaria a las intervenciones en el estilo de vida. A través de la nutrición consciente, el movimiento regular, un sueño reparador y el manejo del estrés, tenemos el poder de recalibrar nuestras vías de señalización, restaurar la sensibilidad a la insulina y, en última instancia, reclamar nuestra salud metabólica.
Como sociedad, y como individuos, debemos pasar de un enfoque reactivo a uno proactivo, reconociendo la resistencia a la insulina como una epidemia silenciosa que exige nuestra atención. La ciencia nos ha proporcionado la hoja de ruta; ahora nos corresponde a nosotros transitarla para forjar un futuro con mayor vitalidad y bienestar.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.