Proinsulina: Guía Definitiva de su Rol y Biohacking Metabólico
Resumen Clínico Rápido
🔬 Clasificación
Hormona Precursora
⚙️ Origen
Células beta del páncreas
📋 Impacto
Marcador de disfunción de células beta y riesgo cardiovascular
¿Qué es la Proinsulina? La Molécula Precursora Clave en el Metabolismo Glucémico
En el intrincado tapiz de la fisiología humana, donde cada molécula desempeña un papel concertado, la proinsulina emerge como una pieza fundamental, aunque a menudo subestimada, en la orquesta del metabolismo de la glucosa. Lejos de ser un mero intermediario inerte, esta molécula precursora de la insulina y del péptido C es un centinela silencioso de la salud de las células beta pancreáticas y un indicador temprano de disfunción metabólica. Su estudio nos permite desentrañar no solo los mecanismos de la secreción de insulina, sino también las complejidades de la resistencia a la insulina, la diabetes tipo 2 y el riesgo cardiovascular. Como investigadores médicos, profundizamos en su estructura, síntesis, procesamiento y las implicaciones clínicas que la convierten en un biomarcador de creciente relevancia.
Resumen Clínico
- La proinsulina es el precursor biológico de la insulina y el péptido C, sintetizada en las células beta del páncreas.
- Su correcta conversión es crucial para la regulación glucémica; una secreción desproporcionada de proinsulina indica estrés o disfunción de las células beta.
- Actúa como un biomarcador temprano de resistencia a la insulina, riesgo de diabetes tipo 2 y complicaciones cardiovasculares, incluso antes de la aparición de hiperglucemia.
El Origen Pancreático: Síntesis y Secreción de la Proinsulina
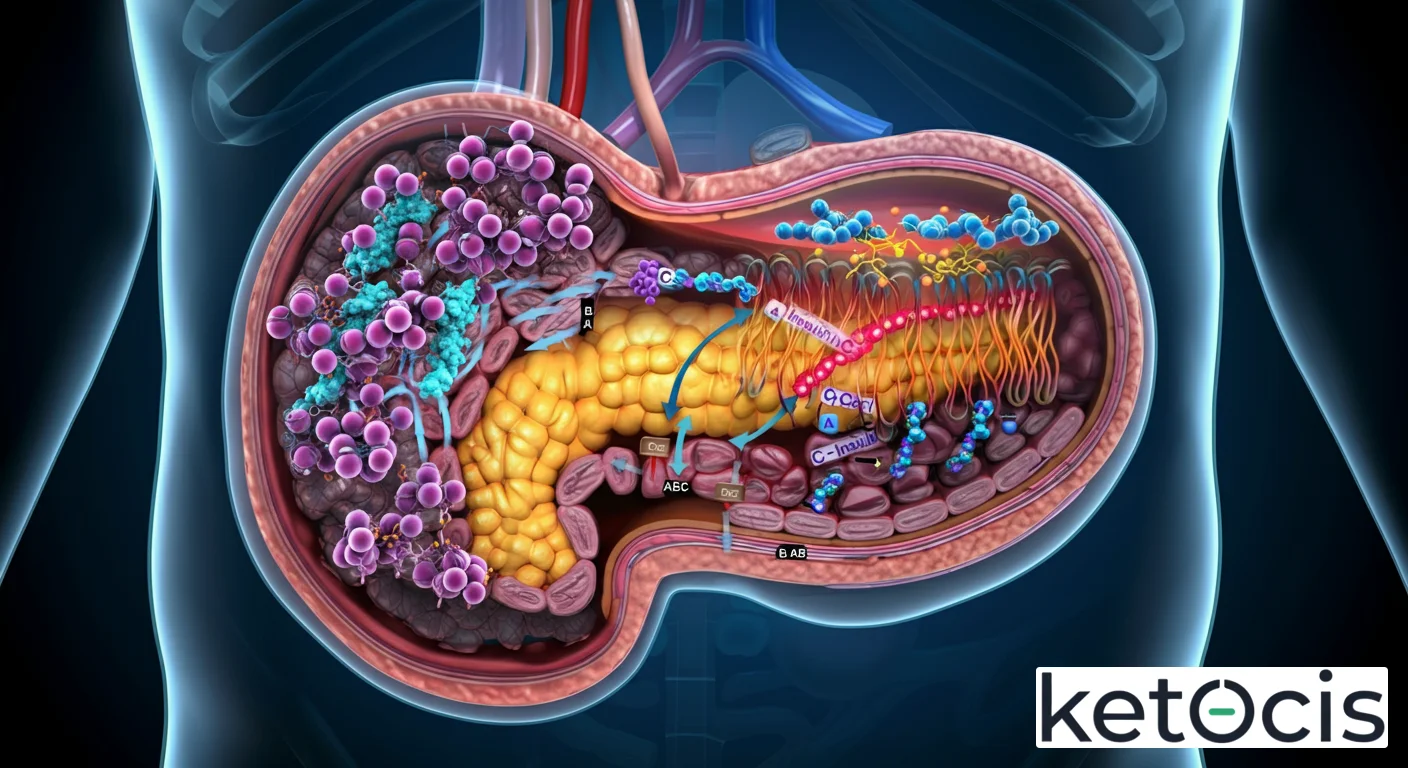
La proinsulina es una proteína de cadena única compuesta por 81 a 86 aminoácidos, dependiendo de la especie, que se sintetiza exclusivamente en las células beta de los islotes de Langerhans del páncreas. Este proceso comienza en el retículo endoplasmático (RE) de estas células, donde el ARN mensajero (ARNm) para la preproinsulina se traduce en una cadena polipeptídica. La preproinsulina es la forma inicial que contiene una secuencia señal N-terminal que dirige la molécula hacia el lumen del RE. Una vez dentro, esta secuencia señal es rápidamente escindida, dando lugar a la proinsulina propiamente dicha.
Desde el RE, la proinsulina es transportada al aparato de Golgi, donde se pliega correctamente y se empaqueta en gránulos secretores. Es dentro de estos gránulos donde ocurre la magia bioquímica: la proinsulina se somete a un proceso de maduración enzimática. Enzimas clave, conocidas como prohormona convertasas (PC1/3 y PC2), junto con la carboxipeptidasa H, actúan concertadamente para escindir la proinsulina en tres moléculas distintas: la insulina madura, el péptido C (péptido conector) y una pequeña cantidad de proinsulina sin procesar que, en condiciones normales, también se libera. Este meticuloso proceso asegura que la insulina esté en su forma activa para cumplir su función reguladora.
La proinsulina es simplemente una forma inactiva de insulina sin relevancia biológica propia.
Aunque su actividad hipoglucemiante es mínima, la proinsulina posee efectos biológicos intrínsecos sobre receptores específicos, incluyendo la proliferación de células del músculo liso vascular, lo que contribuye a su papel como marcador de riesgo cardiovascular. Además, su acumulación refleja un estrés en las células beta, un signo temprano de disfunción.
Mecanismo de Acción: De Precursor a Hormona Activa
Aunque la proinsulina es fundamentalmente un precursor, no carece por completo de actividad biológica. Posee una actividad intrínseca sobre el receptor de insulina, aunque significativamente menor (aproximadamente 5-10%) que la insulina madura. Sin embargo, en concentraciones elevadas, la proinsulina puede unirse a los receptores de insulina y, potencialmente, a los receptores de IGF-1, ejerciendo efectos biológicos propios. Esta actividad residual es importante, ya que niveles elevados de proinsulina en circulación pueden contribuir a ciertas patologías.
La importancia principal de la proinsulina radica en su transformación. La escisión enzimática en los gránulos secretores es un paso crítico. La insulina, una vez formada, es la hormona clave que regula los niveles de glucosa en sangre, facilitando su captación por los tejidos periféricos como el músculo esquelético y el tejido adiposo, y suprimiendo la producción de glucosa hepática. El péptido C, por su parte, aunque inicialmente considerado un subproducto inerte, ahora se reconoce que tiene sus propias funciones biológicas, incluyendo efectos tróficos y protectores sobre el endotelio vascular y los nervios.
El Rol del Péptido C: Más Allá de un Subproducto
El péptido C y la insulina se secretan en proporciones equimolares. Esto significa que el péptido C es un indicador excelente de la secreción endógena de insulina. A diferencia de la insulina, que es rápidamente metabolizada por el hígado, el péptido C tiene una vida media más larga en la circulación, lo que lo convierte en un marcador más estable y fiable de la función de las células beta. En la práctica clínica, la medición del péptido C es invaluable para diferenciar entre la diabetes tipo 1 (donde la secreción de insulina endógena es mínima o nula) y la diabetes tipo 2, o para evaluar la función residual de las células beta en pacientes con diabetes de larga duración.
Además de su papel como marcador, la investigación ha revelado que el péptido C ejerce efectos biológicos directos. Se ha demostrado que se une a receptores específicos en la superficie celular, activando vías de señalización que promueven la función endotelial, la perfusión microvascular y la reparación nerviosa. Estos hallazgos sugieren que el péptido C podría tener un papel terapéutico en la prevención o reversión de algunas complicaciones diabéticas, como la neuropatía y la nefropatía, un área activa de investigación.
Proinsulina y Resistencia a la Insulina: Un Marcador Temprano
Uno de los aspectos más intrigantes de la proinsulina es su papel como biomarcador de la salud metabólica. En individuos sanos, la proinsulina circulante representa solo una pequeña fracción (aproximadamente 5-10%) de la insulina total. Sin embargo, en condiciones de resistencia a la insulina, como la obesidad, el síndrome metabólico y la diabetes tipo 2, la proporción de proinsulina en relación con la insulina madura aumenta. Este aumento refleja un estrés en las células beta del páncreas.
Cuando las células beta tienen que trabajar horas extras para compensar la resistencia a la insulina y mantener la normoglucemia, su capacidad para procesar eficientemente la proinsulina se ve comprometida. El procesamiento incompleto resulta en una mayor liberación de proinsulina sin escindir a la circulación. Por lo tanto, niveles elevados de proinsulina o una alta relación proinsulina/insulina son marcadores tempranos de disfunción de las células beta, a menudo precediendo la aparición de hiperglucemia clínica y el diagnóstico de diabetes tipo 2. Es un «grito de auxilio» molecular del páncreas, indicando que sus capacidades de procesamiento están siendo sobrepasadas.
Proinsulina en el Contexto de la Cetosis y el Ayuno
La relación entre la proinsulina y los estados metabólicos de cetosis y ayuno es fascinante. Durante el ayuno prolongado o en dietas cetogénicas bien formuladas, la demanda de insulina se reduce drásticamente debido a la disminución de la ingesta de carbohidratos y la preferencia del cuerpo por utilizar cuerpos cetónicos como fuente de energía. Esta reducción en la demanda de insulina se traduce en una menor estimulación de las células beta pancreáticas.
En consecuencia, en individuos adaptados a la cetosis o durante periodos de ayuno intermitente o prolongado, se observa una disminución general en los niveles circulantes de insulina y, por extensión, de proinsulina. Esta reducción es un reflejo de la menor carga de trabajo sobre las células beta y una indicación de una mayor sensibilidad a la insulina. La homeostasis glucémica se mantiene con menor esfuerzo insulínico, lo que permite que el sistema de procesamiento de la proinsulina funcione de manera más eficiente, minimizando la liberación de la forma precursora. Es un indicador de un metabolismo glucémico más saludable y menos estresado.
Biohacking Metabólico
¿Sabías que la exposición a la luz solar en las horas adecuadas puede influir en la salud de tus células beta? La vitamina D, sintetizada en la piel por la exposición solar, es un micronutriente esencial que modula la función de las células beta, incluyendo la sensibilidad a la insulina y la eficiencia en el procesamiento de la proinsulina. Mantener niveles óptimos de vitamina D a través de una exposición solar consciente o suplementación, bajo supervisión, puede ser una estrategia de biohacking para apoyar la salud pancreática y optimizar el metabolismo de la proinsulina.
Factores que Influyen en la Conversión de Proinsulina
La eficiencia con la que la proinsulina se convierte en insulina y péptido C no es constante y puede ser influenciada por una multitud de factores. Desde la genética hasta el estilo de vida, diversos elementos pueden afectar la maquinaria de procesamiento de las células beta:
- Genética: Ciertas mutaciones genéticas, como las asociadas con la diabetes MODY (Maturity-Onset Diabetes of the Young), pueden afectar directamente la función de las células beta, incluyendo la síntesis y procesamiento de proinsulina. Algunas variantes genéticas pueden alterar la actividad de las prohormona convertasas.
- Inflamación Crónica y Estrés Oxidativo: Estos procesos dañan las células beta, comprometiendo su capacidad para sintetizar y procesar correctamente la proinsulina. La inflamación sistémica, a menudo asociada con la obesidad, es un potente disruptor.
- Nutrientes Específicos: La deficiencia de micronutrientes como el zinc, que es esencial para el almacenamiento y la secreción de insulina, puede afectar indirectamente el procesamiento de la proinsulina. Otros nutrientes, como el cromo y el magnesio, también desempeñan roles en la sensibilidad a la insulina y, por ende, en la demanda sobre las células beta.
- Insulinorresistencia: Como se mencionó, la resistencia crónica a la insulina impone una carga excesiva a las células beta, lo que lleva a un procesamiento ineficiente y a una mayor liberación de proinsulina sin escindir.
- Fármacos: Algunos medicamentos, como los glucocorticoides, pueden inducir resistencia a la insulina y afectar la función de las células beta, alterando la secreción de proinsulina.
Comprender estos factores es crucial para desarrollar estrategias de intervención personalizadas que no solo se centren en la glucemia, sino también en la salud subyacente de las células productoras de insulina.
Implicaciones Clínicas y Proinsulina como Biomarcador
La medición de los niveles de proinsulina, o la relación proinsulina/insulina, ha ganado tracción como una herramienta diagnóstica y pronóstica valiosa en la medicina moderna. Sus implicaciones clínicas se extienden más allá de la simple evaluación de la diabetes:
- Predicción de Diabetes Tipo 2: Niveles elevados de proinsulina son un fuerte predictor del desarrollo futuro de diabetes tipo 2 en individuos con resistencia a la insulina o prediabetes, a menudo años antes de que la hiperglucemia se manifieste.
- Riesgo Cardiovascular: La proinsulina elevada se ha asociado independientemente con un mayor riesgo de enfermedades cardiovasculares, incluyendo infarto de miocardio y accidente cerebrovascular. Esto se debe, en parte, a sus efectos directos sobre la proliferación de células del músculo liso vascular y la disfunción endotelial.
- Evaluación de la Función de las Células Beta: Proporciona una visión más profunda de la salud y el estrés de las células beta que la insulina o la glucosa por sí solas. Un aumento en la proinsulina indica que las células beta están luchando por mantener la homeostasis glucémica.
- Monitorización de Intervenciones: Los cambios en los niveles de proinsulina pueden servir para monitorizar la efectividad de intervenciones en el estilo de vida (dieta, ejercicio) o tratamientos farmacológicos destinados a mejorar la sensibilidad a la insulina y la función de las células beta.
La capacidad de la proinsulina para señalar problemas metabólicos tempranamente la posiciona como un biomarcador prometedor en la medicina preventiva y personalizada.
Alerta Metabólica: Un Riesgo o Mito
Existe un mito persistente de que la proinsulina es simplemente una forma inactiva de insulina sin relevancia biológica propia, un «desperdicio» metabólico. Esta concepción es peligrosa. Aunque su actividad hipoglucemiante es mínima, la proinsulina posee efectos biológicos intrínsecos sobre receptores específicos, incluyendo la proliferación de células del músculo liso vascular. La acumulación crónica de proinsulina no solo es un marcador de disfunción de las células beta, sino que también contribuye directamente al riesgo cardiovascular y a la progresión de la aterosclerosis. Ignorar la proinsulina es subestimar un potente indicador de riesgo metabólico y cardiovascular.
Estrategias para Optimizar la Salud de las Células Beta y la Conversión de Proinsulina
Dada la importancia de la proinsulina como marcador de la salud de las células beta y del riesgo metabólico, ¿cómo podemos «biohackear» o optimizar su procesamiento y reducir su secreción desproporcionada? Las estrategias se centran en mejorar la sensibilidad a la insulina y reducir la carga de trabajo sobre el páncreas:
- Dieta Baja en Carbohidratos y Cetogénica: Al reducir drásticamente la ingesta de carbohidratos, se disminuye la necesidad de secreción de insulina, lo que a su vez alivia el estrés sobre las células beta y mejora su eficiencia en el procesamiento de la proinsulina. Esto puede conducir a una reducción en los niveles de proinsulina circulante.
- Ayuno Intermitente y Prolongado: Estas prácticas metabólicas inducen periodos de baja demanda de insulina, permitiendo que las células beta «descansen» y recuperen su capacidad de procesamiento óptima. El ayuno también mejora la sensibilidad a la insulina.
- Ejercicio Físico Regular: La actividad física, especialmente el entrenamiento de fuerza y el ejercicio aeróbico, mejora la sensibilidad a la insulina en los tejidos periféricos. Esto reduce la necesidad de que el páncreas secrete grandes cantidades de insulina, disminuyendo la carga sobre las células beta y favoreciendo un procesamiento adecuado de la proinsulina.
- Optimización de Micronutrientes: Asegurar una ingesta adecuada de zinc, magnesio, cromo y vitaminas del grupo B es crucial. El zinc, por ejemplo, es fundamental para la síntesis, el almacenamiento y la liberación de insulina, y su deficiencia puede afectar la maduración de la proinsulina.
- Manejo del Estrés: El estrés crónico eleva las hormonas del estrés como el cortisol, que pueden inducir resistencia a la insulina. Técnicas de relajación y manejo del estrés son vitales para mantener la salud metabólica.
- Sueño de Calidad: La privación del sueño y un sueño de mala calidad están directamente relacionados con la resistencia a la insulina y la disfunción metabólica. Priorizar un sueño reparador es una estrategia de biohacking fundamental para la salud de las células beta.
- Evitar Alimentos Procesados y Azúcares Refinados: Estos alimentos son los principales impulsores de la resistencia a la insulina y la inflamación, sobrecargando el páncreas y comprometiendo el procesamiento de la proinsulina.
Al adoptar un enfoque holístico que aborde estos pilares del estilo de vida, es posible mejorar la salud de las células beta, optimizar el procesamiento de la proinsulina y, en última instancia, reducir el riesgo de enfermedades metabólicas y cardiovasculares.
Conclusión: La Proinsulina, un Pilar Fundamental en la Salud Metabólica
La proinsulina, lejos de ser un simple precursor, es una molécula compleja con un papel multifacético en la fisiología humana. Su síntesis, procesamiento y secreción son intrínsecamente ligados a la salud de las células beta pancreáticas y, por extensión, a la regulación glucémica general. Como investigadores médicos y clínicos, reconocemos su creciente importancia como un biomarcador temprano y sensible de disfunción metabólica y riesgo cardiovascular. Entender la proinsulina no es solo una cuestión de bioquímica, sino una ventana hacia una comprensión más profunda de la resistencia a la insulina, la progresión de la diabetes y las oportunidades para una intervención preventiva. Al adoptar estrategias de biohacking que optimizan la salud de las células beta, como las dietas bajas en carbohidratos, el ayuno y el ejercicio, podemos aspirar a mantener una relación proinsulina/insulina saludable, salvaguardando así nuestro bienestar metabólico a largo plazo. La proinsulina es, en esencia, un centinela de nuestra salud interior, y escuchar su mensaje es crucial para una vida plena y metabólicamente resiliente.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.