Cascada de Coagulación: Guía Definitiva del Proceso Hemostático
Resumen Clínico Rápido
🔬 Clasificación
Proceso hemostático complejo
⚙️ Función
Detener el sangrado y formar coágulos
📋 Impacto
Vital para la supervivencia, implicado en trombosis y hemorragias
En el intrincado universo de la fisiología humana, pocos procesos son tan vitales y asombrosamente complejos como la cascada de coagulación. Este sistema meticulosamente orquestado es la primera línea de defensa de nuestro organismo contra la hemorragia, un mecanismo evolutivo esencial que asegura la integridad de nuestro sistema circulatorio tras una lesión. Lejos de ser un simple tapón, la coagulación sanguínea es una serie de reacciones bioquímicas interconectadas, que involucran proteínas plasmáticas, fosfolípidos de membrana y iones de calcio, culminando en la formación de un coágulo de fibrina robusto y localizado.
Como investigadores médicos, comprendemos que la relevancia de la cascada de coagulación trasciende la mera prevención del sangrado. Es un actor clave en la respuesta inflamatoria, la inmunidad innata e incluso la reparación tisular. Su desregulación, ya sea por defecto o por exceso, puede tener consecuencias devastadoras, desde hemorragias incontrolables hasta eventos trombóticos potencialmente mortales. Desentrañar sus misterios no solo enriquece nuestra comprensión de la biología, sino que también abre puertas a nuevas estrategias terapéuticas para una miríada de patologías.
Esta guía se adentrará en la complejidad molecular y la elegancia funcional de la cascada de coagulación, explorando su propósito evolutivo, sus vías fisiológicas clásicas y su interpretación moderna, así como su impacto clínico y los mitos persistentes que la rodean. Prepárese para un viaje fascinante al corazón de uno de los sistemas de defensa más sofisticados de la naturaleza.
Resumen Clínico
- La cascada de coagulación es un proceso bioquímico vital que detiene el sangrado (hemostasia) tras una lesión vascular.
- Involucra una serie de proteínas (factores de coagulación) que se activan secuencialmente para formar un coágulo de fibrina.
- Su desequilibrio puede llevar a trastornos hemorrágicos (deficiencia de factores) o trombóticos (hipercoagulabilidad), con graves implicaciones para la salud.
Propósito Evolutivo: La Supervivencia a Través de la Hemostasia
La capacidad de detener el sangrado de manera rápida y eficiente es un imperativo biológico fundamental que ha moldeado la evolución de los vertebrados. Sin un sistema de coagulación eficaz, incluso las lesiones menores podrían resultar fatales. El propósito evolutivo de la cascada de coagulación es, por tanto, la preservación de la homeostasis circulatoria y la protección contra la exanguinación. Este sistema ha evolucionado para ser increíblemente sensible a las lesiones vasculares, pero también finamente regulado para evitar la coagulación espontánea e inapropiada dentro de vasos intactos.
Desde una perspectiva adaptativa, la hemostasia es un claro ejemplo de selección natural en acción. Los organismos con sistemas de coagulación más eficientes tenían una mayor probabilidad de sobrevivir a traumatismos y heridas, transmitiendo esos genes a su descendencia. El desarrollo de un sistema de coagulación complejo, que involucra múltiples factores proteicos y una intrincada red de activación y regulación, refleja la presión evolutiva para equilibrar la necesidad de una respuesta rápida con la prevención de la trombosis patológica.
Además de su rol primario en la prevención de la pérdida de sangre, la cascada de coagulación también juega un papel indirecto en la defensa del huésped. El coágulo de fibrina no solo sella la herida, sino que también actúa como una barrera física contra la invasión microbiana y como una matriz provisional para la migración celular durante la reparación tisular. Así, la hemostasia se entrelaza con la inmunidad y la cicatrización de heridas, revelando una multifuncionalidad que subraya su importancia evolutiva.
Los 'fluidificantes de la sangre' adelgazan la sangre.
Los anticoagulantes no reducen la viscosidad de la sangre, sino que inhiben la formación de coágulos al interferir con la cascada de coagulación o la función plaquetaria.
Fisiología Molecular: Las Vías Clásicas y el Modelo Celular
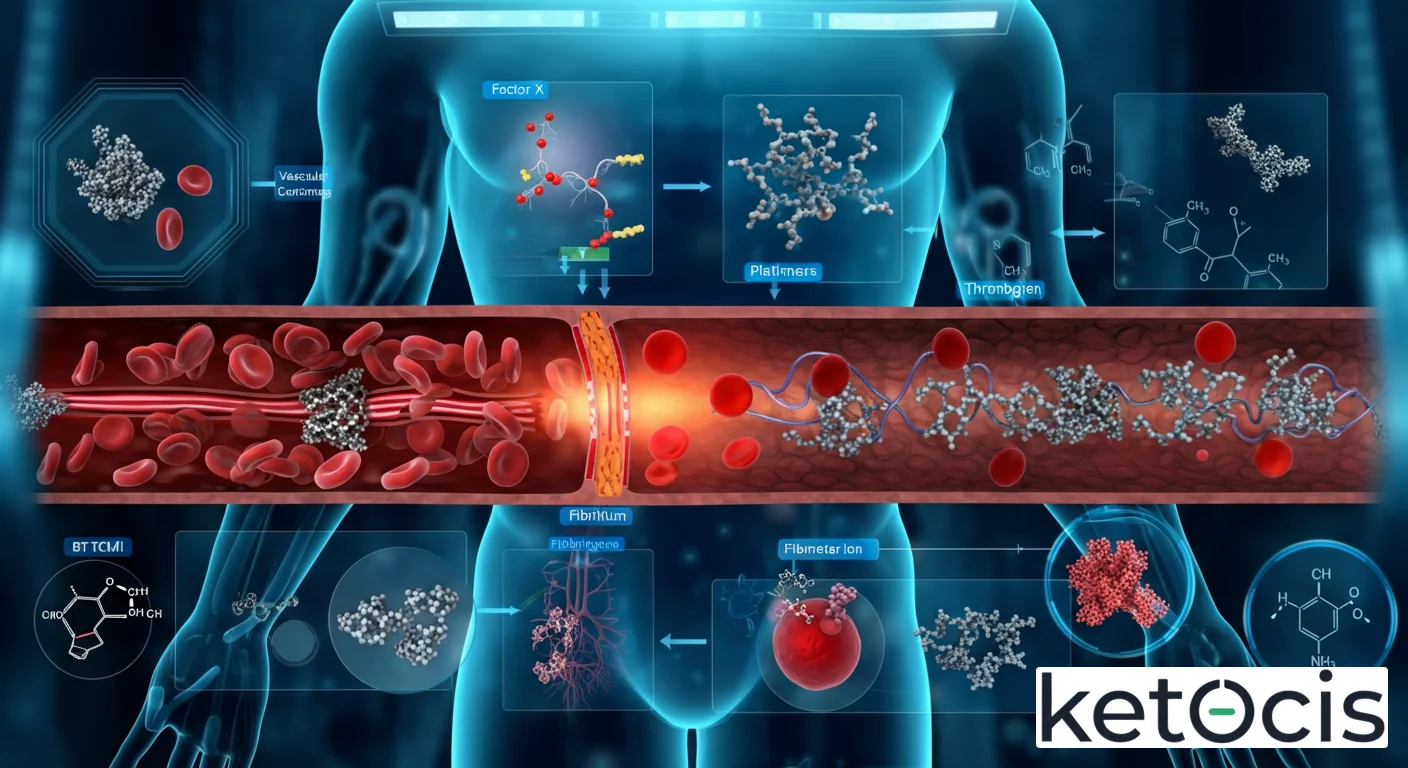
Históricamente, la cascada de coagulación se ha descrito mediante el modelo de las vías intrínseca y extrínseca, que convergen en una vía común. Aunque este modelo ha sido invaluable para la comprensión inicial y el diagnóstico, la visión moderna ha evolucionado hacia un modelo basado en células, que ofrece una representación más precisa y dinámica de la hemostasia in vivo.
Las Vías Clásicas: Un Marco Conceptual
El modelo clásico postula dos vías principales que inician la coagulación:
- Vía Extrínseca (Vía del Factor Tisular): Esta vía es la principal iniciadora de la coagulación in vivo. Se activa cuando el factor tisular (FT), una proteína transmembrana normalmente secuestrada en el subendotelio vascular, se expone a la sangre tras una lesión. El FT se une al factor VIIa (factor VII activado), formando el complejo FT-VIIa. Este complejo activa directamente el factor X a factor Xa y el factor IX a factor IXa, iniciando un estallido rápido pero limitado de trombina.
- Vía Intrínseca (Vía de Contacto): Aunque menos crítica para el inicio de la hemostasia fisiológica, esta vía es fundamental en los ensayos de coagulación in vitro. Se activa por el contacto de la sangre con superficies cargadas negativamente (como el vidrio en un tubo de ensayo o el colágeno expuesto en una lesión). Involucra la activación secuencial de los factores XII, XI, IX y VIII. El factor XIIa activa el factor XI, el factor XIa activa el factor IX, y el complejo factor IXa-VIIIa (conocido como tenasa intrínseca) activa el factor X.
- Vía Común: Ambas vías convergen en la activación del factor X a factor Xa. El factor Xa, en presencia de su cofactor factor Va (activado por trombina), fosfolípidos y calcio, forma el complejo protrombinasa. Este complejo es el principal responsable de convertir la protrombina (factor II) en trombina (factor IIa). La trombina, una enzima proteolítica clave, escinde el fibrinógeno (factor I) en monómeros de fibrina, que se polimerizan para formar una red de fibrina inestable. Finalmente, el factor XIIIa (activado por trombina) reticula la fibrina, estabilizando el coágulo y haciéndolo resistente a la degradación.
El Modelo Basado en Células: Una Visión Dinámica
El modelo celular, desarrollado en las últimas décadas, ofrece una comprensión más precisa de la coagulación in vivo, integrando el papel de las células sanguíneas y vasculares. Se divide en tres fases:
- Fase de Iniciación: Ocurre en células que expresan factor tisular (FT), como fibroblastos o células musculares lisas expuestas tras una lesión. El complejo FT-VIIa activa pequeñas cantidades de factor X y IX. El factor Xa generado activa una pequeña cantidad de trombina, suficiente para activar plaquetas y los cofactores V y VIII, pero no para formar un coágulo extenso.
- Fase de Amplificación: La pequeña cantidad de trombina generada en la fase de iniciación es crucial. Activa las plaquetas, que proporcionan una superficie fosfolipídica cargada negativamente. También activa los cofactores factor V y factor VIII, y el factor XI. Las plaquetas activadas liberan gránulos que contienen factores procoagulantes, creando un ambiente ideal para la coagulación.
- Fase de Propagación: Sobre la superficie de las plaquetas activadas, se ensamblan grandes complejos enzimáticos. El complejo tenasa intrínseca (factor IXa-VIIIa) genera grandes cantidades de factor Xa, y el complejo protrombinasa (factor Xa-Va) produce una explosión masiva de trombina. Esta explosión de trombina convierte rápidamente el fibrinógeno en fibrina y activa el factor XIII para estabilizar el coágulo, sellando eficazmente la herida.
Este modelo celular explica cómo la coagulación se localiza en el sitio de la lesión, evitando la coagulación sistémica. La trombina, el epicentro de la cascada, no solo forma fibrina, sino que también ejerce una retroalimentación positiva al activar otros factores (V, VIII, XI, XIII) y las plaquetas, asegurando una respuesta robusta y localizada.
Regulación de la Coagulación: El Equilibrio Delicado
La formación de un coágulo es un proceso vital, pero su control es igualmente crucial. Un sistema de coagulación desinhibido llevaría a la trombosis generalizada, mientras que uno excesivamente inhibido resultaría en hemorragias. La naturaleza ha desarrollado un sofisticado sistema de reguladores para mantener este equilibrio.
- Antitrombina: Es un inhibidor plasmático clave que neutraliza la trombina y otros factores de la coagulación activados, como el factor Xa y el factor IXa. Su actividad se potencia dramáticamente en presencia de heparina (endógena o exógena), convirtiéndola en un potente anticoagulante.
- Sistema de la Proteína C: Este sistema es otro regulador esencial. La trombina, al unirse a la trombomodulina en la superficie de las células endoteliales, cambia su especificidad y activa la proteína C. La proteína C activada (PCA), en presencia de su cofactor proteína S, inactiva los cofactores Va y VIIIa, limitando así la generación de trombina.
- Inhibidor de la Vía del Factor Tisular (TFPI): Este inhibidor plasmático neutraliza el complejo FT-VIIa y el factor Xa, limitando la fase de iniciación de la coagulación.
- Fibrinólisis: Una vez que el coágulo ha cumplido su función y la herida ha comenzado a sanar, el coágulo debe ser disuelto. Este proceso, conocido como fibrinólisis, es mediado principalmente por la plasmina. La plasmina se forma a partir del plasminógeno por la acción de activadores como el activador tisular del plasminógeno (t-PA) y el activador del plasminógeno tipo urocinasa (u-PA). La plasmina degrada la red de fibrina en productos de degradación de fibrina (PDF), permitiendo la recanalización del vaso.
Biohacking para la Coagulación: El Poder Oculto de la Vitamina K2
Aunque la vitamina K1 es conocida por su papel en la síntesis de factores de coagulación dependientes de vitamina K (II, VII, IX, X y proteínas C y S), la vitamina K2 (menaquinona), menospreciada, ofrece una perspectiva fascinante. Más allá de su función en la coagulación, la K2 es crucial para la carboxilación de proteínas que regulan el calcio, como la osteocalcina (huesos) y la proteína GLA de la matriz (vasos sanguíneos). Niveles óptimos de K2 pueden contribuir a la elasticidad vascular y prevenir la calcificación arterial, un factor de riesgo para la trombosis. Asegurar una ingesta adecuada de K2, a través de alimentos fermentados como el natto o suplementos de MK-7, podría ser una estrategia de biohacking para la salud cardiovascular, influyendo indirectamente en el equilibrio hemostático a largo plazo.
Relevancia Clínica: Implicaciones Diagnósticas y Terapéuticas
La comprensión de la cascada de coagulación es fundamental en la medicina clínica, tanto para el diagnóstico como para el tratamiento de una amplia gama de trastornos. Las pruebas de laboratorio estándar, como el tiempo de protrombina (TP) y el tiempo de tromboplastina parcial activada (TTPa), evalúan la integridad de las vías extrínseca y intrínseca, respectivamente, proporcionando pistas cruciales sobre posibles deficiencias de factores o excesos de actividad.
- Trastornos Hemorrágicos: Las deficiencias genéticas de factores de coagulación son la causa de enfermedades como la hemofilia A (deficiencia de factor VIII) y hemofilia B (deficiencia de factor IX), que se manifiestan con sangrados prolongados y espontáneos. La enfermedad de von Willebrand, el trastorno hemorrágico hereditario más común, afecta tanto la adhesión plaquetaria como la protección del factor VIII. El tratamiento a menudo implica la reposición del factor deficiente o el uso de agentes que promueven la liberación de factores endógenos.
- Trastornos Trombóticos: Por otro lado, la hipercoagulabilidad, o un estado protrombótico, puede llevar a la formación de coágulos sanguíneos inapropiados (trombosis) que pueden obstruir vasos y causar infartos, accidentes cerebrovasculares o embolias pulmonares. Las causas pueden ser genéticas (ej. mutación del factor V Leiden, deficiencia de antitrombina, proteína C o S) o adquiridas (ej. cáncer, inmovilización, anticonceptivos orales). El tratamiento se centra en la anticoagulación para prevenir la formación de coágulos o disolver los existentes.
- Anticoagulantes: Los fármacos que modulan la cascada de coagulación son pilares de la farmacología cardiovascular. La heparina (no fraccionada y de bajo peso molecular) potencia la antitrombina. Los antagonistas de la vitamina K, como la warfarina, inhiben la síntesis de factores dependientes de vitamina K. Los anticoagulantes orales directos (DOACs), como los inhibidores directos del factor Xa (ej. rivaroxabán, apixabán) o los inhibidores directos de la trombina (ej. dabigatrán), ofrecen una alternativa con perfiles de seguridad y eficacia mejorados para diversas indicaciones.
- Rol en Otras Patologías: La coagulación no es un sistema aislado. Se ha demostrado su intrincada relación con la inflamación, la sepsis, el cáncer y la metástasis. Las interacciones entre el sistema de coagulación y el sistema inmune son un área de investigación activa, revelando cómo la coagulación puede influir en la respuesta del huésped a infecciones y lesiones.
ALERTA MÉDICA: Riesgos de la Autosuplementación y la Coagulación
La cascada de coagulación es un sistema de equilibrio sumamente delicado. La autosuplementación con dosis elevadas de ciertos compuestos, como ácidos grasos omega-3, vitamina E, o extractos de hierbas con propiedades «fluidificantes» de la sangre (ej. ginkgo biloba, ajo), sin supervisión médica, puede ser peligrosa. Estos compuestos pueden interactuar con medicamentos anticoagulantes prescritos, potenciando sus efectos y aumentando el riesgo de hemorragias graves. Por otro lado, la deficiencia de ciertos nutrientes o el uso de suplementos «procoagulantes» en individuos susceptibles podría exacerbar un estado protrombótico. Siempre consulte a un profesional de la salud antes de iniciar cualquier régimen de suplementación que pueda afectar la coagulación, especialmente si ya toma medicamentos o tiene condiciones de salud preexistentes.
Mitos y Malentendidos Comunes
A pesar de su importancia, la cascada de coagulación está rodeada de varios mitos y malentendidos, tanto en la cultura popular como, a veces, incluso en la comprensión inicial de los estudiantes de medicina.
- Mito 1: Los «fluidificantes de la sangre» adelgazan la sangre.
Realidad: El término «fluidificante de la sangre» es un coloquialismo engañoso. Los medicamentos anticoagulantes, como la warfarina o la heparina, no «adelgazan» la sangre en el sentido de reducir su viscosidad. Más bien, actúan inhibiendo la formación de nuevos coágulos o el crecimiento de los existentes, al interferir con la cascada de coagulación o la función plaquetaria. La viscosidad de la sangre se mantiene relativamente constante. - Mito 2: La vía intrínseca es la más importante para iniciar la coagulación.
Realidad: Aunque la vía intrínseca es crucial en las pruebas de laboratorio (TTPa), el modelo celular ha demostrado que la vía extrínseca (iniciada por el factor tisular) es el principal mecanismo fisiológico para el inicio de la coagulación in vivo tras una lesión vascular. La vía intrínseca contribuye principalmente a la amplificación de la señal. - Mito 3: Todos los coágulos son peligrosos.
Realidad: La formación de coágulos es un proceso esencial para la supervivencia, deteniendo el sangrado después de una lesión. Solo los coágulos que se forman de manera inapropiada (trombosis) o que se desprenden y viajan a otras partes del cuerpo (embolia) son peligrosos y patológicos. Distinguir entre hemostasia fisiológica y trombosis patológica es clave. - Mito 4: Las plaquetas son las únicas células importantes en la coagulación.
Realidad: Si bien las plaquetas son fundamentales para la hemostasia primaria (formación del tapón plaquetario) y proporcionan la superficie para la fase de propagación de la coagulación, el modelo celular destaca la importancia de las células endoteliales y las células que expresan factor tisular (como los fibroblastos) en las fases de iniciación y regulación del proceso. La coagulación es un esfuerzo coordinado de múltiples componentes celulares y plasmáticos.
Conclusión: La Maestra Orquestación de la Vida
La cascada de coagulación es un testimonio elocuente de la complejidad y la elegancia que subyacen a la fisiología humana. Desde su propósito evolutivo de asegurar la supervivencia frente a las lesiones, hasta su intrincada fisiología molecular que equilibra la necesidad de coagulación con la prevención de la trombosis, este sistema representa una obra maestra de la ingeniería biológica. La transición de un modelo clásico a una visión celular más dinámica ha profundizado nuestra comprensión, revelando la orquestación precisa de factores proteicos y superficies celulares en el sitio de la lesión.
Como investigadores médicos, la cascada de coagulación sigue siendo un campo de intensa investigación. Cada descubrimiento no solo refina nuestra comprensión de la hemostasia y la trombosis, sino que también abre nuevas vías para el desarrollo de diagnósticos más precisos y terapias más dirigidas. Desde la gestión de trastornos hemorrágicos hereditarios hasta la prevención y el tratamiento de enfermedades trombóticas que amenazan la vida, el dominio de la coagulación sigue siendo una piedra angular de la práctica clínica moderna.
En última instancia, la cascada de coagulación es más que una serie de reacciones; es una danza molecular que sustenta la vida, un recordatorio constante de la sofisticación inherente a nuestro propio diseño biológico. Su estudio no es solo una empresa científica, sino una apreciación profunda de la resiliencia y la adaptabilidad del cuerpo humano.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.