Fibrinógeno: Guía Definitiva de Coagulación y Salud Metabólica
Resumen Clínico Rápido
🔬 Clasificación
Glicoproteína plasmática
⚙️ Función Principal
Formación de coágulos
📋 Impacto Salud
Riesgo CV, Inflamación
¿Qué es el Fibrinógeno? Una Proteína Crucial para la Vida y la Salud Metabólica
En el complejo ballet molecular que orquesta la vida dentro de nuestro organismo, el fibrinógeno emerge como una figura central, una glicoproteína multifacética que trasciende su papel primario en la coagulación sanguínea. Más allá de ser el precursor vital de los coágulos que detienen las hemorragias, esta molécula, producida diligentemente por el hígado, actúa como un sofisticado sensor y efector en los intrincados sistemas de inflamación y reparación tisular. Su comprensión es fundamental no solo para desentrañar los misterios de la hemostasia, sino también para explorar las interconexiones profundas entre la inflamación crónica, la salud metabólica y el riesgo de enfermedades cardiovasculares.
Este artículo se sumerge en la esencia del fibrinógeno, desglosando su origen, su fascinante mecanismo de acción y su relevancia clínica. Exploraremos cómo sus niveles pueden ser un biomarcador silencioso de desequilibrios metabólicos y cómo estrategias de biohacking, incluyendo el ayuno y la cetosis, pueden influir en su dinámica. Prepárese para descubrir por qué esta proteína, aparentemente simple, es en realidad un pilar de nuestra fisiología y un indicador clave en la búsqueda de una salud óptima.
Resumen Clínico
-
Punto clave 1: El fibrinógeno es una glicoproteína plasmática esencial, sintetizada en el hígado, fundamental para la formación del coágulo sanguíneo (hemostasia).
-
Punto clave 2: Actúa como un reactante de fase aguda, elevándose significativamente en presencia de inflamación, infección, trauma o estrés fisiológico, siendo un potente biomarcador de riesgo cardiovascular.
-
Punto clave 3: Sus niveles están intrínsecamente ligados a la salud metabólica, con concentraciones elevadas asociadas a resistencia a la insulina, obesidad y un mayor riesgo de trombosis y aterosclerosis.
Origen y Estructura Molecular del Fibrinógeno
El fibrinógeno, también conocido como factor I de la coagulación, es una proteína soluble de alto peso molecular (aproximadamente 340 kDa) que circula abundantemente en el plasma sanguíneo. Su síntesis ocurre casi exclusivamente en los hepatocitos del hígado, bajo la regulación de diversas citocinas proinflamatorias como la interleucina-6 (IL-6), que estimulan su producción como parte de la respuesta de fase aguda del organismo. Esta capacidad de respuesta lo posiciona como un indicador sensible de procesos inflamatorios sistémicos, incluso aquellos de bajo grado que pueden pasar desapercibidos en etapas tempranas.
Estructuralmente, el fibrinógeno es una molécula fascinante, compuesta por tres pares de cadenas polipeptídicas idénticas: Aα, Bβ y γ. Estas seis cadenas están unidas por puentes disulfuro en una configuración hexamérica que le confiere una forma alargada y simétrica. Cada una de las cadenas Aα y Bβ posee péptidos N-terminales conocidos como fibrinopéptidos A y B, respectivamente, que son cruciales para su activación. Esta arquitectura molecular es la clave de su funcionalidad, permitiéndole interactuar de manera específica con otras proteínas y células durante el proceso de coagulación.
La presencia de dominios específicos en su estructura no solo facilita su interacción con la trombina y las plaquetas, sino que también le permite participar en fenómenos de adhesión celular y migración. Su naturaleza de glicoproteína implica la adición de cadenas de carbohidratos, lo que puede influir en su estabilidad, solubilidad y vida media en la circulación. La comprensión de esta intrincada estructura es esencial para apreciar la precisión con la que el fibrinógeno desempeña sus múltiples roles fisiológicos.
El fibrinógeno solo es relevante en hemorragias mayores.
El fibrinógeno es un reactante de fase aguda, con niveles elevados que indican inflamación sistémica crónica y aumentan significativamente el riesgo de enfermedades cardiovasculares y metabólicas, incluso en ausencia de sangrado.
Mecanismo de Acción: La Danza de la Coagulación
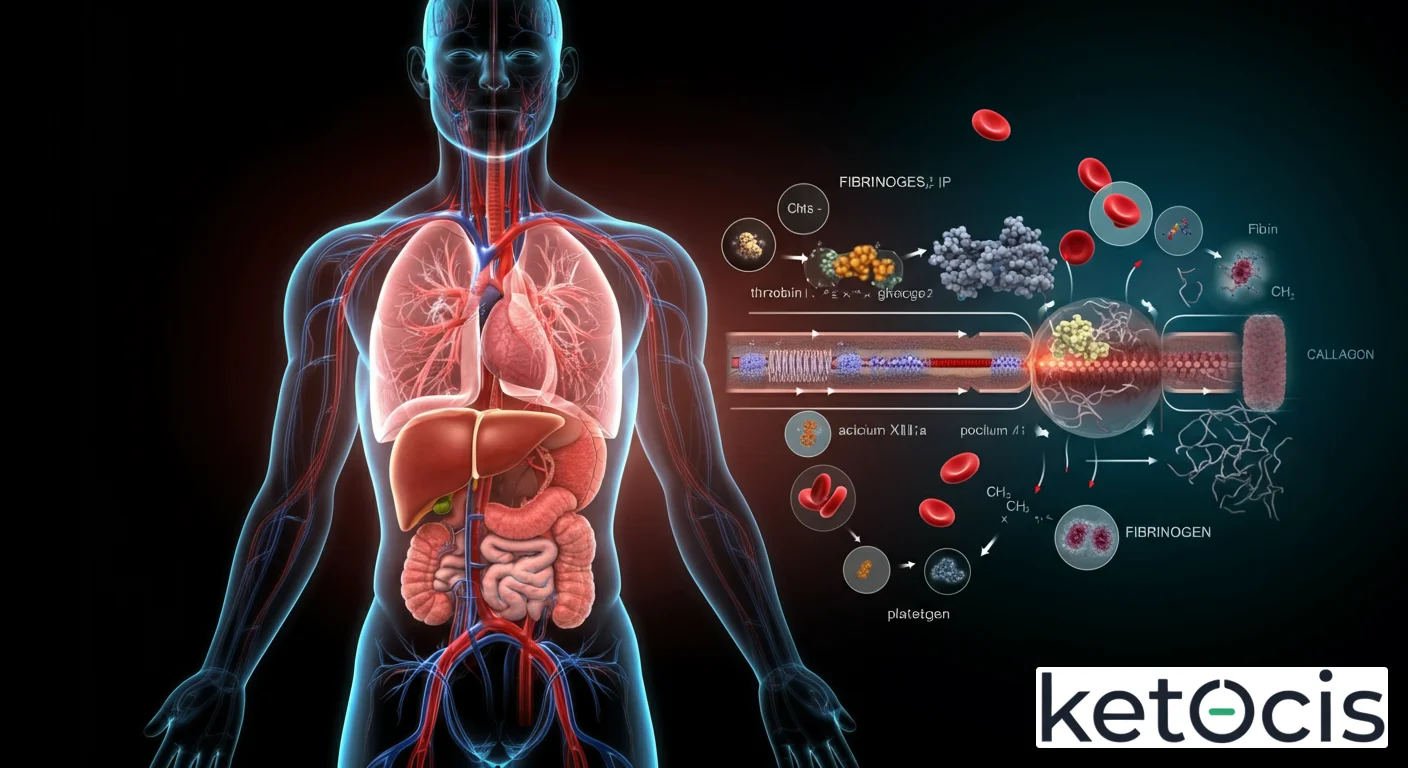
La función más reconocida del fibrinógeno es su papel central en la hemostasia, el proceso que detiene el sangrado. Cuando se produce una lesión vascular, se desencadena una cascada de eventos que culmina con la formación de un coágulo de fibrina. En este escenario, el fibrinógeno actúa como el sustrato directo de la enzima trombina, una proteasa serina altamente específica.
El proceso comienza cuando la trombina, generada a partir de su precursor protrombina, escinde los fibrinopéptidos A y B de las cadenas Aα y Bβ del fibrinógeno. Esta escisión transforma el fibrinógeno soluble en monómeros de fibrina insolubles. La eliminación de estos péptidos expone nuevos sitios de unión en los monómeros de fibrina, lo que les permite polimerizarse espontáneamente. Es una reacción de autoensamblaje extraordinariamente eficiente: los monómeros de fibrina se unen de extremo a extremo y lateralmente, formando una malla tridimensional de hebras de fibrina.
Esta malla inicial de fibrina es relativamente débil. Para fortalecerla y hacerla resistente a la degradación, entra en juego otra enzima crucial: el factor XIIIa (factor estabilizador de fibrina), activado también por la trombina. El factor XIIIa cataliza la formación de enlaces cruzados covalentes entre las cadenas de fibrina, creando una red de fibrina altamente estable y resistente. Esta red no solo atrapa glóbulos rojos y plaquetas, formando el coágulo definitivo, sino que también proporciona un andamiaje para la reparación del tejido dañado. Así, el fibrinógeno se convierte en el esqueleto estructural del tapón hemostático, indispensable para la prevención de la hemorragia.
Más Allá de la Coagulación: El Fibrinógeno como Marcador Inflamatorio
Si bien su rol en la coagulación es innegable, la investigación moderna ha revelado que el fibrinógeno es mucho más que un simple componente de los coágulos. Se le reconoce ampliamente como un reactante de fase aguda, lo que significa que sus niveles plasmáticos aumentan drásticamente en respuesta a la inflamación, la infección, el trauma o el daño tisular. Esta elevación es parte de una respuesta fisiológica compleja destinada a limitar el daño y promover la curación, pero cuando se vuelve crónica, puede tener consecuencias deletéreas.
Niveles elevados y sostenidos de fibrinógeno se han correlacionado consistentemente con un mayor riesgo de enfermedades cardiovasculares (ECV), incluyendo infarto de miocardio, accidente cerebrovascular y enfermedad arterial periférica. Actúa como un factor protrombótico no solo por su papel en la formación de coágulos, sino también porque el aumento de su concentración incrementa la viscosidad de la sangre, lo que dificulta el flujo sanguíneo y aumenta la carga de trabajo del corazón. Además, el fibrinógeno puede interactuar directamente con las células endoteliales y los macrófagos, promoviendo la inflamación vascular y contribuyendo al desarrollo y progresión de la aterosclerosis, el endurecimiento de las arterias.
Su capacidad para unirse a receptores en las células inmunitarias y endoteliales sugiere un rol activo en la modulación de la respuesta inflamatoria. En este contexto, el fibrinógeno no es solo un marcador pasivo, sino un participante activo en el ciclo de inflamación y daño tisular, lo que subraya su importancia como un biomarcador pronóstico y un objetivo potencial para intervenciones terapéuticas en diversas patologías crónicas.
Fibrinógeno y Salud Metabólica: Un Vínculo Inesperado
La conexión entre el fibrinógeno y la salud metabólica es un área de investigación creciente y de gran relevancia clínica. Cada vez hay más evidencia que sugiere que los niveles elevados de fibrinógeno no solo son un indicador de inflamación, sino que también están intrínsecamente relacionados con la disfunción metabólica, incluyendo la resistencia a la insulina, la obesidad, el síndrome metabólico y la diabetes tipo 2. En individuos con estas condiciones, es común observar un aumento crónico en la producción de fibrinógeno, lo que crea un estado pro-trombótico y pro-inflamatorio persistente.
Este vínculo se explica en parte por la inflamación de bajo grado que caracteriza a la obesidad y la resistencia a la insulina. El tejido adiposo disfuncional libera citocinas proinflamatorias como la IL-6 y el factor de necrosis tumoral alfa (TNF-α), que estimulan al hígado a producir más fibrinógeno. Además, la hiperinsulinemia, una característica de la resistencia a la insulina, puede influir directamente en la síntesis hepática de fibrinógeno. Esta interconexión crea un círculo vicioso donde la disfunción metabólica alimenta la inflamación y el riesgo trombótico, y viceversa.
El aumento del fibrinógeno en contextos de disfunción metabólica contribuye a un mayor riesgo de complicaciones microvasculares y macrovasculares. La mayor viscosidad sanguínea y la tendencia a la formación de coágulos pueden comprometer la perfusión de órganos vitales y exacerbar la progresión de enfermedades como la retinopatía diabética, la nefropatía y las enfermedades cardiovasculares. Entender esta relación es crucial para un enfoque integral en la gestión de la salud metabólica.
Dato Biohacking Fascinante: El fibrinógeno puede ser modificado por la glicación avanzada (AGEs) en presencia de niveles elevados de glucosa, un proceso que altera su estructura y función, haciéndolo más pro-trombótico y resistente a la fibrinólisis. Mantener una glucemia estable es un biohack clave para la integridad del fibrinógeno y la salud cardiovascular.
El Fibrinógeno en Contextos de Ayuno y Cetosis
La relación entre el fibrinógeno y las intervenciones metabólicas como el ayuno intermitente y las dietas cetogénicas es un campo de estudio emergente con implicaciones prometedoras. Dado que el fibrinógeno es un marcador sensible de inflamación y disfunción metabólica, es lógico explorar cómo estas estrategias pueden influir en sus niveles.
Tanto el ayuno como la cetosis son conocidos por inducir una serie de adaptaciones metabólicas que pueden tener efectos antiinflamatorios y mejorar la sensibilidad a la insulina. Por ejemplo, el ayuno prolongado y la restricción calórica pueden reducir los niveles de citocinas proinflamatorias como la IL-6, que son potentes estimuladores de la síntesis de fibrinógeno en el hígado. Al mitigar la inflamación sistémica de bajo grado, estas intervenciones podrían, teóricamente, contribuir a la reducción de los niveles de fibrinógeno.
Además, la mejora en la sensibilidad a la insulina y la reducción de la hiperinsulinemia que a menudo se observan con la cetosis y el ayuno podrían impactar directamente la regulación hepática del fibrinógeno. Algunos estudios preliminares y anecdóticos sugieren que individuos que adoptan estas prácticas reportan mejoras en marcadores de inflamación y coagulación. Sin embargo, la investigación específica sobre el efecto directo y sostenido del ayuno y la cetosis en los niveles de fibrinógeno en poblaciones diversas aún está en desarrollo y requiere más ensayos clínicos rigurosos para establecer conclusiones definitivas. Es un área de gran potencial para el biohacking metabólico.
Antagonistas y Reguladores: Controlando el Equilibrio
El sistema hemostático es un equilibrio delicado entre la formación de coágulos y su disolución, un proceso conocido como fibrinólisis. Así como existen factores que promueven la formación de fibrina a partir del fibrinógeno, también hay mecanismos que actúan como sus antagonistas o reguladores para prevenir una coagulación excesiva e inapropiada.
El principal protagonista de la fibrinólisis es la enzima plasmina, que se forma a partir de su precursor plasminógeno. La plasmina tiene la capacidad de degradar las hebras de fibrina, rompiendo los enlaces peptídicos y disolviendo el coágulo. Su actividad es finamente regulada por activadores como el activador tisular del plasminógeno (t-PA) y el activador del plasminógeno de tipo urocinasa (u-PA), así como por inhibidores como el inhibidor del activador del plasminógeno-1 (PAI-1).
Desde una perspectiva farmacológica, los anticoagulantes como la heparina, la warfarina y los anticoagulantes orales de acción directa (DOACs/NOACs) no actúan directamente sobre el fibrinógeno en sí, pero modulan la cascada de coagulación en puntos anteriores a su activación, reduciendo la generación de trombina y, por ende, la conversión de fibrinógeno a fibrina. Estos fármacos son esenciales en la prevención y tratamiento de trastornos trombóticos. A nivel de estilo de vida, una dieta saludable, el ejercicio regular y el manejo del estrés pueden influir positivamente en el equilibrio hemostático y los niveles de fibrinógeno, actuando como reguladores naturales.
Diagnóstico y Medición del Fibrinógeno
La medición de los niveles de fibrinógeno en plasma es una prueba de laboratorio común y valiosa en la práctica clínica. Se utiliza para evaluar el riesgo de trombosis, monitorear la respuesta inflamatoria y diagnosticar ciertos trastornos de la coagulación.
El método más común para cuantificar el fibrinógeno es el método de Clauss, que mide el tiempo que tarda el plasma en coagularse después de añadir un exceso de trombina. Este tiempo es inversamente proporcional a la concentración de fibrinógeno funcional. Otros métodos incluyen ensayos inmunológicos, que miden la cantidad total de proteína fibrinógeno, funcional o no. Los valores de referencia típicos para el fibrinógeno plasmático suelen oscilar entre 200 y 400 mg/dL (o 2.0 a 4.0 g/L), aunque pueden variar ligeramente entre laboratorios.
Niveles elevados de fibrinógeno (hiperfibrinogenemia) pueden indicar inflamación crónica, infección aguda, enfermedad cardiovascular, síndrome metabólico, tabaquismo o embarazo. Por otro lado, niveles bajos (hipofibrinogenemia o afibrinogenemia) son mucho menos comunes y pueden ser indicativos de enfermedades hepáticas graves (ya que el hígado lo produce), coagulación intravascular diseminada (CID) donde se consume rápidamente, o trastornos genéticos raros. La interpretación de los resultados debe hacerse siempre en el contexto clínico del paciente.
¡Alerta Médica! Un fibrinógeno crónicamente elevado es un factor de riesgo independiente y significativo para enfermedades cardiovasculares y eventos trombóticos. No es un biomarcador para ignorar. Si sus niveles están persistentemente altos, es crucial consultar a un profesional de la salud para investigar las causas subyacentes y considerar estrategias de manejo, en lugar de intentar «auto-biohackear» sin supervisión médica.
Estrategias de Optimización y Biohacking para el Fibrinógeno
Dada la importancia del fibrinógeno como biomarcador y factor de riesgo, la optimización de sus niveles a través de estrategias de estilo de vida puede ser un componente clave de una salud proactiva. El objetivo principal es abordar las causas subyacentes de la inflamación crónica y la disfunción metabólica que a menudo impulsan su elevación.
1. Dieta Antiinflamatoria: Adoptar un patrón alimentario rico en alimentos integrales, verduras, frutas, grasas saludables (como omega-3 de pescado graso o aceite de oliva virgen extra) y proteínas magras puede reducir la inflamación sistémica. Las dietas mediterráneas o las dietas bajas en carbohidratos bien formuladas, como la cetogénica, pueden ser particularmente efectivas al mejorar la sensibilidad a la insulina y reducir los marcadores inflamatorios. Evitar azúcares refinados, alimentos ultraprocesados y grasas trans es fundamental.
2. Actividad Física Regular: El ejercicio moderado a vigoroso tiene un potente efecto antiinflamatorio y mejora la función endotelial. La actividad física regular no solo ayuda a mantener un peso saludable, sino que también puede modular directamente los niveles de citocinas proinflamatorias, lo que a su vez puede impactar la síntesis de fibrinógeno.
3. Manejo del Peso: La obesidad es un factor de riesgo conocido para la inflamación crónica y la hiperfibrinogenemia. La pérdida de peso, incluso modesta, puede conducir a mejoras significativas en los marcadores inflamatorios y metabólicos, incluyendo la reducción de los niveles de fibrinógeno.
4. Reducción del Estrés: El estrés crónico puede activar el eje hipotalámico-pituitario-adrenal, liberando hormonas como el cortisol que pueden influir en la inflamación y la coagulación. Técnicas de manejo del estrés como la meditación, el yoga y la atención plena pueden contribuir a un perfil de fibrinógeno más saludable.
5. Suplementación Dirigida (con precaución): Algunos compuestos naturales han mostrado potencial en la modulación del fibrinógeno. Por ejemplo, los ácidos grasos omega-3 (EPA y DHA) son conocidos por sus propiedades antiinflamatorias y pueden ayudar a reducir los niveles de fibrinógeno. La nattokinasa, una enzima derivada del natto (un alimento de soja fermentada), ha sido estudiada por su potencial fibrinolítico, aunque su uso debe ser siempre bajo supervisión médica, especialmente en personas con trastornos de la coagulación o que toman anticoagulantes.
Estas estrategias, cuando se implementan de manera consistente y bajo la guía de un profesional de la salud, pueden ser herramientas poderosas para optimizar los niveles de fibrinógeno y mejorar la salud cardiovascular y metabólica general.
Conclusión: El Fibrinógeno, un Guardián y un Mensajero
El fibrinógeno es, sin lugar a dudas, una de las proteínas más versátiles y vitales de nuestro organismo. Desde su papel indiscutible como el constructor fundamental de los coágulos sanguíneos, hasta su emergencia como un potente biomarcador de inflamación y un actor clave en la patogénesis de las enfermedades cardiovasculares y metabólicas, su importancia no puede ser subestimada. Es un guardián silencioso que reacciona ante el daño y una especie de mensajero que nos alerta sobre desequilibrios internos.
Comprender el fibrinógeno es ir más allá de la hemostasia; es adentrarse en la compleja red de interacciones entre la coagulación, la inflamación y el metabolismo. Para aquellos inmersos en el mundo del biohacking y la optimización de la salud, la monitorización y el manejo proactivo de los niveles de fibrinógeno representan una frontera crucial. Al adoptar un estilo de vida que minimice la inflamación crónica y promueva la salud metabólica, como el ayuno y la cetosis, podemos influir positivamente en este factor clave, pavimentando el camino hacia una vida más larga y vibrante. La ciencia del fibrinógeno nos recuerda que cada molécula cuenta en la intrincada sinfonía de la salud.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.