¿Qué es el antígeno leucocitario humano clase I (HLA-I)? – Análisis Completo y Beneficios
Resumen Clínico Rápido
🔬 Clasificación
Complejo Mayor de Histocompatibilidad (MHC) Clase I
⚙️ Función
Presentación de antígenos endógenos a Linfocitos T CD8+
📋 Impacto
Vigilancia antiviral, antitumoral, autoinmunidad, trasplantes
¿Qué es el Antígeno Leucocitario Humano Clase I (HLA-I)? La Clave de la Identidad Celular
En el vasto y complejo universo de la biología humana, existen guardianes microscópicos que operan en las fronteras de nuestra identidad celular, distinguiendo lo propio de lo ajeno, lo sano de lo amenazado. Entre estos centinelas moleculares, el Antígeno Leucocitario Humano Clase I, o HLA-I, se erige como un pilar fundamental de nuestro sistema inmunitario adaptativo. No es meramente una molécula; es un sofisticado sistema de señalización que permite a cada célula de nuestro cuerpo comunicar su estado interno al ejército inmunitario, una verdadera ‘tarjeta de identificación’ molecular que es vital para nuestra supervivencia y salud.
Comprender el HLA-I es adentrarse en la esencia de cómo nuestro organismo se defiende contra invasores intracelulares como virus y bacterias, y cómo combate la emergencia de células cancerosas. Es una narrativa de reconocimiento, defensa y, en ocasiones, de los delicados equilibrios que, al romperse, dan lugar a enfermedades autoinmunes o al rechazo de trasplantes. Para el Glosario Ketocis, exploraremos su propósito evolutivo, su intrincada fisiología molecular, y cómo su función puede entrelazarse con estados metabólicos como la cetosis y el ayuno, ofreciendo una perspectiva holística de este componente inmunológico esencial.
Resumen Clínico: Puntos Clave del HLA-I
- Identidad Celular Universal: El HLA-I se expresa en casi todas las células nucleadas del cuerpo, presentando pequeños fragmentos proteicos (péptidos) de su interior. Actúa como la ‘tarjeta de identificación’ molecular de la célula.
- Vigilancia Inmunológica Crucial: Su función principal es alertar a los linfocitos T CD8+ citotóxicos sobre la presencia de amenazas internas, como infecciones virales o transformaciones malignas, al presentar péptidos anómalos.
- Polimorfismo Genético Extremo: Los genes HLA-I son los más polimórficos del genoma humano, lo que significa una vasta diversidad de alelos entre individuos. Esta variabilidad es clave para la capacidad de la especie para combatir una amplia gama de patógenos.
- Rol en Autoinmunidad y Trasplantes: Variantes específicas de HLA-I están fuertemente asociadas con ciertas enfermedades autoinmunes. Además, las diferencias en los alelos HLA-I entre donante y receptor son la principal causa de rechazo en los trasplantes de órganos.
Propósito Evolutivo: El Centinela de la Supervivencia
La evolución ha moldeado el sistema inmunitario para enfrentar una miríada de desafíos, y la capacidad de distinguir lo propio de lo ajeno es, quizás, su función más primordial. El sistema HLA-I encarna este propósito a nivel celular. Su razón de ser radica en la necesidad de las células de señalizar su estado interno, especialmente cuando están comprometidas por patógenos intracelulares o han sufrido una transformación maligna. Los virus, por ejemplo, secuestran la maquinaria celular para replicarse, y las células cancerosas mutan y crecen sin control. En ambos escenarios, la célula se convierte en una amenaza desde dentro.
El HLA-I surgió como una solución elegante a este dilema evolutivo. Al expresar constantemente en su superficie pequeños fragmentos de las proteínas que produce, una célula puede demostrar su ‘salud’ o, por el contrario, su ‘enfermedad’. Cuando una célula está sana, presenta predominantemente péptidos derivados de sus propias proteínas normales, indicando a los linfocitos T citotóxicos que todo está en orden. Pero si la célula ha sido infectada por un virus o se ha vuelto cancerosa, comenzará a producir proteínas anómalas o virales. El HLA-I capturará y presentará estos péptidos ‘extraños’ o ‘alterados’, marcando a la célula como objetivo para su destrucción por el sistema inmunitario. Esta vigilancia constante y ubicua ha sido un motor clave para la supervivencia de las especies a lo largo de la historia evolutiva, permitiendo una defensa eficaz contra una amenaza silenciosa y mortal.
Un sistema inmune 'fuerte' siempre es bueno y protege contra todas las enfermedades, incluyendo las autoinmunes.
Un sistema inmune eficaz es equilibrado y regulado. La disfunción o 'fuerza' excesiva del sistema inmune, a menudo ligada a alelos HLA-I específicos, puede romper la tolerancia inmunológica y causar enfermedades autoinmunes donde el cuerpo ataca sus propios tejidos.
Fisiología Molecular: La Maquinaria de la Presentación Antigénica
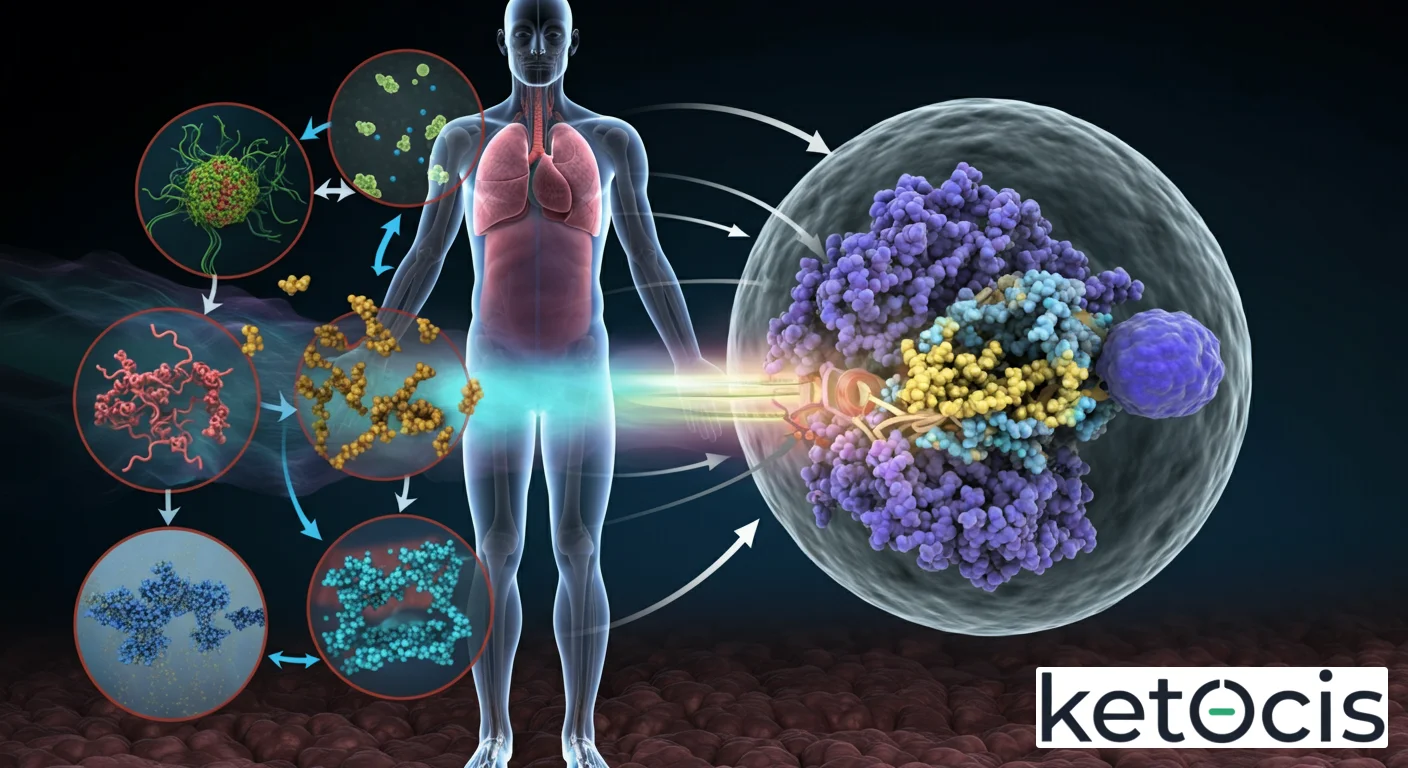
La sofisticación del HLA-I reside en su estructura y en la intrincada maquinaria molecular que orquesta la presentación de péptidos. A nivel molecular, el complejo HLA-I es una proteína transmembrana compuesta por dos cadenas principales: una cadena pesada (cadena α) y una cadena ligera no unida covalentemente, conocida como β2-microglobulina. La cadena pesada, codificada por los genes HLA-A, HLA-B y HLA-C en el cromosoma 6, posee tres dominios extracelulares (α1, α2 y α3), un segmento transmembrana y una cola citoplasmática. Los dominios α1 y α2 forman una hendidura o surco de unión a péptidos, que es el sitio donde se anclan los fragmentos proteicos que serán presentados.
Síntesis y Ensamblaje
El proceso comienza en el citoplasma de la célula. Las proteínas endógenas, ya sean propias de la célula, virales o tumorales, son marcadas para su degradación por el proteasoma, un complejo proteico que las descompone en pequeños péptidos de 8 a 11 aminoácidos. Estos péptidos son el material prima para la presentación. Luego, un transportador especializado, el TAP (Transporter Associated with Antigen Processing), localizado en la membrana del retículo endoplasmático (RE), bombea estos péptidos desde el citosol hacia el lumen del RE.
Dentro del RE, la cadena pesada del HLA-I recién sintetizada se asocia con la β2-microglobulina y una serie de proteínas chaperonas, como la calnexina y la calreticulina. Estas chaperonas ayudan al correcto plegamiento y al ensamblaje del complejo HLA-I, manteniéndolo en un estado de ‘espera’ hasta que un péptido adecuado se una a su hendidura. La proteína tapasin actúa como un puente molecular, conectando el complejo HLA-I al transportador TAP, lo que facilita el intercambio y la carga de péptidos con mayor afinidad. Una vez que un péptido se une de forma estable a la hendidura de unión, el complejo HLA-I-péptido se estabiliza, se libera del complejo de carga y es transportado a través del aparato de Golgi hasta la superficie celular, donde queda expuesto.
Reconocimiento Inmunológico
En la superficie celular, el complejo HLA-I-péptido es patrullado por los linfocitos T CD8+ citotóxicos. Estos linfocitos poseen un receptor de célula T (TCR) que es altamente específico para un complejo HLA-I-péptido particular. Si el TCR reconoce un péptido ‘extraño’ (por ejemplo, de un virus o una célula tumoral) presentado por el HLA-I, y se produce una co-estimulación adecuada, el linfocito T CD8+ se activa. Una vez activado, el linfocito T CD8+ libera gránulos que contienen perforinas y granzimas, induciendo la apoptosis (muerte celular programada) de la célula infectada o cancerosa, eliminando así la amenaza. Es una forma de ‘ejecución’ celular altamente precisa y regulada.
Además, el HLA-I también juega un papel crucial en la regulación de las células Natural Killer (NK). Las células NK son parte de la inmunidad innata y tienen la capacidad de matar células que carecen de HLA-I en su superficie (una estrategia de evasión que algunos virus y células tumorales emplean). El HLA-I en células sanas actúa como un ligando para los receptores inhibidores de las células NK, previniendo su ataque. Es un mecanismo de ‘no me mates’ que complementa la acción de los linfocitos T CD8+.
HLA-I en el Contexto Metabólico: Cetosis y Ayuno
Aunque el HLA-I no es directamente un regulador metabólico, su función como presentador de antígenos puede ser influenciada indirectamente por el estado metabólico de la célula y del organismo, especialmente en contextos como la cetosis y el ayuno intermitente. Estos estados metabólicos inducen profundos cambios en la fisiología celular, muchos de los cuales tienen implicaciones para la función inmune.
Autofagia y Renovación Celular
La cetosis y el ayuno son potentes inductores de la autofagia, un proceso de reciclaje celular mediante el cual las células degradan y eliminan componentes dañados, proteínas mal plegadas y orgánulos disfuncionales. Este proceso no solo es crucial para el mantenimiento de la homeostasis celular, sino que también puede influir en el repertorio de péptidos disponibles para la presentación por HLA-I. Una mayor actividad autofágica podría, en teoría, aumentar la eficiencia con la que las células procesan y presentan péptidos derivados de proteínas intracelulares, incluyendo posibles neoantígenos tumorales o fragmentos virales. Esto podría potenciar la vigilancia inmunológica contra células alteradas o infectadas.
Modulación de la Inflamación y el Microambiente Inmune
Los estados de cetosis y ayuno suelen asociarse con una reducción de la inflamación sistémica. La inflamación crónica puede alterar la función de las células presentadoras de antígenos y la respuesta de los linfocitos T. Al mitigar la inflamación, la cetosis podría optimizar el microambiente en el que operan los complejos HLA-I y los linfocitos T CD8+, permitiendo una respuesta inmunológica más eficaz y menos disfuncional. Además, la disponibilidad de cuerpos cetónicos como fuente de energía puede afectar el metabolismo de las células inmunes, influyendo en su activación, proliferación y función efectora, lo que a su vez impacta la respuesta mediada por HLA-I.
Impacto en la Respuesta a Estrés Celular
Las células bajo estrés metabólico, como durante el ayuno prolongado, pueden alterar su patrón de expresión génica y proteica. Esto podría llevar a la producción de proteínas de respuesta al estrés que, al ser degradadas, podrían generar péptidos presentados por HLA-I. Esta modificación en el paisaje de péptidos presentados podría influir en la forma en que el sistema inmunitario percibe el ‘self’ celular, posiblemente mejorando la detección de células que exhiben signos de estrés o daño subclínico, lo cual es relevante en la vigilancia antitumoral temprana. La interacción entre el metabolismo celular y la inmunidad es un campo de investigación vibrante, y el HLA-I se encuentra en el nexo de estas complejas interacciones.
Biohacking Inmunológico: Potenciando tu Vigilancia Celular
¿Sabías que la diversidad de tu microbioma intestinal puede influir en la expresión y función de tus moléculas HLA-I? Una microbiota saludable y variada, fomentada por una dieta rica en fibra prebiótica y alimentos fermentados, puede modular la respuesta inflamatoria y la producción de metabolitos que, a su vez, afectan la maduración y la función de las células inmunes. Al optimizar tu salud intestinal, no solo mejoras la absorción de nutrientes, sino que también puedes refinar la capacidad de tu sistema inmunitario para ‘leer’ las señales presentadas por HLA-I, potenciando así tu defensa contra patógenos y células disfuncionales. Considera integrar probióticos y prebióticos de calidad, junto con una alimentación variada y densa en nutrientes, para un biohacking inmunológico desde las raíces.
Beneficios y Relevancia Clínica del HLA-I
El conocimiento del HLA-I trasciende la biología básica, teniendo profundas implicaciones en la medicina clínica y en el desarrollo de nuevas terapias. Su papel es crítico en múltiples facetas de la salud y la enfermedad.
Inmunidad Antiviral y Antitumoral
La función más celebrada del HLA-I es su rol indispensable en la inmunidad antiviral y antitumoral. Sin HLA-I funcional, las células infectadas por virus y las células cancerosas podrían proliferar sin control, evadiendo la detección y destrucción por los linfocitos T CD8+. La pérdida de la expresión de HLA-I es, de hecho, una estrategia común de evasión inmunológica empleada por muchos tumores y virus, lo que subraya su importancia como objetivo terapéutico.
Enfermedades Autoinmunes
La diversidad de los alelos HLA-I, aunque beneficiosa para la especie, también confiere susceptibilidad a ciertas enfermedades autoinmunes. Por ejemplo, el alelo HLA-B27 está fuertemente asociado con la espondilitis anquilosante y otras espondiloartropatías. La razón exacta de estas asociaciones es compleja, pero se cree que ciertos alelos HLA-I podrían presentar péptptidos propios de una manera que activa erróneamente a los linfocitos T autorreactivos, o bien, que su estructura particular favorece interacciones anómalas con otras moléculas inmunes.
Trasplantes de Órganos y Médula Ósea
En el campo de los trasplantes, los genes HLA-I (y HLA-II) son la principal barrera inmunológica. Las diferencias en los alelos HLA entre el donante y el receptor son reconocidas como ‘extrañas’ por el sistema inmunitario del receptor, lo que desencadena una potente respuesta de rechazo. La compatibilidad HLA es un factor crítico para el éxito de los trasplantes de órganos sólidos y, especialmente, de médula ósea, donde la incompatibilidad puede llevar a la enfermedad de injerto contra huésped (EICH), una complicación grave y potencialmente mortal.
Desarrollo de Vacunas e Inmunoterapias
El conocimiento detallado de cómo el HLA-I presenta antígenos es fundamental para el diseño racional de vacunas y inmunoterapias. Al identificar péptidos específicos que son presentados por HLA-I en el contexto de un patógeno o un tumor, los científicos pueden desarrollar vacunas peptídicas o terapias celulares (como las células T con receptor de antígeno quimérico, CAR-T) que dirijan específicamente a los linfocitos T CD8+ contra estas amenazas, abriendo nuevas avenidas para el tratamiento del cáncer y las enfermedades infecciosas.
¡Alerta de Malentendido Inmunológico!
Existe un mito persistente de que un sistema inmune ‘fuerte’ es siempre sinónimo de salud óptima y protección total. Sin embargo, en el contexto del HLA-I, un sistema inmune excesivamente ‘fuerte’ o mal regulado puede ser tan peligroso como uno debilitado. Las enfermedades autoinmunes son un claro ejemplo de un sistema inmune que, en lugar de proteger, ataca los propios tejidos del cuerpo. La desregulación en la presentación de antígenos por HLA-I o la reactividad de los linfocitos T CD8+ a péptidos propios pueden desencadenar estas condiciones devastadoras. El objetivo no es simplemente ‘fortalecer’ la inmunidad, sino lograr un equilibrio preciso y una regulación fina que permita la defensa contra amenazas externas sin causar daño colateral al propio organismo. Intervenciones que prometen ‘superinmunidad’ sin comprender la complejidad del HLA-I y la tolerancia inmunológica deben ser abordadas con extrema cautela.
Mito y Ciencia: ¿Es un Sistema Inmune ‘Fuerte’ Siempre Beneficioso?
Mito Popular Falso: “Si mi sistema inmune es muy fuerte, nunca me enfermaré y estaré protegido contra todo, incluyendo las enfermedades autoinmunes.”
Explicación Científica: La realidad es mucho más matizada. Un sistema inmune eficaz es aquel que es equilibrado y regulado, no simplemente ‘fuerte’. El HLA-I es una pieza central en el delicado acto de equilibrio de la inmunidad: debe ser lo suficientemente vigilante para detectar y eliminar células infectadas o cancerosas, pero también lo suficientemente tolerante como para no atacar las células sanas del propio cuerpo. Este concepto se conoce como tolerancia inmunológica. Cuando esta tolerancia se rompe, a menudo debido a una combinación de predisposición genética (ciertos alelos HLA-I son factores de riesgo) y factores ambientales, el sistema inmune puede volverse autorreactivo. En las enfermedades autoinmunes, los linfocitos T CD8+, en lugar de reconocer solo péptidos extraños, comienzan a reconocer y atacar péptidos derivados de proteínas propias presentados por HLA-I en células sanas, causando inflamación crónica y daño tisular. Por lo tanto, un sistema inmune ‘fuerte’ que carece de una regulación adecuada es, de hecho, un sistema disfuncional que puede causar enfermedades graves en lugar de prevenirlas. La salud inmunológica reside en la armonía y la precisión, no en una fuerza bruta indiscriminada.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.