Urobilinógeno: Guía Definitiva de Fisiología y Salud Hepática
Resumen Clínico Rápido
🔬 Clasificación
Producto de degradación de la bilirrubina
⚙️ Función
Biomarcador de salud hepática y hemolítica
📋 Impacto
Refleja eficiencia de la vía biliar y eritropoyesis
Introducción al Urobilinógeno: Un Biomarcador Esencial
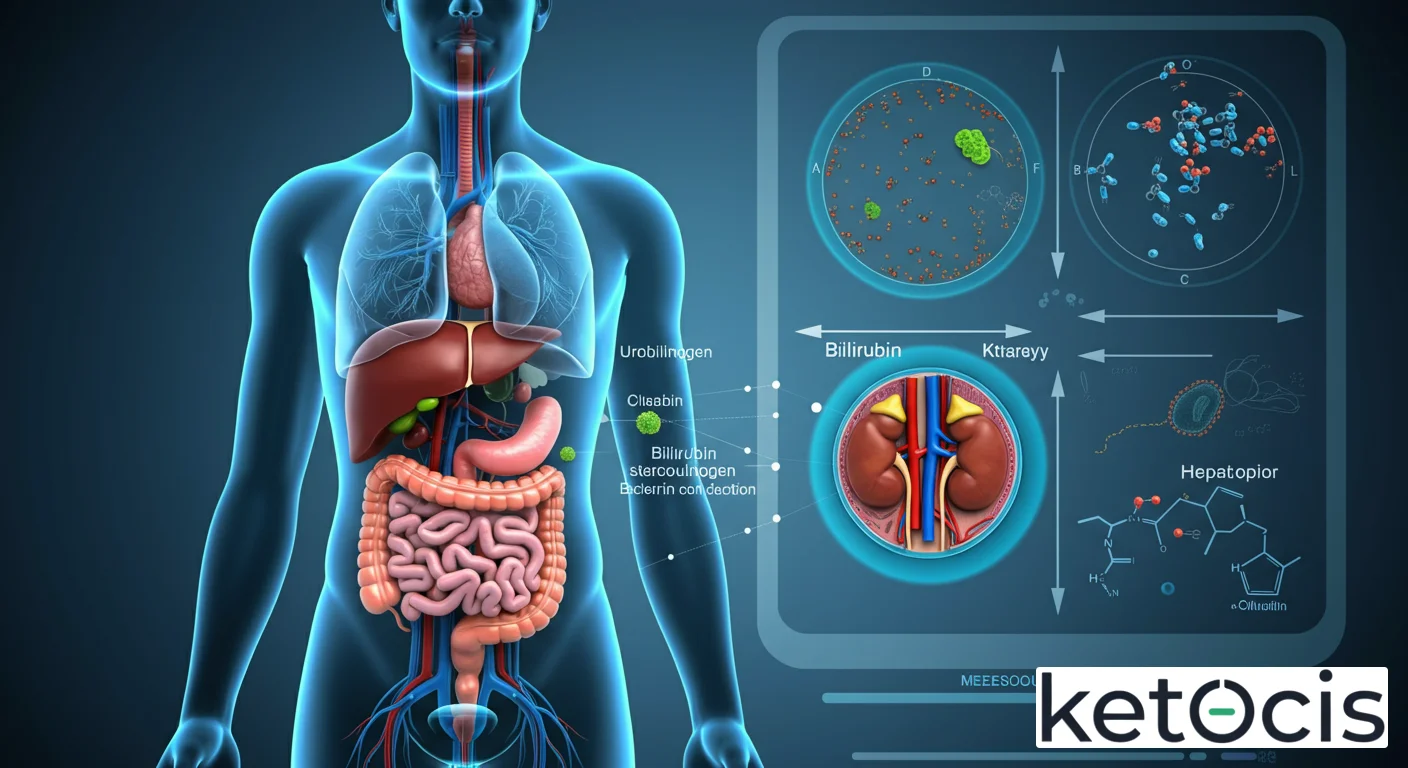
En el intrincado universo de la bioquímica humana, existen moléculas que, a pesar de su aparente simplicidad, actúan como verdaderos centinelas de nuestra salud interna. El urobilinógeno es, sin duda, una de ellas. Este compuesto orgánico, un subproducto del metabolismo de la bilirrubina, ofrece una ventana invaluable a la función hepática, la actividad de la médula ósea y la salud del tracto gastrointestinal. Su presencia y concentración en la orina y las heces son indicadores críticos que los clínicos utilizan para diagnosticar y monitorizar una amplia gama de condiciones, desde anemias hemolíticas hasta enfermedades hepáticas y obstrucciones biliares.
Para comprender plenamente el urobilinógeno, debemos embarcarnos en un viaje molecular que comienza con la degradación de los glóbulos rojos, atraviesa el hígado, interactúa con el microbioma intestinal y culmina en su excreción. Esta guía enciclopédica del Glosario Ketocis desentrañará cada etapa de este fascinante proceso, revelando su propósito evolutivo, su fisiología molecular detallada, sus implicaciones clínicas y cómo contextos metabólicos como la cetosis y el ayuno pueden interactuar indirectamente con esta vía.
Resumen Clínico
- Punto clave 1: Origen y Formación. El urobilinógeno es un producto de la reducción de la bilirrubina conjugada por bacterias en el intestino. La bilirrubina, a su vez, deriva de la degradación del grupo hemo de la hemoglobina.
- Punto clave 2: Circulación Enterohepática. Una fracción del urobilinógeno formado en el intestino es reabsorbida al torrente sanguíneo, retornando al hígado o siendo filtrada y excretada por los riñones en la orina.
- Punto clave 3: Biomarcador Crucial. Los niveles de urobilinógeno en la orina y las heces son indicadores fundamentales para evaluar la función hepática, detectar hemólisis (destrucción de glóbulos rojos) y diagnosticar obstrucciones biliares.
El color de la orina es solo un indicador de hidratación.
Si bien la hidratación influye, variaciones significativas en el color pueden deberse a la concentración de urobilina y otros pigmentos biliares, indicando problemas hepáticos, biliares o hemolíticos. Un médico debe evaluar cambios persistentes.
El Propósito Evolutivo: Desintoxicación y Reciclaje de Residuos Hémicos
El cuerpo humano es una máquina de reciclaje excepcionalmente eficiente. La vida media de un glóbulo rojo es de aproximadamente 120 días, tras lo cual son fagocitados por macrófagos, principalmente en el bazo, el hígado y la médula ósea. Durante este proceso, la hemoglobina se descompone en globina (una proteína que se recicla) y el grupo hemo. El grupo hemo, que contiene hierro, es una molécula potencialmente tóxica si no se gestiona adecuadamente.
Aquí es donde entra en juego la vía metabólica de la bilirrubina y, posteriormente, del urobilinógeno. El propósito evolutivo de esta vía es doble: primero, permitir la eliminación segura de los productos de desecho del hemo, evitando su acumulación y el daño oxidativo que podrían causar. Segundo, facilita la excreción de estas sustancias del cuerpo, ya sea a través de la bilis hacia las heces o, en menor medida, a través de la orina. Esta sofisticada maquinaria bioquímica es un testimonio de la presión selectiva para mantener la homeostasis y proteger los tejidos del organismo de sus propios subproductos metabólicos.
Fisiología Molecular del Urobilinógeno: Un Viaje desde el Hígado al Intestino
El camino del urobilinógeno es una odisea molecular que ilustra la interconexión entre varios sistemas orgánicos. Comprender cada paso es fundamental:
1. Degradación del Hemo a Bilirrubina No Conjugada
Una vez que el grupo hemo es liberado de la hemoglobina, es catabolizado por la enzima hemo oxigenasa a biliverdina. La biliverdina reductasa convierte rápidamente la biliverdina en bilirrubina no conjugada (también conocida como bilirrubina indirecta). Esta forma de bilirrubina es lipofílica e insoluble en agua, lo que significa que no puede ser excretada fácilmente por los riñones. Para ser transportada en el torrente sanguíneo, se une a la albúmina, una proteína plasmática, que la lleva al hígado.
2. Conjugación Hepática de la Bilirrubina
Al llegar al hígado, la bilirrubina no conjugada es captada por los hepatocitos. Dentro de estas células hepáticas, la enzima UDP-glucuroniltransferasa (UGT1A1) juega un papel crucial al conjugar la bilirrubina con una o dos moléculas de ácido glucurónico. Este proceso la transforma en bilirrubina conjugada (o bilirrubina directa), una forma hidrosoluble que puede ser excretada activamente en la bilis.
3. Excreción Biliar y Tránsito Intestinal
La bilirrubina conjugada es el componente principal de la bilis, un fluido digestivo producido por el hígado y almacenado en la vesícula biliar. La bilis se libera al intestino delgado (duodeno) durante la digestión. Una vez en el intestino, la bilirrubina conjugada no es reabsorbida significativamente debido a su naturaleza hidrosoluble. En cambio, continúa su viaje a través del tracto gastrointestinal.
4. Formación de Urobilinógeno por el Microbioma Intestinal
Aquí es donde el microbioma intestinal entra en acción. Las bacterias anaerobias presentes en el intestino grueso metabolizan la bilirrubina conjugada. Primero, la enzima beta-glucuronidasa, producida por estas bacterias, desconjuga la bilirrubina, liberando la bilirrubina no conjugada. Luego, otras enzimas bacterianas reducen esta bilirrubina a una serie de compuestos incoloros conocidos colectivamente como urobilinógenos. Este es el punto clave de la formación del urobilinógeno.
5. Circulación Enterohepática del Urobilinógeno
Una parte significativa del urobilinógeno formado en el intestino (aproximadamente el 10-20%) es reabsorbida a través de la mucosa intestinal y entra en la circulación portal. La mayor parte de este urobilinógeno reabsorbido es captado por el hígado y re-excretado en la bilis, completando un ciclo conocido como circulación enterohepática. Este mecanismo asegura que el hígado tenga múltiples oportunidades para procesar y eliminar estos productos de desecho.
6. Excreción Renal y Fecal
Una pequeña fracción del urobilinógeno reabsorbido que evade la recaptación hepática entra en la circulación sistémica. Este urobilinógeno es hidrosoluble y, por lo tanto, puede ser filtrado por los glomérulos renales y excretado en la orina. En condiciones normales, la orina contiene pequeñas cantidades de urobilinógeno. El resto del urobilinógeno que permanece en el intestino grueso es oxidado por las bacterias a estercobilina (en las heces) y urobilina (en la orina si se oxida allí), pigmentos que dan a las heces su color marrón característico y a la orina su color amarillo.
Dato de Biohacking: Optimización del Microbioma para el Metabolismo Biliar
La salud de tu microbioma intestinal es un pilar fundamental en la correcta gestión del urobilinógeno y, por ende, de la bilirrubina. Un desequilibrio en la flora bacteriana (disbiosis) puede alterar la conversión de bilirrubina conjugada en urobilinógeno, afectando la excreción biliar y la circulación enterohepática. Para optimizar este proceso, considera integrar prebióticos (fibras fermentables como inulina y FOS) y probióticos de amplio espectro en tu dieta. Estos nutrientes y microorganismos pueden fomentar un ambiente intestinal saludable, mejorando la eficiencia en la desintoxicación y el reciclaje de productos biliares, lo cual impacta positivamente la función hepática global y la eliminación de toxinas.
Interpretación Clínica de los Niveles de Urobilinógeno
La medición de urobilinógeno en la orina es una herramienta diagnóstica simple pero potente. Sus niveles pueden indicar una variedad de condiciones:
1. Niveles Normales de Urobilinógeno en Orina
En individuos sanos, la orina contiene una pequeña cantidad de urobilinógeno (generalmente menos de 1 mg/dL o 17 µmol/L). Esto refleja un equilibrio saludable entre la producción de bilirrubina, la función hepática y la actividad del microbioma intestinal. La ausencia completa es anormal, al igual que los niveles elevados.
2. Urobilinógeno Elevado en Orina (Urobilinogenuria)
- Hemólisis Aumentada: Cuando hay una destrucción excesiva de glóbulos rojos (como en la anemia hemolítica), se produce una cantidad masiva de bilirrubina no conjugada. Aunque el hígado trabaja a máxima capacidad para conjugarla, el aumento es tal que una mayor cantidad de bilirrubina conjugada llega al intestino. Esto se traduce en una mayor producción de urobilinógeno y, por ende, una mayor reabsorción y excreción renal.
- Enfermedad Hepática: En condiciones como la hepatitis, la cirrosis o la disfunción hepática incipiente, la capacidad del hígado para recaptar el urobilinógeno de la circulación portal y re-excretarlo en la bilis puede estar comprometida. Esto permite que más urobilinógeno entre en la circulación sistémica y sea excretado por los riñones, resultando en niveles elevados en la orina.
3. Urobilinógeno Disminuido o Ausente en Orina
- Obstrucción Biliar Completa: Si hay un bloqueo total de los conductos biliares (por ejemplo, por cálculos biliares o un tumor), la bilis que contiene la bilirrubina conjugada no puede llegar al intestino. Sin bilirrubina en el intestino, no hay sustrato para que las bacterias formen urobilinógeno. Consecuentemente, el urobilinógeno en la orina será muy bajo o completamente ausente. Este escenario a menudo se acompaña de heces pálidas (acolia) y bilirrubina conjugada elevada en sangre.
- Disfunción Hepática Severa: En casos de daño hepático muy grave, la capacidad del hígado para conjugar la bilirrubina puede estar tan comprometida que se produce muy poca bilirrubina conjugada para ser excretada en la bilis. Esto, al igual que la obstrucción biliar, lleva a una disminución del urobilinógeno intestinal y urinario.
- Terapia con Antibióticos: El uso de antibióticos de amplio espectro puede erradicar las bacterias intestinales responsables de la reducción de la bilirrubina a urobilinógeno. Esto puede llevar a una disminución transitoria de los niveles de urobilinógeno en la orina.
Urobilinógeno en Contextos Metabólicos Especiales: Cetosis y Ayuno
La dieta cetogénica y el ayuno intermitente o prolongado son intervenciones metabólicas que impactan profundamente la fisiología hepática y el metabolismo de los lípidos. Sin embargo, su relación directa con el urobilinógeno es, en gran medida, indirecta y dependiente de la salud hepática subyacente.
La cetosis nutricional, al promover la quema de grasas y la producción de cuerpos cetónicos, puede mejorar la salud hepática en individuos con hígado graso no alcohólico (NAFLD) al reducir la acumulación de triglicéridos. Un hígado más sano es más eficiente en todas sus funciones, incluida la conjugación de bilirrubina y la re-excreción de urobilinógeno. Por lo tanto, una dieta cetogénica bien formulada y un estilo de vida saludable podrían contribuir a mantener los niveles de urobilinógeno dentro de rangos normales al optimizar la función hepática.
El ayuno prolongado, por otro lado, puede tener un efecto más matizado. En algunas personas, especialmente aquellas con el Síndrome de Gilbert (una condición genética benigna que afecta la enzima UGT1A1), el ayuno puede inducir un ligero aumento de la bilirrubina no conjugada en sangre. Sin embargo, esto rara vez se traduce en cambios significativos en el urobilinógeno urinario, a menos que el ayuno sea extremo o exista una patología hepática o hemolítica subyacente. La clave aquí es que el ayuno y la cetosis no alteran fundamentalmente la vía del urobilinógeno por sí mismos, sino que interactúan con la salud hepática general, que es el factor determinante.
Alerta Metabólica: No Ignorar Cambios en el Color de la Orina o Heces
Si bien es común que la orina varíe en color con el estado de hidratación, los cambios persistentes e inexplicables en el color de la orina (muy oscura, naranja intensa, o completamente incolora) o de las heces (muy pálidas, blanquecinas o de color arcilla) son señales de alarma que nunca deben ser ignoradas. Estos pueden indicar alteraciones graves en el metabolismo de la bilirrubina y el urobilinógeno, sugiriendo problemas hepáticos, biliares o hemolíticos. La automedicación o la interpretación personal pueden ser peligrosas. Siempre busca la evaluación y el diagnóstico de un profesional médico cualificado ante cualquier cambio sintomático para evitar complicaciones serias.
Mitos y Realidades sobre el Urobilinógeno
Como con muchos biomarcadores, existen malentendidos comunes sobre el urobilinógeno y lo que sus niveles implican.
Mito Popular Falso:
“El color de la orina es solo un indicador de deshidratación; si está oscura, solo necesitas beber más agua.”
Explicación Científica:
Si bien la hidratación es un factor importante que afecta la concentración y, por ende, el color de la orina, afirmar que es el único indicador es una simplificación peligrosa. La orina puede volverse inusualmente oscura (ámbar intenso, marrón o incluso rojiza) debido a la presencia elevada de urobilina (el producto oxidado del urobilinógeno) o, más preocupante, de bilirrubina conjugada. La presencia de bilirrubina conjugada en la orina (bilinuria) es siempre patológica e indica una obstrucción biliar o una enfermedad hepática severa. Un aumento de urobilina, producto de un exceso de urobilinógeno, puede señalar hemólisis o disfunción hepática. Por lo tanto, si la orina es persistentemente oscura a pesar de una buena hidratación, es imperativo buscar evaluación médica, ya que podría ser un signo de una condición subyacente seria que va más allá de la simple sed.
Estrategias para Mantener un Metabolismo Biliar Saludable
Dado el papel central del urobilinógeno como indicador de la salud hepática y gastrointestinal, es prudente adoptar estrategias que apoyen su metabolismo adecuado:
- Soporte Hepático Nutricional: Una dieta rica en antioxidantes (frutas y verduras coloridas), aminoácidos azufrados (presentes en proteínas de calidad como huevos, pescado, carne magra) y nutrientes lipotrópicos (colina, inositol) puede optimizar la función hepática, incluyendo la conjugación de bilirrubina.
- Hidratación Adecuada: Beber suficiente agua facilita la filtración renal y la excreción de urobilinógeno y otras sustancias de desecho, previniendo la concentración excesiva en la orina.
- Salud del Microbioma: Consumir alimentos fermentados (kéfir, chucrut, kimchi) y fibra prebiótica (cebolla, ajo, espárragos, plátanos verdes) fomenta un equilibrio bacteriano saludable en el intestino, crucial para la conversión de bilirrubina en urobilinógeno y la prevención de la disbiosis.
- Evitar Toxinas Hepáticas: Limitar el consumo de alcohol, fármacos hepatotóxicos innecesarios y alimentos procesados cargados de aditivos y grasas trans reduce la carga sobre el hígado, permitiéndole funcionar de manera más eficiente.
- Ejercicio Regular: La actividad física mejora la circulación sanguínea, la función metabólica y puede contribuir a la reducción del hígado graso, impactando positivamente la salud hepática general.
Conclusión: El Urobilinógeno como Centinela de la Salud Interna
El urobilinógeno es mucho más que un simple subproducto; es un testigo molecular silencioso de la compleja danza fisiológica que ocurre dentro de nuestro cuerpo. Desde la degradación de los glóbulos rojos hasta la intrincada colaboración entre el hígado y el microbioma intestinal, su ruta metabólica y sus niveles reflejan la salud de sistemas vitales. Como investigadores médicos, entendemos que la interpretación cuidadosa de este biomarcador es fundamental para el diagnóstico y el manejo de condiciones que van desde la hemólisis hasta la insuficiencia hepática. Para el individuo consciente de su salud, comprender el urobilinógeno subraya la importancia de mantener un hígado robusto y un microbioma intestinal equilibrado, pilares esenciales para una vida plena y optimizada. La ciencia nos sigue revelando cómo estos pequeños compuestos nos ofrecen grandes claves sobre nuestro bienestar.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.