DHPR: El Receptor de Dihidropiridina y la Contracción Muscular
Resumen Clínico Rápido
🔬 Clasificación
Canal de Calcio Tipo L (CaV1)
⚙️ Función Principal
Sensor de Voltaje y Canal de Ca2+ en Acoplamiento Excitación-Contracción
📋 Impacto Fisiológico
Contracción Muscular, Ritmo Cardíaco, Secreción Hormonal, Neurotransmisión
¿Qué es el Receptor de Dihidropiridina (DHPR)? La Guía Definitiva
En el intrincado universo de la fisiología humana, cada proteína cumple un rol orquestado con precisión milimétrica para mantener la homeostasis y permitir funciones vitales. Entre estas macromoléculas, el receptor de dihidropiridina (DHPR), también conocido como canal de calcio tipo L o CaV1, emerge como una pieza central, un verdadero director de orquesta en la excitabilidad celular. Su denominación, ligada a la clase de fármacos dihidropiridinas que lo modulan, subraya su importancia farmacológica y clínica. Pero más allá de su relevancia terapéutica, el DHPR es un sensor de voltaje fundamental que traduce señales eléctricas en eventos bioquímicos, controlando procesos tan cruciales como la contracción muscular, la secreción hormonal y la neurotransmisión.
Este canal iónico no es un mero portero que permite el paso de iones; es un complejo molecular sofisticado que integra señales eléctricas y mecánicas para regular el flujo de calcio, un mensajero universal en la célula. Comprender su estructura, su mecanismo de acción y sus implicaciones fisiopatológicas no solo desvela los misterios de la contracción muscular, sino que también abre ventanas a nuevas estrategias terapéuticas para una miríada de enfermedades que van desde las miopatías hasta las arritmias cardíacas y la hipertensión. Adentrémonos en la fascinante biología de este receptor.
Resumen Clínico
El DHPR es un canal de calcio tipo L (CaV1) voltaje-dependiente, esencial para la excitabilidad celular.
Actúa como un sensor de voltaje crucial en la contracción del músculo esquelético y cardíaco, y en la secreción hormonal.
Es el blanco farmacológico de las dihidropiridinas, fármacos utilizados para tratar la hipertensión y la angina de pecho.
Origen y Estructura Molecular del DHPR
El receptor de dihidropiridina fue inicialmente identificado por su alta afinidad por compuestos dihidropiridínicos, una clase de bloqueadores de canales de calcio. Este receptor pertenece a la familia de los canales de calcio activados por voltaje (CaV), específicamente los de tipo L (long-lasting), conocidos por su activación a potenciales de membrana más positivos y su inactivación lenta. Existen cuatro isoformas principales de CaV1: CaV1.1 (músculo esquelético), CaV1.2 (músculo cardíaco, liso, cerebro, células endocrinas), CaV1.3 (neuronas, células endocrinas) y CaV1.4 (retina).
Estructuralmente, el DHPR es un complejo multiproteico compuesto por varias subunidades, siendo la subunidad α1 el componente principal y formador del poro del canal. Esta subunidad α1 es una proteína grande que atraviesa la membrana plasmática y contiene los dominios transmembrana que forman el poro iónico, el sensor de voltaje y los sitios de unión para los moduladores farmacológicos. Las otras subunidades accesorias (β, α2δ, y γ) son cruciales para la expresión, el tráfico, la modulación de la cinética y la función del canal. La subunidad β, por ejemplo, se une intracelularmente a la subunidad α1 y es vital para el correcto plegamiento y transporte del canal a la membrana.
La compleja interacción entre estas subunidades confiere al DHPR su especificidad funcional en diferentes tejidos. La diversidad de isoformas de la subunidad α1 y la combinación con distintas subunidades accesorias permiten una fina sintonización de la función del canal, adaptándose a las necesidades fisiológicas de cada tipo celular. Esta modularidad es un ejemplo brillante de la sofisticación de la biología molecular, donde pequeñas variaciones en la composición pueden dictar roles radicalmente distintos.
Los suplementos de calcio por sí solos mejoran la función del DHPR y la contracción muscular.
La función óptima del DHPR y la contracción muscular dependen de un delicado equilibrio de múltiples electrolitos (Ca, Mg, K) y una señalización celular compleja, no solo de la ingesta de calcio. El exceso de calcio sin balance puede ser perjudicial.
Mecanismo de Acción: El Corazón de la Excitación-Contracción
La función primordial del DHPR es actuar como un sensor de voltaje que, ante una despolarización de la membrana celular, permite la entrada de iones calcio (Ca2+) al citoplasma. Sin embargo, su mecanismo exacto difiere significativamente entre el músculo esquelético y el músculo cardíaco, lo que revela una adaptación evolutiva fascinante para optimizar la contracción en cada tejido.
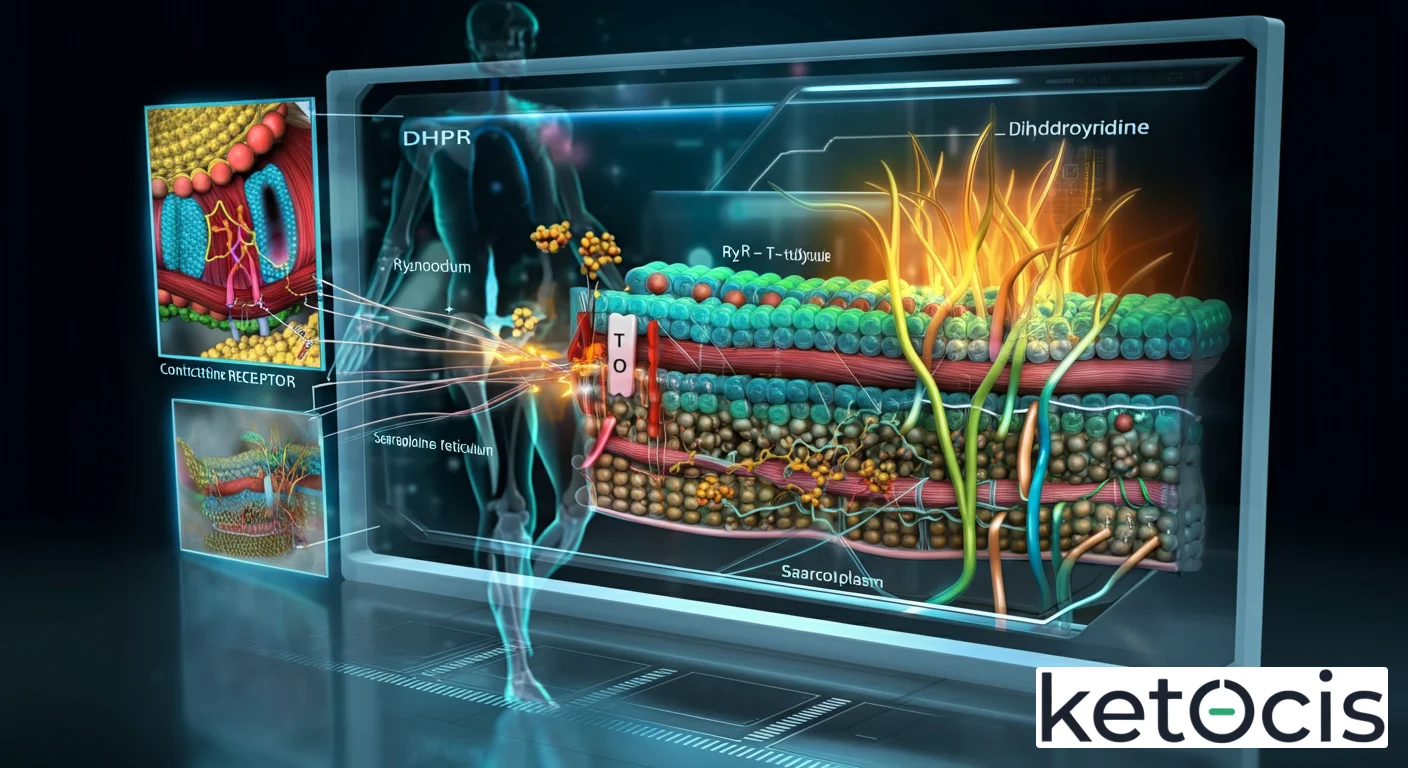
DHPR en el Músculo Esquelético (CaV1.1)
En las células del músculo esquelético, el DHPR (específicamente la isoforma CaV1.1) se localiza en los túbulos T, invaginaciones de la membrana plasmática que se adentran profundamente en la fibra muscular. Aquí, el DHPR no solo funciona como un canal de calcio, sino que actúa principalmente como un sensor de voltaje mecánico. Ante una despolarización de la membrana, el DHPR sufre un cambio conformacional que, en lugar de depender primariamente de la entrada de Ca2+ para iniciar la contracción, se acopla directamente con el receptor de rianodina tipo 1 (RyR1) en la membrana del retículo sarcoplásmico (RS). Esta interacción física provoca la apertura del RyR1, liberando grandes cantidades de Ca2+ almacenado en el RS hacia el citoplasma, lo que desencadena la contracción muscular. La entrada de Ca2+ a través del poro del DHPR en el músculo esquelético es relativamente pequeña y no es el evento principal que inicia la contracción, sino que es el acoplamiento mecánico directo lo que domina.
DHPR en el Músculo Cardíaco (CaV1.2)
En el miocardio, el DHPR (isoforma CaV1.2) también se encuentra en los túbulos T, pero su modo de acción es diferente. Aquí, el DHPR se comporta como un canal de calcio propiamente dicho, y su apertura ante la despolarización permite una significativa entrada de Ca2+ extracelular al citoplasma. Esta pequeña oleada de Ca2+, conocida como «gatillo de calcio» (calcium spark), se une y activa al receptor de rianodina tipo 2 (RyR2) en el retículo sarcoplásmico, induciendo una liberación masiva de Ca2+ del RS. Este proceso se denomina liberación de calcio inducida por calcio (CICR, por sus siglas en inglés). La cantidad de calcio que entra a través del DHPR es crucial, ya que determina la magnitud de la liberación de calcio del RS y, por ende, la fuerza de la contracción cardíaca. Esta diferencia en el mecanismo de acoplamiento es fundamental para la fisiología diferencial de ambos tipos de músculo.
DHPR en Otros Tejidos
Más allá del músculo, los DHPRs están presentes en una multitud de tejidos. En las neuronas, las isoformas CaV1.2 y CaV1.3 regulan la excitabilidad neuronal, la liberación de neurotransmisores y la plasticidad sináptica. En las células endocrinas, como las células beta pancreáticas, la entrada de Ca2+ a través de CaV1.2 y CaV1.3 es un paso crítico para la secreción de hormonas, como la insulina en respuesta a la glucosa. En el músculo liso vascular, la activación de CaV1.2 por despolarización provoca la entrada de calcio, lo que lleva a la contracción y, por tanto, a la regulación del tono vascular y la presión arterial. Esta ubicuidad subraya su papel fundamental en la fisiología de múltiples sistemas orgánicos.
Antagonistas y Moduladores Farmacológicos
La capacidad de modular la función del DHPR ha sido una piedra angular en la farmacología cardiovascular. Los bloqueadores de los canales de calcio (BCC), especialmente las dihidropiridinas (como nifedipino, amlodipino, felodipino), actúan uniéndose a sitios específicos en la subunidad α1 del DHPR, inhibiendo la entrada de calcio a través del canal. Esta acción reduce la contracción en el músculo liso vascular, provocando vasodilatación y una disminución de la presión arterial, lo que los convierte en fármacos de primera línea para el tratamiento de la hipertensión y la angina de pecho.
Existen también BCC no dihidropiridínicos (como verapamilo y diltiazem) que, aunque también actúan sobre el DHPR, tienen sitios de unión y perfiles de acción ligeramente diferentes, afectando más directamente la contractilidad cardíaca y la conducción. Además de los fármacos, la actividad del DHPR está finamente regulada por una serie de mecanismos endógenos. La fosforilación por quinasas como la PKA y la PKC puede aumentar o disminuir la actividad del canal, modulando así la excitabilidad celular en respuesta a señales hormonales o neurotransmisores. Las proteínas G y otras proteínas reguladoras intracelulares también influyen en la expresión y función del DHPR, demostrando la complejidad de su regulación.
Biohacking y Calcio: Más Allá de la Contracción
¿Sabías que el DHPR no solo controla la contracción muscular, sino que también es vital para la memoria y el aprendizaje? En el cerebro, las isoformas CaV1.2 y CaV1.3 están implicadas en la potenciación a largo plazo (LTP), un mecanismo clave para la formación de recuerdos. Optimizar la función cerebral, incluso a través de la nutrición cetogénica, puede influir indirectamente en la eficiencia de la señalización de calcio. Por ejemplo, una adecuada ingesta de magnesio es crucial, ya que el magnesio es un antagonista natural del calcio y un cofactor esencial para muchas enzimas que regulan los canales iónicos.
El DHPR en Contextos Metabólicos: Cetosis y Ayuno
Aunque el DHPR es una proteína estructural y funcionalmente conservada, su actividad y la homeostasis del calcio pueden verse influenciadas indirectamente por estados metabólicos como la cetosis y el ayuno. Estos estados alteran el perfil energético celular, la sensibilidad a la insulina, el balance redox y la composición de electrolitos, factores que, a su vez, pueden modular la función de los canales iónicos.
Durante la cetosis, el cuerpo utiliza cuerpos cetónicos (beta-hidroxibutirato, acetoacetato) como fuente de energía. Estos metabolitos pueden influir en la función mitocondrial y en la producción de ATP, lo que a su vez afecta las bombas de iones (como la bomba de Ca2+-ATPasa) y el gradiente electroquímico que impulsa la entrada de calcio a través del DHPR. Además, la cetosis puede modificar la expresión de ciertas proteínas y enzimas involucradas en la señalización del calcio. Por ejemplo, la regulación de la glucosa y la insulina, que se ven profundamente alteradas en la cetosis, tienen un impacto conocido en la función de los canales de calcio en células beta pancreáticas y neuronas.
El ayuno, por su parte, induce una serie de adaptaciones celulares, incluyendo la autofagia y cambios en la sensibilidad a la insulina. Estos procesos pueden influir en la remodelación de las membranas celulares y en la disponibilidad de segundos mensajeros que modulan el DHPR. Un equilibrio adecuado de electrolitos, como el magnesio y el potasio, es aún más crítico durante el ayuno para asegurar la función óptima de los canales iónicos y prevenir disfunciones cardíacas o musculares. Si bien no hay una «optimización» directa del DHPR por la cetosis o el ayuno en el sentido de un biohacking específico, mantener un estado metabólico saludable y un equilibrio electrolítico es fundamental para su funcionamiento adecuado.
Implicaciones Clínicas y Patologías Asociadas
Las disfunciones del DHPR pueden tener consecuencias devastadoras. Mutaciones genéticas en el gen que codifica la subunidad CaV1.1 (CACNA1S) están asociadas con la parálisis periódica hipopotasémica, una enfermedad caracterizada por episodios de debilidad muscular reversible, y con la susceptibilidad a la hipertermia maligna, una reacción grave a ciertos anestésicos. En este último caso, una mutación en el DHPR puede sensibilizar el RyR1, provocando una liberación descontrolada de calcio y una contracción muscular sostenida.
En el ámbito cardiovascular, la disfunción del CaV1.2 contribuye a diversas patologías. La sobreexpresión o la actividad anómala pueden llevar a una contractilidad cardíaca excesiva o a arritmias. Por otro lado, la reducción de su función puede comprometer la contractilidad y la función cardíaca. La comprensión de estas patologías ha permitido el desarrollo de terapias dirigidas, como los BCC, que han revolucionado el manejo de enfermedades como la hipertensión, la angina de pecho y ciertas arritmias, al modular finamente la entrada de calcio en las células musculares lisas vasculares y en el miocardio.
En el sistema nervioso, las alteraciones en CaV1.2 y CaV1.3 se han vinculado a trastornos como el Parkinson, el Alzheimer y ciertos tipos de epilepsia, destacando la importancia del calcio en la señalización neuronal y la neuroprotección. Las investigaciones actuales exploran cómo la modulación del DHPR podría ofrecer nuevas vías terapéuticas para estas condiciones neurodegenerativas.
¡Alerta Metabólica! El Peligro del Desequilibrio Electrolítico
Aunque los canales de calcio son vitales, un desequilibrio electrolítico grave (especialmente de calcio, magnesio o potasio) puede comprometer seriamente su función. El exceso o la deficiencia de estos iones pueden llevar a arritmias cardíacas severas, debilidad muscular o espasmos. Nunca auto-suplementes electrolitos sin supervisión médica, especialmente durante dietas restrictivas o ayunos prolongados. Un monitoreo adecuado es crucial para la seguridad y el funcionamiento óptimo del DHPR y de todo el sistema neuromuscular.
Biohacking y Optimización del DHPR (Enfoque General)
Directamente «biohackear» el DHPR a nivel molecular no es una tarea sencilla ni recomendable sin supervisión médica, dada su importancia crítica y las graves consecuencias de su disfunción. Sin embargo, podemos hablar de optimización indirecta a través de la promoción de un ambiente celular saludable que favorezca su función óptima:
- Equilibrio Electrolítico: Asegurar una ingesta adecuada de calcio, magnesio y potasio es fundamental. El magnesio, en particular, es un regulador natural del calcio y un cofactor para muchas enzimas que modulan los canales iónicos. Fuentes dietéticas ricas incluyen vegetales de hoja verde, nueces, semillas y aguacates.
- Ejercicio Regular: La actividad física regular mejora la eficiencia del acoplamiento excitación-contracción en el músculo esquelético y cardíaco, lo que puede implicar una mejor señalización del DHPR y RyR. El entrenamiento de fuerza y cardiovascular contribuye a la salud muscular y cardíaca general.
- Dieta Antiinflamatoria: Una dieta rica en antioxidantes y baja en alimentos procesados puede reducir el estrés oxidativo y la inflamación, factores que pueden afectar negativamente la función de los canales iónicos y las proteínas de membrana.
- Hidratación Adecuada: El agua es el medio en el que se disuelven los electrolitos. Una hidratación óptima es esencial para mantener los gradientes iónicos y la función celular, incluyendo la del DHPR.
- Manejo del Estrés: El estrés crónico puede alterar el equilibrio hormonal y la función autonómica, lo que puede tener efectos indirectos sobre la excitabilidad celular y la señalización del calcio. Técnicas de relajación y mindfulness pueden ser beneficiosas.
Es crucial recordar que cualquier intento de modular la fisiología a nivel molecular debe ser abordado con precaución y, si implica cambios significativos en la dieta o suplementación, siempre bajo la guía de un profesional de la salud.
Conclusión
El receptor de dihidropiridina es mucho más que un simple canal iónico; es un maestro de la transducción de señales, un sensor de voltaje que orquesta la contracción muscular, la secreción hormonal y la excitabilidad neuronal. Su intrincada estructura y sus distintos mecanismos de acción en diferentes tejidos lo convierten en un objeto de estudio fascinante y un blanco farmacológico de inmenso valor. Desde su papel en la vida cotidiana de un simple movimiento hasta su implicación en enfermedades graves, el DHPR es un testimonio de la elegancia y la complejidad de la biología molecular. Continuar desentrañando sus misterios no solo profundizará nuestra comprensión de la fisiología fundamental, sino que también abrirá nuevas avenidas para la prevención y el tratamiento de una amplia gama de condiciones médicas, mejorando la calidad de vida de millones de personas.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.