TLR4: El Receptor Toll 4 y su Rol en Inmunidad y Metabolismo
Resumen Clínico Rápido
🔬 Clasificación
Receptor de Reconocimiento de Patrones (PRR)
⚙️ Función
Detección de PAMPs (LPS) y DAMPs, inicio de respuesta inflamatoria
📋 Impacto
Inmunidad innata, enfermedades metabólicas, inflamación crónica
Introducción al Centinela Molecular: El Receptor de Tipo Toll 4 (TLR4)
En el intrincado universo de nuestro sistema inmunitario, existen guardianes moleculares dedicados a la vigilancia constante, discerniendo entre lo propio y lo ajeno, entre lo inofensivo y lo amenazante. Entre estos sentinelas, el Receptor de Tipo Toll 4 (TLR4) emerge como una pieza central, un sensor primordial de la inmunidad innata. Su descubrimiento y la comprensión de su mecanismo de acción han revolucionado nuestra visión de cómo el cuerpo detecta patógenos y responde al daño tisular, estableciéndolo como un actor clave no solo en la defensa contra infecciones, sino también en la modulación de procesos metabólicos y enfermedades crónicas.
Desde su identificación inicial como un receptor crucial para el lipopolisacárido (LPS), un componente estructural de la pared celular de bacterias Gram-negativas, el TLR4 ha demostrado ser mucho más que un simple detector de invasores microbianos. Su capacidad para reconocer una amplia gama de moléculas asociadas a patrones moleculares de patógenos (PAMPs) y patrones moleculares asociados a daño (DAMPs) lo posiciona en la intersección de la inmunidad, la inflamación y la homeostasis metabólica. Comprender la complejidad de TLR4 es fundamental para desentrañar los mecanismos subyacentes de diversas patologías, desde la sepsis hasta la resistencia a la insulina, y para explorar nuevas estrategias terapéuticas y de optimización de la salud.
Resumen Clínico
- El TLR4 es un receptor de reconocimiento de patrones (PRR) esencial para la inmunidad innata.
- Detecta tanto PAMPs (ej. LPS bacteriano) como DAMPs (moléculas endógenas de daño), iniciando respuestas inflamatorias.
- Su activación desregulada está implicada en enfermedades metabólicas (obesidad, resistencia a la insulina) e inflamatorias crónicas.
El TLR4 solo se activa por infecciones bacterianas y siempre es beneficioso.
El TLR4 se activa por una amplia gama de moléculas de daño endógenas (DAMPs) en ausencia de infección. Su activación crónica o desregulada por DAMPs metabólicos contribuye a enfermedades inflamatorias y metabólicas, siendo perjudicial en muchos contextos.
Estructura y Distribución del TLR4: Un Sensor Ubicuo
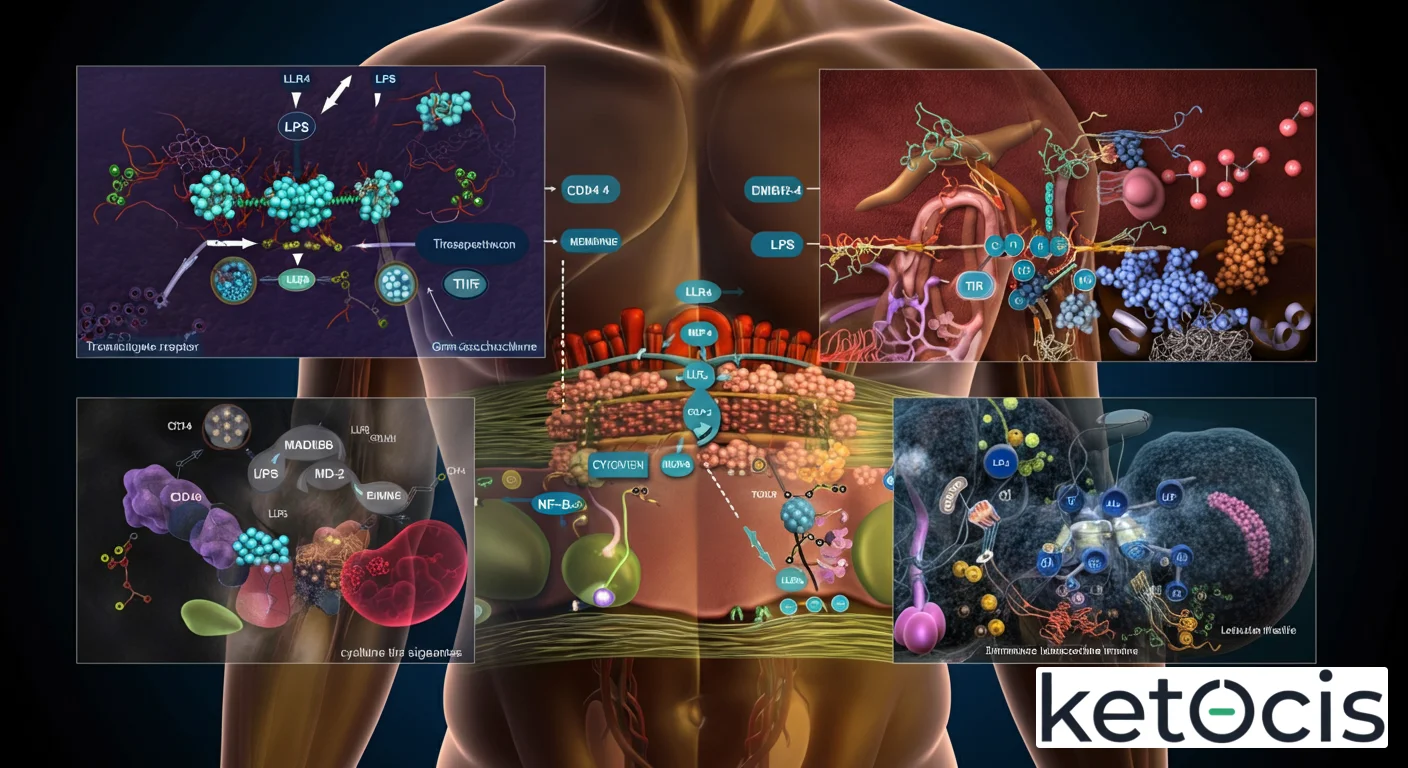
El TLR4 es una proteína transmembrana que pertenece a la familia de los receptores de tipo Toll (TLRs), nombrados así por su homología con el gen “Toll” de la mosca de la fruta Drosophila. Su estructura es fundamental para su función de reconocimiento y señalización. Consta de tres dominios principales: un dominio extracelular, un dominio transmembrana y un dominio intracelular.
El dominio extracelular es rico en repeticiones ricas en leucina (LRRs), que forman una estructura en forma de herradura, crucial para el reconocimiento y la unión a sus ligandos. Este dominio es el “ojo” del receptor, el que escanea el entorno en busca de señales de peligro. El dominio transmembrana ancla el receptor a la membrana celular, mientras que el dominio intracelular, conocido como dominio de homología Toll/IL-1 receptor (TIR), es el “cerebro” de la señalización, responsable de interactuar con proteínas adaptadoras para iniciar las cascadas de transducción de señales.
La distribución del TLR4 es amplia y estratégica. Se expresa predominantemente en células del sistema inmunitario innato, como macrófagos, células dendríticas, neutrófilos y monocitos, donde desempeña su papel más conocido en la detección de patógenos. Sin embargo, su presencia no se limita a estas células; también se encuentra en células no inmunes, incluyendo células epiteliales (intestino, pulmón), células endoteliales, adipocitos, hepatocitos y neuronas. Esta ubicuidad subraya su papel fundamental en la vigilancia inmunológica en diferentes tejidos y su capacidad para integrar señales de peligro desde múltiples frentes, lo que explica su influencia en una miríada de procesos fisiológicos y patológicos más allá de la mera defensa antimicrobiana.
Mecanismo de Acción: La Orquesta de la Respuesta Inmune
La activación de TLR4 es un proceso finamente orquestado que requiere la participación de varias proteínas co-receptoras. El ligando más estudiado y potente de TLR4 es el lipopolisacárido (LPS), un potente inmunoestimulante de bacterias Gram-negativas. El reconocimiento de LPS por TLR4 no es directo; implica un complejo de proteínas. Primero, el LPS es transferido a la proteína de unión a LPS (LBP) en el suero. Luego, LBP presenta el LPS a la proteína de membrana CD14, que a su vez transfiere el LPS al MD-2, una molécula soluble que se asocia con el dominio extracelular de TLR4. Esta interacción LPS-MD-2-TLR4 induce la dimerización de TLR4, un paso crítico para la activación de las vías de señalización intracelular.
Una vez dimerizado, el dominio TIR intracelular de TLR4 recluta proteínas adaptadoras clave, que inician dos vías de señalización principales: la vía dependiente de MyD88 y la vía dependiente de TRIF. La vía dependiente de MyD88 (del inglés, Myeloid Differentiation Primary Response 88) es la más rápida y conduce a la activación del factor de transcripción NF-κB y de las MAP quinasas (ERK, JNK, p38). La activación de NF-κB es central para la inducción de genes que codifican citocinas proinflamatorias como el Factor de Necrosis Tumoral alfa (TNF-α), la Interleucina-6 (IL-6) y la Interleucina-1 beta (IL-1β), así como quimiocinas que reclutan células inmunes al sitio de infección o daño. Esta vía es crucial para la respuesta inflamatoria aguda.
La vía dependiente de TRIF (del inglés, TIR-domain-containing adaptor inducing IFN-β), que también involucra a la proteína TRAM (del inglés, TRIF-related adaptor molecule), es más lenta y conduce a la activación de los factores reguladores del interferón (IRF3 e IRF7), lo que resulta en la producción de interferones tipo I (IFN-α/β). Estos interferones son vitales para la defensa antiviral y la modulación de la respuesta inmunitaria adaptativa. La capacidad de TLR4 para activar ambas vías le confiere una versatilidad única en la modulación de respuestas inmunes complejas, desde la inflamación aguda hasta la inmunidad antiviral y la regulación de la inmunidad adaptativa.
TLR4: Guardián de la Inmunidad Innata y Orquestador de la Inflamación
El papel de TLR4 como guardián de la inmunidad innata es innegable. Su capacidad para detectar LPS lo convierte en la primera línea de defensa contra las infecciones por bacterias Gram-negativas, que pueden causar enfermedades graves como la sepsis. La activación de TLR4 en macrófagos y otras células inmunes induce una rápida respuesta inflamatoria destinada a eliminar el patógeno y reparar el tejido dañado. Esta respuesta incluye la producción de citocinas, la expresión de moléculas de adhesión y la activación de células fagocíticas.
Sin embargo, la función de TLR4 se extiende más allá de la detección de patógenos. También es un sensor clave de la inflamación estéril, es decir, la inflamación que ocurre en ausencia de infección. En este contexto, TLR4 reconoce DAMPs, que son moléculas endógenas liberadas por células dañadas o estresadas. Ejemplos de DAMPs incluyen proteínas de choque térmico (HSP), proteínas S100, fragmentos de ácido hialurónico, ácidos grasos saturados y agregados de amiloide. La activación de TLR4 por DAMPs contribuye a la inflamación asociada con lesiones traumáticas, isquemia-reperfusión, enfermedades autoinmunes y, de manera crucial, enfermedades metabólicas.
La señalización de TLR4, aunque esencial para la defensa del huésped, debe ser estrictamente regulada. Una activación excesiva o crónica puede llevar a una inflamación descontrolada y daño tisular. Por ejemplo, en el shock séptico, la activación desmesurada de TLR4 por LPS puede desencadenar una “tormenta de citocinas” que conduce a fallo multiorgánico y muerte. En enfermedades crónicas, la activación persistente de TLR4 por DAMPs contribuye a la inflamación crónica de bajo grado, un sello distintivo de muchas patologías modernas.
La Encrucijada Metabólica: TLR4 en la Obesidad, Resistencia a la Insulina y Enfermedades Crónicas
La investigación reciente ha posicionado a TLR4 en el centro de la patogénesis de las enfermedades metabólicas, revelando una conexión íntima entre la inmunidad innata y el metabolismo. La obesidad y la resistencia a la insulina, condiciones caracterizadas por una inflamación crónica de bajo grado, están fuertemente asociadas con la activación de TLR4. En el contexto de la obesidad, los adipocitos hipertrofiados y el tejido adiposo disfuncional liberan una variedad de DAMPs, incluyendo ácidos grasos libres saturados (AGLs), que pueden activar directamente TLR4.
La activación de TLR4 en adipocitos, macrófagos residentes en el tejido adiposo y hepatocitos, desencadena vías de señalización inflamatorias que interfieren con la señalización de la insulina. Por ejemplo, la activación de NF-κB y JNK por TLR4 puede conducir a la fosforilación de residuos de serina en el sustrato del receptor de insulina (IRS), lo que inhibe la señalización de la insulina y contribuye a la resistencia a la insulina en tejidos clave como el hígado, el músculo esquelético y el tejido adiposo. Este ciclo vicioso de inflamación y resistencia a la insulina es un motor principal de la progresión de la diabetes tipo 2 y la enfermedad del hígado graso no alcohólico (EHNA).
Además de los AGLs, otros DAMPs de origen metabólico, como los productos finales de glicación avanzada (AGEs), el colesterol oxidado (oxLDL) y las proteínas de choque térmico liberadas por el estrés celular, pueden activar TLR4 en diversos contextos metabólicos. La microbiota intestinal también juega un papel crucial; una disbiosis puede aumentar la translocación de LPS bacteriano desde el intestino hacia la circulación sistémica (endotoxemia metabólica), lo que activa TLR4 en tejidos periféricos y contribuye a la inflamación metabólica. Así, TLR4 actúa como un sensor clave que traduce el estrés metabólico y las alteraciones de la microbiota en respuestas inflamatorias que exacerban la disfunción metabólica.
TLR4, Cetosis y Ayuno: Un Diálogo con el Estado Metabólico
Dada la profunda implicación de TLR4 en la inflamación y el metabolismo, es natural preguntarse cómo estados metabólicos como la cetosis y el ayuno, conocidos por sus efectos antiinflamatorios, interactúan con este receptor. La dieta cetogénica y el ayuno intermitente son estrategias nutricionales que inducen la producción de cuerpos cetónicos, principalmente beta-hidroxibutirato (BHB), acetoacetato y acetona. Estos cuerpos cetónicos no son solo fuentes de energía alternativas, sino también moléculas señalizadoras con potentes propiedades antiinflamatorias.
El BHB, en particular, ha demostrado modular la respuesta inflamatoria de varias maneras. Se ha observado que el BHB puede inhibir el inflamasoma NLRP3, una plataforma multiproteica que procesa pro-citocinas inflamatorias como IL-1β e IL-18. Aunque la relación directa entre BHB y la inhibición de TLR4 es compleja y aún se investiga, la reducción general de la inflamación sistémica observada durante la cetosis y el ayuno podría indirectamente atenuar la señalización de TLR4 al reducir la disponibilidad de DAMPs y la activación de vías proinflamatorias aguas abajo.
Además, el ayuno y la dieta cetogénica pueden influir en la composición y función de la microbiota intestinal. Una microbiota saludable puede reducir la permeabilidad intestinal y, por ende, la translocación de LPS, disminuyendo así la activación crónica de TLR4. Los cambios en el metabolismo de los ácidos grasos, con una mayor oxidación de grasas y una menor disponibilidad de ácidos grasos saturados libres en la circulación, también podrían reducir la activación de TLR4 por DAMPs lipídicos. En resumen, la cetosis y el ayuno podrían ejercer sus efectos antiinflamatorios y protectores metabólicos, en parte, al modular la actividad y la señalización de TLR4, ya sea directamente a través de metabolitos o indirectamente a través de la mejora de la homeostasis metabólica y la salud intestinal.
Disregulación de TLR4: De la Sepsis a la Autoinmunidad
La disregulación de TLR4 tiene profundas implicaciones en una amplia gama de patologías. Como se mencionó, en la sepsis, una respuesta inflamatoria sistémica potencialmente mortal a una infección, la activación descontrolada de TLR4 por LPS es un factor clave en la patogénesis del shock séptico, el fallo multiorgánico y la muerte. La búsqueda de terapias que modulen la señalización de TLR4 en la sepsis sigue siendo un área activa de investigación.
Más allá de las infecciones agudas, la activación crónica y aberrante de TLR4 contribuye a diversas enfermedades inflamatorias y autoinmunes. En enfermedades como la artritis reumatoide, el lupus eritematoso sistémico y la enfermedad inflamatoria intestinal, los DAMPs liberados por el daño tisular o la muerte celular pueden activar TLR4, perpetuando un ciclo de inflamación crónica y daño autoinmune. La expresión aumentada de TLR4 en células inmunes y no inmunes en estos contextos sugiere que su modulación podría ser una estrategia terapéutica viable.
Incluso en el ámbito del cáncer, TLR4 ha emergido como un actor complejo. Por un lado, la activación de TLR4 en las células inmunes puede promover una respuesta antitumoral al inducir la producción de citocinas y la activación de células T. Por otro lado, la señalización crónica de TLR4 en el microambiente tumoral, a menudo activada por DAMPs liberados por células cancerosas o por la disbiosis microbiana, puede promover el crecimiento tumoral, la metástasis y la resistencia a la quimioterapia al inducir factores pro-angiogénicos e inmunosupresores. Comprender este doble filo de TLR4 en el cáncer es crucial para el desarrollo de inmunoterapias más efectivas.
Estrategias de Modulación Terapéutica y Biohacking para TLR4
Dada la centralidad de TLR4 en la inflamación y la enfermedad, su modulación representa una diana terapéutica atractiva. Se han desarrollado diversas estrategias farmacológicas para inhibir la señalización de TLR4, incluyendo antagonistas de LPS (como Eritoran), inhibidores de las proteínas adaptadoras (MyD88, TRIF) y moléculas que interfieren con la dimerización de TLR4. Estos enfoques buscan atenuar la respuesta inflamatoria excesiva en condiciones como la sepsis o las enfermedades autoinmunes.
Sin embargo, la inhibición indiscriminada de TLR4 puede comprometer la inmunidad innata y aumentar la susceptibilidad a infecciones. Por lo tanto, las estrategias de modulación deben ser finas y contextuales. Aquí es donde entran en juego las intervenciones de estilo de vida y el biohacking, que buscan optimizar la función de TLR4 sin suprimirla por completo.
Las intervenciones dietéticas juegan un papel crucial. Una dieta rica en fibra y prebióticos, que promueve una microbiota intestinal saludable, puede reducir la translocación de LPS y, por ende, la activación crónica de TLR4. Los ácidos grasos omega-3, presentes en el pescado azul y algunos suplementos, tienen propiedades antiinflamatorias y pueden modular negativamente la señalización de TLR4. La restricción calórica, el ayuno intermitente y las dietas bajas en carbohidratos (como la dieta cetogénica) pueden reducir los DAMPs metabólicos y mejorar la sensibilidad a la insulina, lo que a su vez atenúa la activación crónica de TLR4.
El ejercicio regular también es un potente modulador antiinflamatorio que puede influir positivamente en la homeostasis de TLR4. Además, la gestión del estrés crónico, que puede aumentar los niveles de DAMPs y citocinas proinflamatorias, es esencial. En última instancia, un enfoque holístico que combine una dieta óptima, ejercicio, gestión del estrés y, cuando sea necesario, intervenciones farmacológicas dirigidas, ofrece la mejor esperanza para mantener un TLR4 equilibrado y promover la salud a largo plazo.
Conclusión: Un Objetivo Prometedor para la Salud y la Longevidad
El Receptor de Tipo Toll 4 (TLR4) es mucho más que un simple sensor de bacterias; es un orquestador maestro de la respuesta inmune innata y un integrador crítico de señales de peligro, tanto exógenas como endógenas. Su capacidad para detectar PAMPs y DAMPs lo coloca en la primera línea de defensa contra infecciones, pero también en el epicentro de la patogénesis de una amplia gama de enfermedades crónicas, desde la sepsis y las enfermedades autoinmunes hasta la obesidad, la resistencia a la insulina y el cáncer.
La comprensión de los intrincados mecanismos de acción de TLR4 y sus vías de señalización ha abierto nuevas avenidas para el desarrollo de terapias dirigidas. Sin embargo, dada su función dual como protector y promotor de la enfermedad, la modulación de TLR4 requiere un enfoque matizado. Las estrategias de biohacking y estilo de vida, que incluyen una nutrición óptima, el ayuno, el ejercicio y la gestión del estrés, ofrecen métodos prometedores para mantener un TLR4 equilibrado y promover la homeostasis inmunometabólica. A medida que nuestra comprensión de este fascinante receptor continúa evolucionando, TLR4 se solidifica como un objetivo de investigación clave para desentrañar los secretos de la salud, la enfermedad y la longevidad.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.