Espermatogénesis: Guía Definitiva del Proceso Masculino
Resumen Clínico Rápido
🔬 Clasificación
Proceso Biológico, Gametogénesis
⚙️ Función
Producción de Espermatozoides
📋 Impacto
Fertilidad Masculina, Salud Hormonal
La reproducción es el pilar fundamental de la vida, y en el reino animal, la capacidad de generar descendencia depende intrínsecamente de la producción de gametos viables. En el ser humano masculino, este proceso vital se conoce como espermatogénesis, una secuencia biológica extraordinariamente compleja y finamente regulada que ocurre en los testículos. Esta guía enciclopédica se adentrará en las profundidades de la espermatogénesis, desentrañando su propósito evolutivo, su intrincada fisiología molecular, sus beneficios inherentes y los mitos que a menudo la rodean.
La espermatogénesis no es simplemente la creación de espermatozoides; es una orquestación de proliferación celular, diferenciación y maduración que transforma células germinales inmaduras en gametos altamente especializados, capaces de fertilizar un óvulo y transmitir la información genética paterna. Este proceso continuo es esencial para la fertilidad masculina y, por extensión, para la perpetuación de la especie humana. Comprender sus mecanismos es crucial no solo desde una perspectiva biológica, sino también para abordar problemas de infertilidad y desarrollar estrategias de salud reproductiva.
Resumen Clínico
- Punto clave 1: La espermatogénesis es el proceso de formación de espermatozoides maduros a partir de espermatogonias, que ocurre en los túbulos seminíferos de los testículos.
- Punto clave 2: Involucra tres fases principales: espermatocitogénesis (mitosis), meiosis (reducción cromosómica) y espermiogénesis (diferenciación morfológica).
- Punto clave 3: Está estrictamente regulada por un eje hormonal complejo que incluye GnRH, LH, FSH y testosterona, crucial para la producción y maduración de gametos viables.
Propósito Evolutivo de la Espermatogénesis
Desde una perspectiva evolutiva, la espermatogénesis representa una de las adaptaciones más críticas para la supervivencia y diversificación de las especies. Su propósito principal es la producción constante de un vasto número de gametos masculinos, los espermatozoides, que poseen la movilidad y la capacidad de entregar la mitad del material genético del padre al óvulo materno. Esta abundancia es una estrategia evolutiva para maximizar las probabilidades de fertilización, dada la naturaleza competitiva y a menudo ineficiente del proceso reproductivo.
La capacidad de producir espermatozoides de manera continua a lo largo de la vida reproductiva masculina, a diferencia de la producción limitada de óvulos en las mujeres, asegura una fuente constante de material genético. Además, la espermatogénesis incorpora mecanismos de control de calidad, como la apoptosis (muerte celular programada) de espermatocitos defectuosos, que garantizan que solo los gametos genéticamente íntegros y morfológicamente aptos avancen a la maduración final. Este rigor selectivo es vital para la salud de la descendencia y la transmisión exitosa de genes.
La variabilidad genética es otro beneficio evolutivo directo de la espermatogénesis. A través de la meiosis, el proceso de división celular que reduce el número de cromosomas a la mitad, se produce una recombinación genética. Esto significa que cada espermatozoide lleva una combinación única de genes de ambos abuelos paternos, aumentando la diversidad genética en la descendencia. Esta diversidad es crucial para la adaptación de la especie a entornos cambiantes y para la resistencia a enfermedades, confiriendo una ventaja selectiva a las poblaciones con mayor variabilidad genética.
La eyaculación frecuente agota la producción de espermatozoides y reduce la fertilidad.
La espermatogénesis es un proceso continuo que produce millones de espermatozoides diariamente. La eyaculación regular puede incluso mejorar la calidad espermática al renovar la población de gametos.
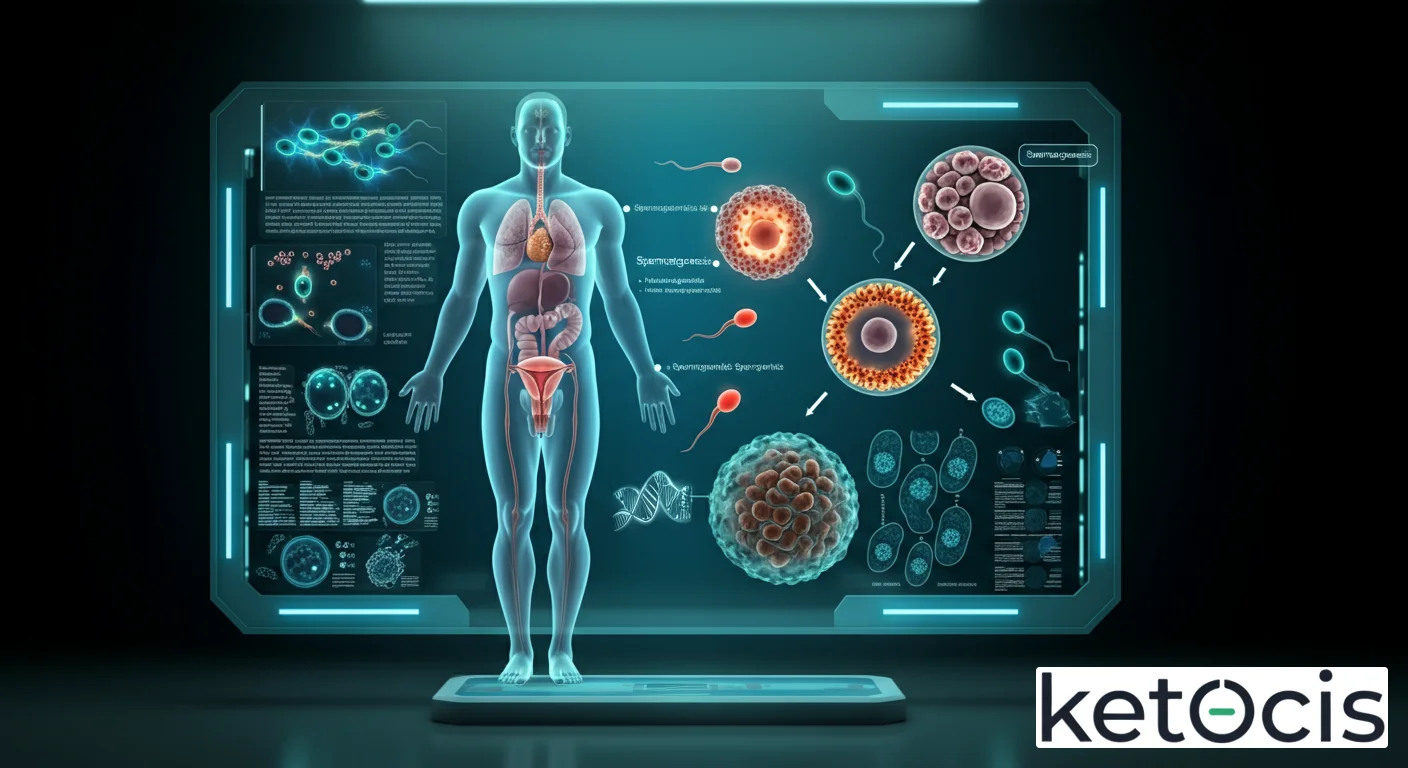
Fisiología Molecular de la Espermatogénesis
La espermatogénesis es un proceso que dura aproximadamente 74 días en humanos y ocurre dentro de los túbulos seminíferos de los testículos, estructuras intrincadas revestidas por dos tipos principales de células: las células germinales, que darán origen a los espermatozoides, y las células de Sertoli, que actúan como células de soporte.
1. Espermatocitogénesis (Proliferación Mitótica)
El proceso comienza con las espermatogonias, células madre germinales diploides (2n cromosomas) ubicadas en la base de los túbulos seminíferos. Estas células se dividen por mitosis para:
- Mantener una población constante de espermatogonias (autorrenovación).
- Producir nuevas espermatogonias que se diferenciarán en espermatocitos primarios.
Las espermatogonias tipo A se dividen para producir más espermatogonias tipo A y espermatogonias tipo B. Las espermatogonias tipo B son las que entran en la vía de la espermatogénesis, creciendo en tamaño y transformándose en espermatocitos primarios. Estos espermatocitos primarios son células diploides grandes que se preparan para la meiosis.
2. Meiosis (División Reduccional)
La meiosis es la etapa crucial donde el número de cromosomas se reduce a la mitad y se produce la recombinación genética. Se divide en dos fases:
- Meiosis I: Cada espermatocito primario (diploide, 2n) se somete a la primera división meiótica, resultando en dos espermatocitos secundarios (haploides, n cromosomas, pero cada cromosoma aún con dos cromátidas hermanas). Durante esta fase, ocurre el entrecruzamiento o crossing-over, intercambiando segmentos de ADN entre cromosomas homólogos y generando diversidad genética.
- Meiosis II: Cada espermatocito secundario se divide nuevamente, produciendo dos espermatidas (haploides, n cromosomas, con una sola cromátida por cromosoma). En total, de un espermatocito primario resultan cuatro espermátidas.
Las células de Sertoli son fundamentales durante la meiosis, formando la barrera hematotesticular, que aísla las células germinales en desarrollo del sistema inmune, previniendo una respuesta autoinmune contra los espermatocitos genéticamente diferentes.
3. Espermiogénesis (Diferenciación y Maduración)
La espermiogénesis es la fase final de la espermatogénesis, donde las espermátidas redondas y no móviles se transforman en espermatozoides altamente especializados y móviles. Este proceso de diferenciación implica cambios morfológicos drásticos, sin más divisiones celulares:
- Formación del Acrosoma: El aparato de Golgi de la espermátida forma el acrosoma, una estructura en forma de capuchón que cubre la cabeza del espermatozoide. Contiene enzimas hidrolíticas (como la hialuronidasa y la acrosina) esenciales para penetrar las capas protectoras del óvulo durante la fertilización.
- Condensación del Núcleo: El núcleo de la espermátida se condensa drásticamente, y las histonas son reemplazadas por protaminas, proteínas más pequeñas que empaquetan el ADN de manera extremadamente compacta y resistente.
- Formación del Flagelo: Los centriolos de la espermátida dan origen al flagelo (cola), una estructura microtubular que proporcionará la motilidad necesaria para el desplazamiento del espermatozoide. Las mitocondrias se agrupan en la porción inicial del flagelo (pieza intermedia) para proporcionar la energía (ATP) para su movimiento.
- Eliminación del Citoplasma: La mayor parte del citoplasma excedente es fagocitada por las células de Sertoli, lo que reduce el tamaño del espermatozoide y lo hace más hidrodinámico.
Al final de la espermiogénesis, los espermatozoides inmaduros son liberados de las células de Sertoli en la luz de los túbulos seminíferos, un proceso llamado espermiación. Aunque ya tienen la forma característica, aún no son completamente móviles ni capaces de fertilizar. Requieren un período adicional de maduración en el epidídimo y la capacitación en el tracto reproductor femenino.
Regulación Hormonal
La espermatogénesis está bajo el control estricto del eje hipotálamo-hipófisis-gonadal:
- El hipotálamo secreta la hormona liberadora de gonadotropinas (GnRH).
- La GnRH estimula la hipófisis anterior para liberar la hormona luteinizante (LH) y la hormona foliculoestimulante (FSH).
- La LH actúa sobre las células de Leydig (intersticiales) en los testículos, estimulándolas a producir testosterona, el andrógeno principal. La testosterona es esencial para el mantenimiento de la espermatogénesis y para el desarrollo de las características sexuales secundarias masculinas.
- La FSH actúa sobre las células de Sertoli, promoviendo su función de soporte y nutrición de las células germinales. También estimula la producción de la proteína de unión a andrógenos (ABP), que mantiene altas concentraciones locales de testosterona en los túbulos seminíferos, y de la hormona inhibina, que retroalimenta negativamente a la hipófisis para modular la liberación de FSH.
Esta compleja interacción hormonal asegura un equilibrio delicado para una producción espermática óptima.
Biohacking para la Optimización de la Fertilidad Masculina
Para optimizar la calidad espermática, considera la exposición controlada al frío. Sumergir los testículos en agua fría (baños de asiento fríos) o usar ropa interior más holgada puede ayudar a mantener la temperatura escrotal óptima, que es ligeramente inferior a la temperatura corporal central. El sobrecalentamiento escrotal crónico es un factor conocido de estrés espermático y puede impactar negativamente la motilidad y morfología. Además, una dieta rica en antioxidantes como la vitamina C, E y el selenio, junto con zinc y L-carnitina, puede proteger a los espermatozoides del daño oxidativo y mejorar su vitalidad.
Beneficios de una Espermatogénesis Saludable
Más allá del obvio beneficio reproductivo, una espermatogénesis saludable refleja y contribuye a la salud general masculina. La producción constante de espermatozoides viables es un indicador de un sistema endocrino equilibrado y una función testicular robusta. Los beneficios incluyen:
- Fertilidad Óptima: La capacidad de concebir de forma natural, asegurando la transmisión del legado genético.
- Salud Hormonal: Un proceso espermatogénico eficiente está intrínsecamente ligado a niveles saludables de testosterona, lo que repercute positivamente en la densidad ósea, la masa muscular, el estado de ánimo y la libido.
- Detección Temprana de Problemas: Las alteraciones en la espermatogénesis pueden ser un signo temprano de problemas de salud subyacentes, como desequilibrios hormonales, infecciones, varicocele o exposición a toxinas ambientales, permitiendo una intervención temprana.
- Resiliencia Biológica: La continua renovación celular en los testículos demuestra una notable resiliencia biológica, con mecanismos de reparación y control de calidad que minimizan la transmisión de errores genéticos.
Mitos Comunes sobre la Espermatogénesis y la Fertilidad Masculina
Existen numerosos mitos en torno a la producción de espermatozoides y la fertilidad masculina, que a menudo generan confusión y ansiedad:
Mito Popular Falso: «La eyaculación frecuente agota la producción de espermatozoides y reduce la fertilidad.»
Explicación Científica: La espermatogénesis es un proceso continuo que produce millones de espermatozoides diariamente. Aunque la concentración de espermatozoides por mililitro puede ser ligeramente menor con eyaculaciones muy frecuentes (varias veces al día), la producción total no se agota. De hecho, la eyaculación regular puede incluso mejorar la calidad espermática al eliminar espermatozoides más viejos y potencialmente dañados, dando paso a una población más joven y sana. Para las parejas que buscan concebir, se recomienda la eyaculación cada 1-2 días durante la ventana fértil de la mujer para optimizar las posibilidades.
Otro mito común es que ciertos alimentos específicos o posturas milagrosas pueden garantizar la concepción. Si bien la nutrición y un estilo de vida saludable son importantes para la salud general y reproductiva, no existen atajos mágicos que anulen la biología fundamental o resuelvan problemas de infertilidad severos.
Alerta Médica: Impacto de los Disruptores Endocrinos
La exposición a disruptores endocrinos (EDCs), como los ftalatos, bisfenol A (BPA) y ciertos pesticidas, representa un riesgo metabólico significativo para la espermatogénesis. Estas sustancias químicas, presentes en plásticos, cosméticos y alimentos, pueden imitar o bloquear la acción de las hormonas naturales, interfiriendo con la regulación del eje hipotálamo-hipófisis-gonadal. La exposición crónica a EDCs ha sido asociada con una disminución en la calidad del semen, reducción de la testosterona, malformaciones testiculares y un mayor riesgo de infertilidad masculina. Minimizar la exposición a estos compuestos, eligiendo productos libres de BPA/ftalatos y alimentos orgánicos, es crucial para proteger la salud reproductiva.
Conclusión: La Maravilla de la Espermatogénesis
La espermatogénesis es mucho más que un simple proceso biológico; es una maravilla de la ingeniería natural que subraya la complejidad y la precisión necesarias para la reproducción humana. Desde la proliferación mitótica de las espermatogonias hasta la intrincada diferenciación de las espermátidas en espermatozoides funcionales, cada paso está meticulosamente regulado por un concierto hormonal y celular. Comprender esta fisiología molecular no solo desvela los secretos de la fertilidad masculina, sino que también ofrece un camino para abordar la infertilidad, mejorar la salud reproductiva y desmitificar conceptos erróneos. La ciencia continúa explorando los matices de este proceso, prometiendo nuevas vías para la intervención médica y la optimización de la salud masculina en el futuro.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.