Hormona Antidiurética (ADH): Guía Definitiva de Vasopresina
Resumen Clínico Rápido
🔬 Clasificación
Neurohormona peptídica
⚙️ Función
Regulación hídrica y presión arterial
📋 Impacto
Osmolaridad, volumen sanguíneo, estrés
La Hormona Antidiurética (ADH) o Vasopresina: El Maestro del Equilibrio Hídrico Corporal
En el intrincado ballet de la fisiología humana, pocas moléculas orquestan el equilibrio con la maestría de la hormona antidiurética (ADH), también conocida como vasopresina. Esta pequeña pero potente neurohormona es el centinela silencioso que regula la cantidad de agua en nuestro cuerpo, dictando la concentración de la orina y, en última instancia, influyendo en la presión arterial. Para el entusiasta de la salud metabólica y la longevidad, comprender la ADH no es solo una cuestión de curiosidad científica, sino una pieza fundamental para optimizar el bienestar, especialmente en contextos como la cetosis o el ayuno intermitente.
Desde su origen en las profundidades del cerebro hasta su impacto en los riñones y el sistema cardiovascular, la vasopresina es un testimonio de la elegancia adaptativa de la biología. Esta guía exhaustiva, redactada con la precisión de un investigador médico y el ingenio de un copywriter clínico, desentrañará los misterios de la ADH, ofreciendo una perspectiva profunda sobre su fisiología, sus mecanismos de acción, los factores que la modulan y cómo podemos optimizar su función para una salud óptima.
Resumen Clínico
- La vasopresina (ADH) es una neurohormona clave en la osmorregulación y el mantenimiento de la presión arterial.
- Se sintetiza en el hipotálamo y se libera desde la neurohipófisis en respuesta a la deshidratación o el aumento de la osmolaridad plasmática.
- Su acción principal es la reabsorción de agua en los riñones y la vasoconstricción, influyendo directamente en el volumen sanguíneo y la tensión arterial.
Origen y Síntesis: Donde Nace el Control Hídrico
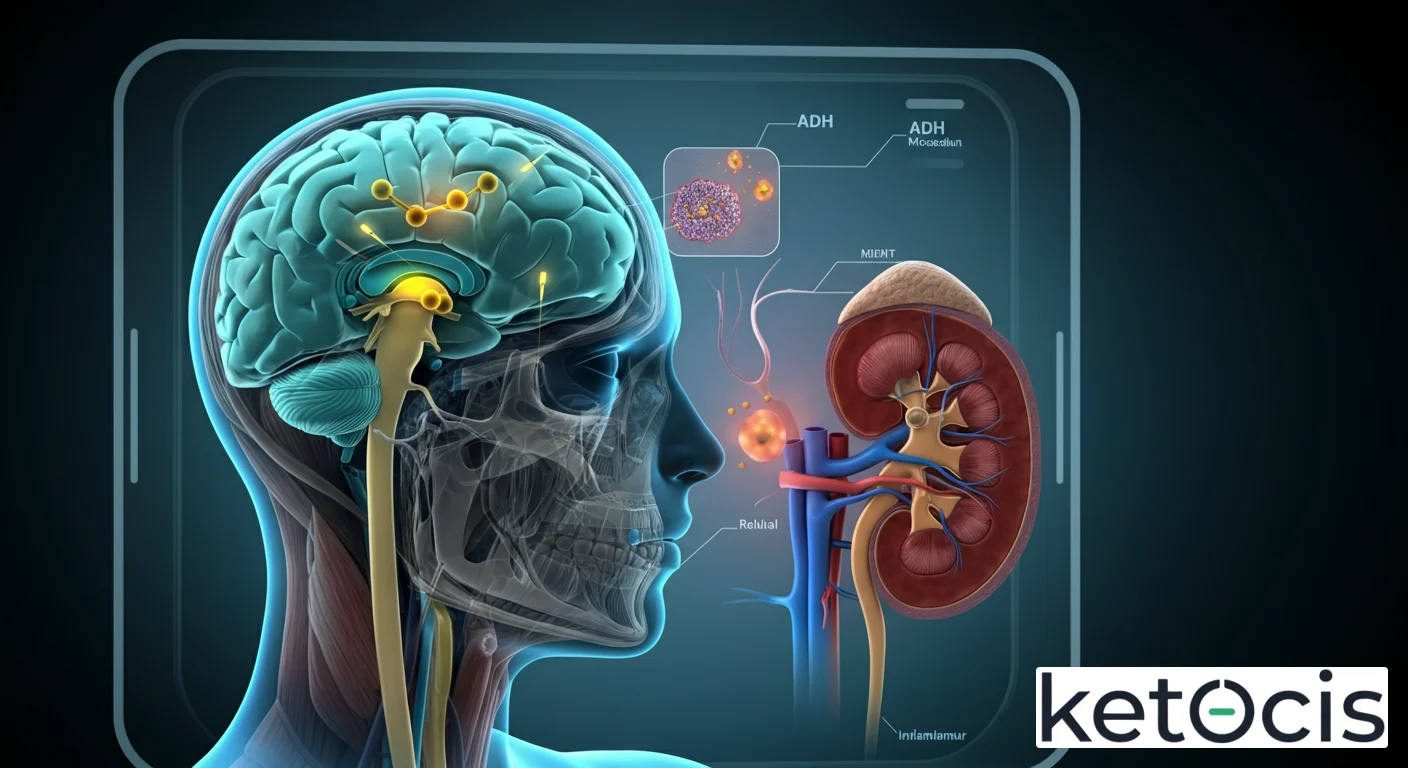
La historia de la vasopresina comienza en el cerebro, específicamente en el hipotálamo. Los cuerpos celulares de las neuronas magnocelulares, ubicadas en los núcleos supraóptico (SON) y paraventricular (PVN) del hipotálamo, son los encargados de sintetizar esta hormona peptídica. Una vez producida, la ADH se empaqueta en vesículas neurosecretoras y viaja a lo largo de los axones neuronales hasta la neurohipófisis, la porción posterior de la glándula pituitaria. Es en esta región, anatómicamente ligada al hipotálamo, donde se almacena y se libera al torrente sanguíneo.
La liberación de ADH es un proceso finamente regulado, principalmente por la osmolaridad plasmática, es decir, la concentración de solutos en la sangre. Los osmorreceptores, células especializadas sensibles a los cambios en la presión osmótica, se encuentran estratégicamente ubicados en el hipotálamo. Cuando la osmolaridad plasmática aumenta (indicando deshidratación), estos osmorreceptores se activan, estimulando la liberación de ADH. Del mismo modo, una disminución del volumen sanguíneo o de la presión arterial, detectada por barorreceptores en el sistema cardiovascular, también desencadena la secreción de vasopresina, aunque con un umbral más alto.
Beber mucha agua siempre es bueno y diluye las toxinas.
Si bien la hidratación es crucial, un consumo excesivo de agua sin electrolitos, especialmente en períodos cortos, puede diluir peligrosamente los niveles de sodio en sangre (hiponatremia), afectando la función cerebral y cardíaca. La ADH intenta compensar, pero el sistema tiene límites. El equilibrio es clave.
Mecanismo de Acción: El Complejo Danzar de los Receptores
Una vez en la circulación, la ADH ejerce sus efectos a través de la unión a receptores específicos en las células diana. Se han identificado tres tipos principales de receptores de vasopresina, cada uno con una distribución y función distintivas:
Receptores V2: El Guardián del Agua Renal
Los receptores V2 son los más relevantes para la función antidiurética de la hormona y se encuentran predominantemente en las células principales de los túbulos colectores renales. Cuando la ADH se une a un receptor V2, activa una cascada de señalización intracelular mediada por la proteína Gs y el AMP cíclico (AMPc). Esta activación provoca la translocación de acuaporinas-2 (AQP2) desde vesículas intracelulares a la membrana apical de las células tubulares. Las acuaporinas-2 son canales de agua que permiten una rápida reabsorción de agua desde el lumen tubular de vuelta al torrente sanguíneo, concentrando la orina y conservando el agua corporal.
Receptores V1a: El Regulador de la Presión Arterial
Los receptores V1a están ampliamente distribuidos, encontrándose en el músculo liso vascular, el hígado, el cerebro, las plaquetas y el miocardio. Su activación por la ADH desencadena la contracción del músculo liso vascular, lo que resulta en vasoconstricción y un aumento de la presión arterial. Este efecto es crucial en situaciones de hipovolemia (bajo volumen sanguíneo) o hipotensión, donde la ADH actúa como un potente presor para restaurar la homeostasis cardiovascular. La señalización de los receptores V1a implica la activación de la proteína Gq, lo que lleva a la liberación de calcio intracelular y la activación de la proteína quinasa C.
Receptores V1b (o V3): El Eje del Estrés
Aunque menos conocidos, los receptores V1b se expresan principalmente en la hipófisis anterior. Su activación por la ADH estimula la liberación de la hormona adrenocorticotrópica (ACTH), lo que subraya el papel de la vasopresina como un cotransmisor en la respuesta al estrés, potenciando la acción de la hormona liberadora de corticotropina (CRH) en el eje hipotálamo-hipófisis-suprarrenal (HHS).
Regulación del Equilibrio Hídrico y Osmolaridad: Una Sintonía Fina
La función primordial de la ADH es mantener la osmolaridad plasmática dentro de un rango extremadamente estrecho (aproximadamente 285-295 mOsm/kg). Cualquier desviación de este rango activa o inhibe la liberación de ADH. Un aumento de la osmolaridad (sangre más concentrada) no solo estimula la secreción de ADH, sino que también activa los centros de la sed en el hipotálamo, impulsándonos a beber agua. Este sistema dual garantiza que tanto la ingesta como la excreción de agua se ajusten con precisión a las necesidades del cuerpo.
Además de la osmolaridad, el volumen sanguíneo y la presión arterial también son potentes reguladores. Una disminución significativa del volumen sanguíneo (por ejemplo, por hemorragia o deshidratación severa) o una caída de la presión arterial, detectada por barorreceptores en las aurículas cardíacas y el arco aórtico, puede anular la influencia de la osmolaridad y provocar una liberación masiva de ADH, priorizando la conservación del volumen y la presión sobre la dilución de la sangre.
Antagonistas y Factores que Modulan la ADH
Existen diversas sustancias y condiciones que pueden influir en la secreción o acción de la ADH:
- Alcohol: Es un potente inhibidor de la liberación de ADH, lo que explica el aumento de la diuresis y la deshidratación asociada con el consumo de bebidas alcohólicas.
- Cafeína: Si bien su efecto diurético es más suave y complejo, dosis elevadas de cafeína pueden tener un efecto antagonista indirecto sobre la ADH o directamente sobre la función renal.
- Fármacos (Vaptanos): Existen antagonistas del receptor V2, conocidos como vaptanos (ej., Tolvaptán), que se utilizan clínicamente para tratar la hiponatremia (niveles bajos de sodio) en el síndrome de secreción inadecuada de ADH (SIADH), al bloquear la reabsorción de agua en los riñones.
- Estrés: Como se mencionó, el estrés físico o psicológico puede estimular la liberación de ADH a través de su interacción con el eje HHS.
- Ejercicio Intenso: Puede aumentar la liberación de ADH debido a la sudoración y la potencial deshidratación, así como por los cambios en el volumen sanguíneo.
Biohacking Metabólico
Para optimizar la función de la ADH y mantener una hidratación celular óptima, considera la ingesta de electrolitos junto con tu agua, especialmente durante el ayuno prolongado o la cetosis. Un equilibrio adecuado de sodio, potasio y magnesio es crucial para la sensibilidad de los osmorreceptores y la eficacia de la ADH, previniendo tanto la deshidratación como la sobrehidratación dilucional.
ADH en Contextos Metabólicos: Cetosis y Ayuno
Para aquellos inmersos en el mundo del Glosario Ketocis, la comprensión de la ADH es particularmente relevante. Tanto la dieta cetogénica como el ayuno intermitente pueden alterar el equilibrio hídrico y electrolítico, influyendo en la secreción y acción de la vasopresina.
Dieta Cetogénica
Al iniciar una dieta cetogénica, la reducción drástica de carbohidratos conduce a una menor retención de agua, ya que cada gramo de glucógeno almacenado en el cuerpo retiene aproximadamente 3-4 gramos de agua. La depleción de glucógeno resulta en una diuresis inicial, que puede llevar a una pérdida significativa de líquidos y electrolitos. En esta fase, el cuerpo puede experimentar un aumento compensatorio en la liberación de ADH para intentar conservar agua. Sin embargo, si la ingesta de electrolitos no es adecuada, la deshidratación y el desequilibrio electrolítico pueden persistir, afectando la sensación de bienestar y el rendimiento.
Ayuno Intermitente y Prolongado
Durante el ayuno, el cuerpo también experimenta cambios en el metabolismo del agua. Aunque inicialmente puede haber una diuresis similar a la de la cetosis, el cuerpo se adapta. La ingesta de líquidos sin electrolitos durante el ayuno puede llevar a una hiponatremia dilucional si la ADH está funcionando correctamente para retener agua, pero el sodio se pierde. Por otro lado, la deshidratación puede aumentar la ADH, lo que, si se combina con una ingesta insuficiente de sodio, puede agravar el riesgo de desequilibrios. La clave es una hidratación inteligente que incluya electrolitos adecuados para apoyar la función renal y la respuesta de la ADH.
Rol en la Presión Arterial y el Estrés: Más Allá del Agua
Si bien su papel en la regulación hídrica es prominente, la ADH es también un actor significativo en la homeostasis cardiovascular. A través de sus receptores V1a en el músculo liso vascular, la vasopresina puede inducir una potente vasoconstricción, elevando la resistencia vascular periférica y, por ende, la presión arterial. Este mecanismo es vital en situaciones de choque hipovolémico, donde la ADH es una de las hormonas clave que el cuerpo moviliza para mantener la perfusión de órganos vitales.
Además, la ADH no es ajena al complejo sistema de respuesta al estrés. En sinergia con la CRH, la vasopresina modula la liberación de ACTH desde la hipófisis anterior, amplificando la respuesta del eje HHS y la producción de cortisol. Esto sugiere que la ADH no solo gestiona el equilibrio físico del agua, sino que también participa en la adaptación fisiológica a desafíos estresantes, integrando respuestas hídricas y endocrinas.
Patologías Relacionadas: Cuando el Sistema Falla
Las alteraciones en la producción o acción de la ADH pueden llevar a condiciones clínicas significativas:
- Diabetes Insípida: Caracterizada por la excreción de grandes volúmenes de orina diluida, sed intensa y deshidratación. Puede ser central (deficiencia en la producción/liberación de ADH) o nefrogénica (los riñones no responden a la ADH).
- Síndrome de Secreción Inadecuada de ADH (SIADH): Se produce una liberación excesiva de ADH, lo que lleva a una retención de agua y una dilución de los electrolitos en la sangre (hiponatremia dilucional), con síntomas que van desde náuseas y confusión hasta convulsiones y coma.
Alerta Metabólica
La deshidratación crónica, aunque sutil, puede tener un impacto profundo en la salud metabólica y la función cognitiva. Confundir la sed con el hambre es un error común. La ingesta insuficiente de agua y electrolitos puede no solo afectar la función de la ADH, sino también ralentizar el metabolismo, deteriorar la concentración y exacerbar la fatiga, especialmente en dietas bajas en carbohidratos donde la pérdida de líquidos es mayor.
Estrategias de Optimización y Estilo de Vida
Mantener una función óptima de la ADH es fundamental para la salud general. Aquí algunas estrategias:
- Hidratación Consciente: Beber agua de manera regular a lo largo del día, ajustando la ingesta a las necesidades individuales, el nivel de actividad y el clima. No esperar a sentir sed extrema.
- Equilibrio Electrolítico: Asegurar una ingesta adecuada de sodio, potasio y magnesio, especialmente en dietas bajas en carbohidratos o durante el ejercicio intenso. Los caldos de huesos, las sales minerales y los alimentos ricos en electrolitos son excelentes opciones.
- Evitar el Exceso de Alcohol y Cafeína: Consumir con moderación para minimizar su efecto diurético y la inhibición de la ADH.
- Gestión del Estrés: Prácticas como la meditación, el yoga o la respiración consciente pueden ayudar a modular la respuesta al estrés y, consecuentemente, la liberación de ADH.
- Sueño de Calidad: La privación del sueño puede alterar los ritmos circadianos y afectar la regulación hormonal, incluida la ADH. Priorizar un sueño reparador es crucial.
Conclusión: Un Héroe Silencioso de la Homeostasis
La hormona antidiurética o vasopresina es, sin lugar a dudas, un pilar fundamental de la fisiología humana. Su papel como maestro del equilibrio hídrico y regulador de la presión arterial la convierte en una de las moléculas más vitales para la supervivencia. Desde la intrincada maquinaria de su síntesis y liberación hasta la diversidad de sus receptores y sus efectos sistémicos, la ADH es un ejemplo brillante de la sofisticación biológica.
Para aquellos que buscan la excelencia metabólica y la longevidad, comprender y apoyar la función de la ADH a través de una hidratación inteligente, un equilibrio electrolítico adecuado y un estilo de vida consciente, es un paso esencial. Al honrar la sabiduría de nuestro cuerpo y sus complejos mecanismos de regulación, podemos desbloquear un potencial de salud y vitalidad que a menudo pasa desapercibido.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.