Fibrinógeno: Guía Definitiva de Coagulación y Salud Metabólica
Resumen Clínico Rápido
🔬 Clasificación
Glicoproteína plasmática
⚙️ Función principal
Coagulación sanguínea
📋 Impacto metabólico
Marcador inflamatorio y de riesgo cardiovascular
El Fibrinógeno: Pilar Fundamental de la Coagulación y Marcador Metabólico Clave
En el vasto y complejo universo de la fisiología humana, existen moléculas cuya presencia es tan intrínseca a la vida que su ausencia o disfunción puede tener consecuencias catastróficas. El fibrinógeno es, sin duda, una de estas. Más allá de ser una simple proteína en nuestro torrente sanguíneo, es el andamio molecular sobre el cual se construye el proceso vital de la hemostasia, la capacidad del cuerpo para detener una hemorragia. Pero su importancia trasciende la mera coagulación; se ha revelado como un biomarcador crucial en la evaluación de la inflamación sistémica y el riesgo de enfermedades cardiovasculares y metabólicas, campos de estudio de particular relevancia para la comunidad Ketocis.
Como Investigador Médico PhD y Copywriter Clínico, mi objetivo es desentrañar la ciencia detrás del fibrinógeno, ofreciendo una perspectiva exhaustiva y accesible. Desde su síntesis en el hígado hasta su transformación en fibrina, exploraremos cómo esta glicoproteína no solo nos protege de la exanguinación, sino que también actúa como un espejo de nuestra salud interna, influenciada por factores como la dieta cetogénica y el ayuno intermitente. Prepárese para una inmersión profunda en la biología de una de las proteínas más fascinantes y esenciales del cuerpo humano.
Resumen Clínico
- El fibrinógeno es una glicoproteína plasmática sintetizada en el hígado, fundamental para la formación de coágulos sanguíneos.
- Actúa como un reactante de fase aguda, elevándose en respuesta a la inflamación, infección o daño tisular.
- Niveles elevados de fibrinógeno se asocian con un mayor riesgo de enfermedades cardiovasculares, trombosis y complicaciones metabólicas.
¿Qué es el Fibrinógeno? La Molécula Maestra de la Coagulación
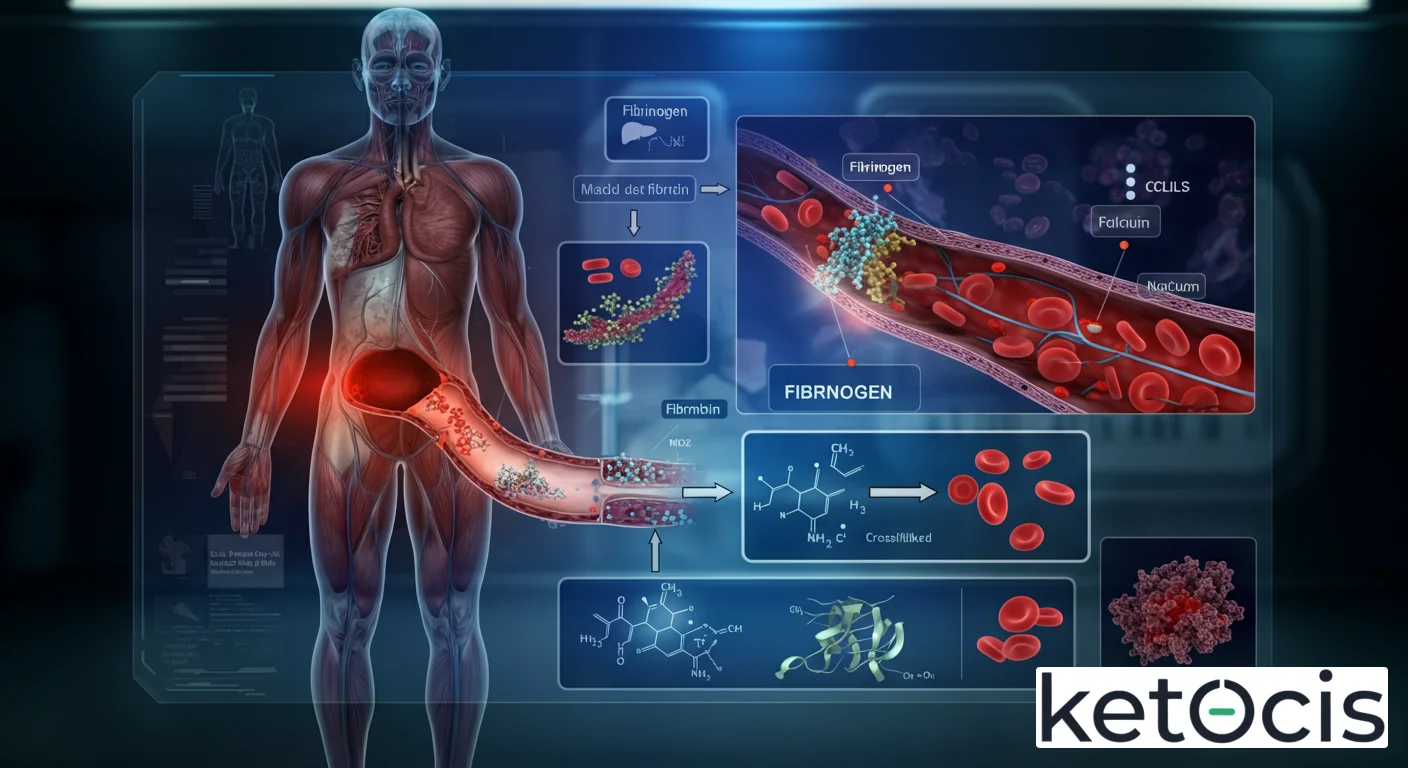
El fibrinógeno, también conocido como factor I de la coagulación, es una glicoproteína soluble de alto peso molecular que circula en el plasma sanguíneo. Su síntesis ocurre principalmente en los hepatocitos del hígado, desde donde es liberado a la circulación en concentraciones que, en individuos sanos, oscilan generalmente entre 200 y 400 mg/dL. Estructuralmente, el fibrinógeno es un dímero compuesto por tres pares de cadenas polipeptídicas (Aα, Bβ y γ) unidas por puentes disulfuro, lo que le confiere una forma alargada y simétrica.
Esta compleja estructura es clave para su función. A diferencia de otras proteínas de la coagulación, el fibrinógeno es la única que se encuentra en una concentración tan elevada en el plasma, lo que subraya su rol central en la hemostasia. No solo es un precursor del coágulo de fibrina, sino que también participa en la interacción con plaquetas y otras células, contribuyendo a la estabilidad del trombo. Su naturaleza como reactante de fase aguda significa que sus niveles pueden aumentar drásticamente en respuesta a una variedad de estímulos inflamatorios, lo que lo convierte en un indicador valioso de la salud sistémica.
El fibrinógeno alto siempre es malo y debe bajarse agresivamente con fármacos.
Si bien niveles elevados de fibrinógeno se asocian con mayor riesgo cardiovascular, también es un reactante de fase aguda esencial. Su elevación puede ser una respuesta protectora a una inflamación subyacente. La estrategia debe centrarse en abordar la causa raíz de la inflamación, no solo en suprimir el síntoma. Una reducción drástica sin entender la etiología puede comprometer la hemostasia.
El Intrincado Proceso de la Hemostasia y el Rol Central del Fibrinógeno
La hemostasia es un proceso fisiológico finamente orquestado que previene la pérdida de sangre tras una lesión vascular, manteniéndola fluida dentro de los vasos y deteniendo el sangrado. Este proceso se divide clásicamente en tres fases principales: hemostasia primaria, hemostasia secundaria y fibrinólisis. El fibrinógeno juega un papel insustituible en la hemostasia secundaria.
Hemostasia Primaria y el Anclaje Plaquetario
Tras una lesión, la primera respuesta es la vasoconstricción y la formación del tapón plaquetario. Las plaquetas se adhieren al colágeno expuesto del vaso dañado y se activan, liberando gránulos que atraen y activan más plaquetas. Aunque el fibrinógeno no participa directamente en la adhesión inicial, es crucial para la agregación plaquetaria, uniéndose a los receptores GPIIb/IIIa activados en la superficie de las plaquetas, formando puentes entre ellas y consolidando el tapón.
Hemostasia Secundaria: La Conversión a Fibrina
Aquí es donde el fibrinógeno se convierte en la estrella del espectáculo. La hemostasia secundaria implica la activación de la cascada de coagulación, una serie de reacciones enzimáticas complejas que culminan en la generación de trombina. La trombina es una enzima proteolítica clave que actúa sobre el fibrinógeno, escindiendo pequeños péptidos (fibrinopéptidos A y B) de sus cadenas Aα y Bβ. Esta escisión transforma el fibrinógeno soluble en monómeros de fibrina, que son insolubles y tienen una fuerte tendencia a autoensamblarse.
Los monómeros de fibrina polimerizan espontáneamente para formar una red de fibrina tridimensional, un gel blando y provisional. Para estabilizar este coágulo, el factor XIIIa (factor estabilizador de fibrina), activado también por la trombina, forma enlaces cruzados covalentes entre los monómeros de fibrina, creando una malla robusta y resistente al cizallamiento. Este coágulo de fibrina es el componente principal del trombo y es esencial para sellar la lesión vascular de manera efectiva.
Fibrinólisis: La Disolución Controlada del Coágulo
Una vez que la lesión ha sanado, el cuerpo debe disolver el coágulo para restaurar el flujo sanguíneo normal. Este proceso se llama fibrinólisis y está mediado principalmente por la plasmina, una enzima que degrada la fibrina. La regulación precisa entre la formación y la disolución del coágulo es crucial para prevenir tanto el sangrado excesivo como la trombosis patológica.
Fibrinógeno como Biomarcador: Inflamación, Riesgo Cardiovascular y Metabólico
Más allá de su rol estructural en la coagulación, el fibrinógeno ha ganado prominencia como un potente biomarcador de inflamación y un predictor independiente de riesgo cardiovascular y metabólico. Su naturaleza como reactante de fase aguda significa que sus niveles en plasma aumentan significativamente en respuesta a una variedad de estímulos proinflamatorios, como infecciones, traumas, cirugías, enfermedades autoinmunes y, crucialmente, la inflamación crónica de bajo grado.
La inflamación crónica, a menudo subclínica, es un motor clave en el desarrollo y progresión de la aterosclerosis. Niveles elevados de fibrinógeno contribuyen a este proceso de varias maneras: aumentan la viscosidad de la sangre, lo que puede dificultar el flujo sanguíneo y aumentar el esfuerzo cardíaco; promueven la agregación plaquetaria, favoreciendo la formación de trombos; y se incorporan directamente en las placas ateroscleróticas, contribuyendo a su crecimiento y vulnerabilidad. Un fibrinógeno alto puede indicar una mayor propensión a eventos trombóticos como infartos de miocardio y accidentes cerebrovasculares.
Además, existe una fuerte correlación entre el fibrinógeno elevado y el síndrome metabólico, la resistencia a la insulina, la obesidad y la diabetes tipo 2. Estos estados se caracterizan por una inflamación sistémica crónica que impulsa la producción de fibrinógeno. Por lo tanto, monitorear los niveles de fibrinógeno puede ofrecer una ventana a la carga inflamatoria total del cuerpo y al riesgo de desarrollar o exacerbar estas condiciones metabólicas. Los valores normales suelen estar entre 200-400 mg/dL, pero consistentemente por encima de 350-400 mg/dL, especialmente en ausencia de una infección aguda, es motivo de evaluación clínica.
Biohacking Metabólico
¿Sabías que la exposición regular a temperaturas frías controladas (como duchas frías o crioterapia) puede influir positivamente en la salud vascular? Al mejorar la termorregulación y reducir la inflamación sistémica, el frío puede contribuir a optimizar marcadores como el fibrinógeno, promoviendo una mejor función endotelial y reduciendo la viscosidad sanguínea. Es una forma de ‘entrenar’ tus vasos sanguíneos y tu sistema inmune.
Fibrinógeno en el Contexto de la Dieta Cetogénica y el Ayuno Intermitente
Para aquellos inmersos en el estilo de vida cetogénico y el ayuno intermitente, el fibrinógeno emerge como un biomarcador de interés particular. Ambas intervenciones dietéticas son conocidas por sus potentes efectos antiinflamatorios y su capacidad para mejorar la salud metabólica. La reducción de la inflamación sistémica es uno de los mecanismos clave por los cuales estas estrategias pueden impactar positivamente los niveles de fibrinógeno.
La dieta cetogénica, al reducir drásticamente la ingesta de carbohidratos, disminuye la glucosa en sangre y la producción de insulina, lo que a su vez puede atenuar las vías inflamatorias crónicas. Muchos estudios han demostrado que la cetosis nutricional puede reducir marcadores inflamatorios como la proteína C reactiva (PCR) y, por extensión, se espera que también module el fibrinógeno. Al optimizar la función mitocondrial y reducir el estrés oxidativo, la cetosis crea un ambiente menos propicio para la inflamación que impulsa la síntesis de fibrinógeno.
De manera similar, el ayuno intermitente induce procesos de autofagia y promueve la reparación celular, además de tener efectos antiinflamatorios significativos. La restricción calórica y los períodos de ayuno pueden mejorar la sensibilidad a la insulina, reducir el peso corporal y disminuir la carga inflamatoria general, todo lo cual contribuye a la normalización de los niveles de fibrinógeno. Es importante destacar que, si bien estos patrones dietéticos generalmente tienen un efecto beneficioso, las respuestas individuales pueden variar, y es crucial un seguimiento médico, especialmente si existen condiciones preexistentes.
Estrategias de Optimización y Modulación del Fibrinógeno
La gestión de los niveles de fibrinógeno, especialmente cuando están elevados, no se centra únicamente en la proteína en sí, sino en abordar las causas subyacentes de la inflamación y el riesgo cardiovascular. Aquí se presentan estrategias basadas en evidencia que pueden ayudar a modular el fibrinógeno:
-
Dieta Antiinflamatoria:
Adoptar un patrón alimentario rico en alimentos integrales, vegetales de hoja verde, frutas bajas en azúcar, grasas saludables (como las presentes en el aguacate, aceite de oliva virgen extra y pescados grasos ricos en omega-3) y proteínas de calidad. Minimizar los alimentos procesados, azúcares refinados y grasas trans es fundamental para reducir la inflamación crónica.
-
Ejercicio Físico Regular:
La actividad física moderada a intensa, de forma consistente, ha demostrado reducir el fibrinógeno y mejorar la función cardiovascular. Tanto el ejercicio aeróbico como el entrenamiento de fuerza contribuyen a este efecto al mejorar la salud endotelial, reducir la inflamación y optimizar el perfil lipídico.
-
Manejo del Estrés:
El estrés crónico activa el eje hipotálamo-hipófisis-suprarrenal (HPA), liberando hormonas como el cortisol que pueden promover la inflamación y la coagulación. Técnicas como la meditación, el yoga, la respiración profunda y el tiempo en la naturaleza son esenciales para mitigar el impacto del estrés en el fibrinógeno.
-
Optimización del Sueño:
Un sueño insuficiente o de mala calidad es un potente proinflamatorio. Establecer una higiene del sueño rigurosa, asegurando entre 7 y 9 horas de sueño reparador por noche, es crucial para la regulación hormonal y la reducción de la inflamación.
-
Suplementación Estratégica (Bajo Supervisión):
Algunos suplementos han sido estudiados por su potencial para influir en el fibrinógeno. Los ácidos grasos omega-3 (EPA y DHA) son bien conocidos por sus propiedades antiinflamatorias y antitrombóticas. La nattokinasa, una enzima fibrinolítica derivada de la soja fermentada (natto), ha mostrado en algunos estudios la capacidad de reducir el fibrinógeno y la agregación plaquetaria. La vitamina K2 y la vitamina D también juegan roles en la salud vascular y la regulación de la inflamación. Sin embargo, cualquier suplementación debe ser discutida y supervisada por un profesional de la salud, especialmente si se toman anticoagulantes.
-
Cesación del Tabaquismo:
Fumar es uno de los factores más potentes para elevar el fibrinógeno y aumentar exponencialmente el riesgo cardiovascular. Abandonar el hábito tabáquico es una de las intervenciones más efectivas para mejorar este biomarcador.
Alerta Clínica
Es crucial entender que un fibrinógeno elevado no siempre es un indicador de enfermedad crónica; también es un reactante de fase aguda. Una infección, un trauma o una cirugía reciente pueden elevarlo temporalmente como parte de la respuesta inmune y curativa. Por lo tanto, la interpretación de sus niveles debe hacerse siempre en el contexto clínico completo del paciente y no de forma aislada. La automedicación o la adopción de medidas drásticas sin un diagnóstico adecuado pueden ser peligrosas.
Conclusión: El Fibrinógeno como Barómetro de Salud Integral
El fibrinógeno es mucho más que una simple proteína de la coagulación; es un barómetro sensible de la salud integral del individuo. Su papel central en la hemostasia es innegable, protegiéndonos de las hemorragias mortales, pero su función como biomarcador de inflamación y riesgo cardiometabólico es igualmente crucial en la medicina moderna. Comprender sus mecanismos, los factores que lo modulan y las estrategias para optimizar sus niveles es fundamental para cualquier persona interesada en la longevidad y la salud preventiva, especialmente dentro de un marco de vida como el propuesto por Ketocis.
Al adoptar un enfoque holístico que integre una dieta antiinflamatoria, ejercicio regular, manejo del estrés y un sueño de calidad, podemos influir positivamente en nuestros niveles de fibrinógeno y, por ende, en nuestro riesgo de enfermedades cardiovasculares y metabólicas. Sin embargo, la clave reside en la monitorización y la consulta con profesionales de la salud, quienes pueden interpretar los resultados en el contexto adecuado y guiar las intervenciones más apropiadas. El fibrinógeno nos recuerda que la salud es un delicado equilibrio, y que la ciencia nos ofrece las herramientas para comprenderlo y optimizarlo.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.