Plaquetas: Guía Definitiva de Trombocitos y Coagulación
En el vasto y complejo universo de la biología humana, cada componente desempeña un rol insustituible. Entre los protagonistas más diminutos pero extraordinariamente poderosos de nuestro sistema circulatorio, encontramos a las plaquetas, también conocidas como trombocitos. Estas estructuras, a menudo subestimadas, son verdaderas guardianas de nuestra integridad vascular, orquestando una danza molecular que nos protege de la hemorragia y facilita la reparación tisular. Más allá de su conocida función en la coagulación, las plaquetas revelan una complejidad fisiológica que abarca desde la inmunidad hasta la inflamación y la regeneración.
Esta guía enciclopédica del Glosario Ketocis se adentrará en la esencia de las plaquetas, desglosando su origen, estructura, mecanismos de acción y su profundo impacto en la salud. Exploraremos su propósito evolutivo, la intrincada fisiología molecular que las rige y cómo su equilibrio es fundamental para prevenir tanto sangrados excesivos como la formación de coágulos patológicos. Además, analizaremos su relevancia en contextos metabólicos específicos, como la cetosis y el ayuno, y desmitificaremos algunas concepciones erróneas. Prepárese para un viaje fascinante al microcosmos de la hemostasia, donde la supervivencia se teje con hilos de fibrinógeno y la acción coordinada de millones de estas diminutas centinelas.
Resumen Clínico
- Las plaquetas, o trombocitos, son fragmentos celulares anucleados derivados de megacariocitos en la médula ósea, esenciales para la hemostasia.
- Su función principal es la formación del tapón plaquetario, el primer paso en la detención de una hemorragia, mediante adhesión, activación y agregación.
- Participan activamente en la coagulación sanguínea, la reparación de tejidos, la respuesta inflamatoria y la modulación inmune, demostrando un rol multifacético más allá de la hemostasia.
El Propósito Evolutivo de las Plaquetas: Guardianes de la Integridad Vascular
Desde las primeras formas de vida multicelular, la necesidad de mantener la integridad de los sistemas de transporte interno ha sido una fuerza impulsora de la evolución. En los vertebrados, con sistemas circulatorios cerrados y de alta presión, la capacidad de sellar rápidamente cualquier brecha en los vasos sanguíneos se convirtió en una ventaja adaptativa crítica. Aquí es donde las plaquetas, o trombocitos, encuentran su origen y razón de ser evolutiva.
El desarrollo de las plaquetas, y del sistema hemostático en su conjunto, es un testimonio de la presión selectiva para prevenir la exanguinación. Un simple corte o un trauma interno podría ser fatal sin un mecanismo eficiente para detener el sangrado. Las plaquetas evolucionaron como los “primeros respondedores” a la lesión vascular. Su naturaleza anucleada, su forma discoide y su capacidad de activarse rápidamente ante señales de daño tisular las hacen ideales para esta función. Son, en esencia, dispositivos de emergencia biológicos, precargados con gránulos que contienen factores procoagulantes, agentes vasoactivos y factores de crecimiento, listos para ser liberados en milisegundos.
Esta respuesta rápida y localizada, conocida como hemostasia primaria, fue un hito evolutivo. Permitió a los organismos reparar daños menores sin comprometer la función circulatoria general. Con el tiempo, este sistema se complejizó, integrándose con la cascada de coagulación plasmática para formar un coágulo de fibrina más robusto y duradero. La coevolución de las plaquetas con el endotelio vascular y las proteínas plasmáticas de la coagulación creó un sistema finamente sintonizado que equilibra la necesidad de detener el sangrado con el riesgo de una coagulación excesiva (trombosis), un equilibrio vital para la supervivencia.
Fisiología Molecular de las Plaquetas: Un Microcosmos de Acción
La aparente simplicidad de las plaquetas como meros fragmentos celulares esconde una maquinaria molecular de asombrosa complejidad y eficiencia. Entender su fisiología es clave para apreciar su papel en la salud y la enfermedad.
Origen y Estructura: Los Gigantes que Producen Fragmentos
Las plaquetas no son células completas en el sentido tradicional, ya que carecen de núcleo. Son fragmentos citoplasmáticos derivados de unas células gigantes de la médula ósea llamadas megacariocitos. Un solo megacariocito puede producir miles de plaquetas a través de un proceso fascinante conocido como fragmentación citoplasmática. Durante este proceso, el megacariocito extiende seudópodos largos y ramificados que penetran los sinusoides de la médula ósea, liberando vesículas llenas de citoplasma que se convierten en plaquetas circulantes.
Una plaqueta típica tiene una forma discoide biconvexa en reposo, con un diámetro de aproximadamente 2-4 micrómetros. Su estructura interna es altamente organizada, conteniendo:
- Membrana Plasmática: Rica en glicoproteínas de superficie (receptores) que son cruciales para la adhesión y activación plaquetaria, como la GP Ib-IX-V para la unión al factor de von Willebrand y la GP IIb/IIIa para la agregación.
- Sistema Canalicular Abierto (SCA): Una red de túbulos que se conecta con la superficie y permite la liberación rápida de contenidos granulares.
- Sistema Tubular Denso (STD): Un retículo endoplasmático liso modificado que almacena calcio y sintetiza tromboxano A2 (TxA2).
- Gránulos: Son de dos tipos principales:
- Gránulos Alfa (α-gránulos): Los más abundantes, contienen proteínas como el factor de von Willebrand, fibrinógeno, factor V, factor XIII, P-selectina, factor de crecimiento derivado de plaquetas (PDGF) y factor de crecimiento endotelial vascular (VEGF), importantes para la coagulación y la reparación tisular.
- Gránulos Densos (δ-gránulos): Contienen moléculas de bajo peso molecular como ADP, ATP, serotonina y calcio, que son potentes activadores plaquetarios y vasoconstrictores.
- Mitocondrias: Aunque anucleadas, las plaquetas son metabólicamente activas y requieren energía para sus funciones.
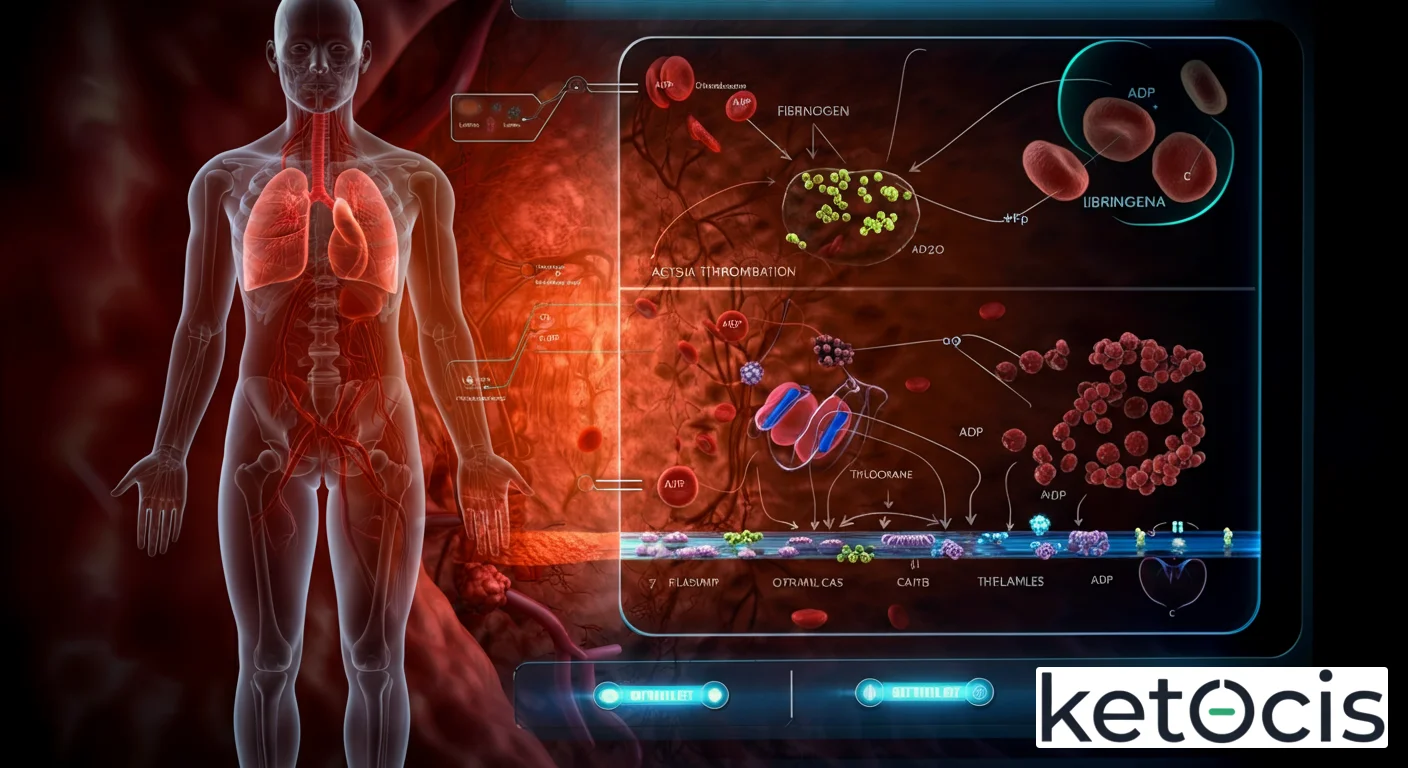
Activación y Agregación: La Danza de la Hemostasia
La función principal de las plaquetas se manifiesta en su capacidad para responder a la lesión vascular mediante un proceso coordinado de adhesión, activación y agregación:
- Adhesión: Cuando un vaso sanguíneo se lesiona, el endotelio subyacente se expone, revelando proteínas de la matriz extracelular como el colágeno y el factor de von Willebrand (FvW). Las plaquetas circulantes se adhieren a estas superficies expuestas. La glicoproteína Ib-IX-V (GP Ib-IX-V) en la superficie plaquetaria se une al FvW, que a su vez está anclado al colágeno. Esta unión inicial es crucial, especialmente en condiciones de alto flujo sanguíneo.
- Activación: La adhesión al colágeno y la unión al FvW desencadenan una serie de señales intracelulares que activan la plaqueta. Esta activación lleva a un cambio de forma (de disco a esférica con seudópodos), la liberación de los contenidos de los gránulos (ADP, serotonina, TxA2) y la exposición de nuevos receptores en la superficie, como la glicoproteína IIb/IIIa (GP IIb/IIIa). El ADP y el TxA2 liberados son potentes agonistas que amplifican la activación de otras plaquetas cercanas, creando un ciclo de retroalimentación positiva.
- Agregación: La GP IIb/IIIa activada es el receptor clave para la agregación. Se une al fibrinógeno, una proteína plasmática soluble, que actúa como un puente entre dos plaquetas activadas. Múltiples plaquetas se unen a través de estos puentes de fibrinógeno, formando el tapón plaquetario inicial. Este tapón es inestable al principio, pero su consolidación es fundamental para la hemostasia primaria.
Interacción con la Cascada de Coagulación
El tapón plaquetario es solo el primer paso. Para formar un coágulo estable y duradero, las plaquetas activadas proporcionan una superficie fosfolipídica (factor plaquetario 3) que acelera drásticamente las reacciones de la cascada de coagulación. Estas reacciones culminan en la formación de trombina, una enzima que convierte el fibrinógeno soluble en fibrina insoluble. La fibrina polimeriza y forma una malla tridimensional que atrapa más plaquetas y glóbulos rojos, estabilizando el tapón plaquetario y formando un coágulo de fibrina robusto. Sin las plaquetas, la cascada de coagulación sería extremadamente lenta e ineficaz para detener el sangrado.
Regulación y Vida Media: Un Ciclo Dinámico
La producción y el recambio de plaquetas son procesos finamente regulados para mantener un número constante en la circulación. La trombopoyetina (TPO), una hormona producida principalmente en el hígado y los riñones, es el principal regulador de la producción de plaquetas. La TPO estimula el crecimiento y la maduración de los megacariocitos en la médula ósea, así como la liberación de plaquetas.
Una vez liberadas, las plaquetas tienen una vida media relativamente corta, de aproximadamente 7 a 10 días, antes de ser eliminadas de la circulación, principalmente por macrófagos en el bazo y el hígado. Este ciclo dinámico asegura una población constante de plaquetas jóvenes y funcionales, listas para responder a cualquier lesión.
Rol en la Salud y la Enfermedad: Más Allá del Coágulo
El equilibrio en el número y la función de las plaquetas es crucial para la salud. Las desviaciones pueden llevar a trastornos graves:
- Trombocitopenia: Un recuento bajo de plaquetas. Puede ser causada por una producción reducida (insuficiencia de médula ósea, quimioterapia), un aumento de la destrucción (púrpura trombocitopénica inmune – PTI, hiperesplenismo) o un secuestro excesivo (esplenomegalia). Los síntomas incluyen moretones fáciles, petequias, sangrado de encías y nariz, y en casos graves, hemorragias internas.
- Trombocitosis: Un recuento alto de plaquetas. Puede ser primaria (esencial, debido a un trastorno mieloproliferativo) o secundaria (reactiva, en respuesta a inflamación, infección, cirugía, deficiencia de hierro). Aunque un recuento alto podría sugerir mayor protección contra el sangrado, paradójicamente, la trombocitosis esencial puede aumentar el riesgo de trombosis (formación de coágulos) y, en algunos casos, de sangrado debido a disfunción plaquetaria.
- Disfunción Plaquetaria: Las plaquetas pueden ser normales en número pero defectuosas en función. Esto puede ser hereditario (ej. enfermedad de Glanzmann, síndrome de Bernard-Soulier) o adquirido (ej. por medicamentos como la aspirina o AINEs, enfermedades renales o hepáticas).
Biohacking: Optimización Plaquetaria
¿Sabías que la salud de tus plaquetas puede ser influenciada por tu estilo de vida y nutrición? El consumo adecuado de ácidos grasos omega-3 (EPA y DHA), presentes en pescados grasos como el salmón o suplementos de alta calidad, puede modular la función plaquetaria, reduciendo la agregación excesiva y promoviendo un perfil antiinflamatorio. Además, la vitamina K2, esencial para la activación de proteínas que regulan la coagulación, y la hidratación óptima son factores clave. Una dieta rica en antioxidantes y la gestión del estrés crónico también contribuyen a la salud vascular general, creando un entorno propicio para que tus plaquetas funcionen de manera óptima sin ser hiperreactivas.
Rol en el Contexto Ketocis y Ayuno: Consideraciones Metabólicas
El impacto de las dietas cetogénicas y el ayuno intermitente en la fisiología plaquetaria es un área de investigación en crecimiento, con implicaciones fascinantes para la salud metabólica y cardiovascular.
Inflamación y Estrés Oxidativo
Tanto la dieta cetogénica como el ayuno pueden inducir cambios significativos en el metabolismo y reducir marcadores de inflamación sistémica y estrés oxidativo. Las plaquetas son actores clave en la respuesta inflamatoria; una reducción en la inflamación crónica puede teóricamente llevar a una menor activación plaquetaria de base, disminuyendo el riesgo de eventos trombóticos en individuos susceptibles. La producción de cuerpos cetónicos, en particular el beta-hidroxibutirato (BHB), ha demostrado tener efectos antiinflamatorios directos que podrían influir positivamente en la reactividad plaquetaria.
Función Endotelial
La salud del endotelio vascular es intrínsecamente ligada a la función plaquetaria. Un endotelio sano produce óxido nítrico y prostaciclina, potentes inhibidores de la activación y agregación plaquetaria. Las mejoras en la función endotelial observadas en dietas cetogénicas bien formuladas y durante el ayuno (ej. reducción de la resistencia a la insulina, mejora del perfil lipídico) podrían contribuir a un entorno vascular menos pro-trombótico y más favorable para la función plaquetaria equilibrada.
Consideraciones Nutricionales
Para aquellos que practican una dieta cetogénica, la ingesta de ciertos nutrientes es crucial para la salud plaquetaria:
- Magnesio: Un mineral esencial que actúa como un antiagregante plaquetario natural y es vital para la función vascular.
- Vitamina E: Un potente antioxidante que puede inhibir la agregación plaquetaria inducida por ADP y colágeno.
- Omega-3: Como se mencionó en la caja de biohacking, los ácidos grasos omega-3 tienen efectos antitrombóticos y antiinflamatorios.
- Hidratación: Fundamental para mantener la viscosidad sanguínea óptima y la función plaquetaria. La deshidratación puede aumentar la concentración sanguínea y el riesgo de agregación.
Es importante señalar que, si bien la evidencia sugiere beneficios potenciales, la investigación en esta área es continua. Individuos con trastornos de la coagulación preexistentes o que toman medicamentos anticoagulantes deben consultar a su médico antes de iniciar cambios dietéticos drásticos.
Alerta Médica
Existe el mito popular de que ciertos alimentos o suplementos pueden actuar como ‘diluyentes de la sangre’ de forma segura y sin supervisión médica. Si bien algunos compuestos naturales pueden influir en la función plaquetaria o la coagulación, la automedicación o la alteración de tratamientos prescritos (especialmente anticoagulantes) basándose en esta creencia puede ser extremadamente peligroso. La interacción entre suplementos, dieta y medicamentos puede llevar a un riesgo incrementado de hemorragia grave o, por el contrario, a la formación de coágulos indeseados. Siempre consulta a un profesional de la salud antes de hacer cambios significativos en tu dieta o régimen de suplementos, especialmente si tienes condiciones médicas preexistentes o estás bajo medicación.
Mitos y Realidades: Desentrañando la Verdad de las Plaquetas
Mito Popular Falso: “Las plaquetas solo sirven para detener hemorragias y no tienen otros roles importantes en el cuerpo.”
Explicación Científica: Esta es una simplificación extrema de la verdad. Si bien la hemostasia es su función más reconocida y vital, la investigación moderna ha revelado que las plaquetas son células multifuncionales con roles complejos y diversos. Participan activamente en la respuesta inmunitaria, liberando quimiocinas y citocinas que reclutan células inmunes al sitio de la infección o inflamación. También juegan un papel crucial en la reparación y regeneración de tejidos, liberando factores de crecimiento como el PDGF y el VEGF que estimulan la proliferación celular y la formación de nuevos vasos sanguíneos (angiogénesis). Su interacción con el sistema inmune y su capacidad para modular la inflamación las posicionan como actores clave en una variedad de procesos fisiológicos y patológicos, incluyendo la aterosclerosis, la metástasis tumoral y las enfermedades autoinmunes.
Conclusión: Las Plaquetas, Orquestadoras Silenciosas de la Salud
Las plaquetas, o trombocitos, son mucho más que simples “parches” para las fugas sanguíneas. Son fragmentos celulares anucleados, pero dotados de una sofisticada maquinaria molecular que las convierte en orquestadoras silenciosas de la hemostasia, la reparación tisular y la modulación inmunoinflamatoria. Su capacidad para adherirse, activarse y agregarse en cuestión de segundos ante una lesión vascular es un testimonio de la eficiencia evolutiva, salvaguardando nuestra vida de hemorragias potencialmente fatales.
Desde su origen en los megacariocitos de la médula ósea hasta su participación en la compleja cascada de coagulación, cada aspecto de su fisiología subraya su importancia. Mantener un equilibrio plaquetario adecuado, ni demasiado alto ni demasiado bajo, es fundamental para la salud. Factores como la dieta, el estilo de vida y el contexto metabólico, como el ayuno y la cetosis, pueden influir en su función, ofreciendo vías para optimizar su rendimiento y contribuir a una mayor resiliencia vascular. Entender a estas diminutas pero poderosas centinelas es un paso esencial para comprender la intrincada red de procesos que sustentan la vida en nuestro organismo.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.