Células Beta Pancreáticas: La Clave de tu Salud Metabólica
Resumen Clínico Rápido
🔬 Clasificación
Célula endocrina del páncreas
⚙️ Función Principal
Síntesis y secreción de insulina
📋 Impacto en Salud
Regulación de glucosa, prevención de diabetes
¿Qué son las Células Beta Pancreáticas? La Orquesta Maestra de tu Metabolismo Glucémico
En el intrincado universo de la fisiología humana, existen estructuras microscópicas que ejercen un control macroscópico sobre nuestra salud y bienestar. Entre ellas, las células beta pancreáticas emergen como verdaderas guardianas del equilibrio energético, piezas insustituibles en la orquesta que dirige el metabolismo de la glucosa. Como investigador médico con una profunda especialización en endocrinología y metabolismo, mi objetivo es desvelar la complejidad y la fascinación de estas células, su papel fundamental en la homeostasis glucémica y su interacción crítica con estados metabólicos como la cetosis y el ayuno.
Ubicadas estratégicamente dentro del páncreas, estas células no son meros componentes de un órgano; son sensores y secretoras de precisión, diseñadas para responder con una exquisitez sin parangón a las fluctuaciones en los niveles de glucosa en sangre. Su función principal, la síntesis y liberación de insulina, una hormona peptídica anabólica, es vital para la supervivencia y para mantener la energía celular en cada tejido de nuestro cuerpo. Una comprensión profunda de las células beta no solo arroja luz sobre la patogénesis de enfermedades crónicas como la diabetes, sino que también ofrece vías para optimizar la salud metabólica a través de intervenciones nutricionales y de estilo de vida.
Resumen Clínico
-
Punto clave 1: Las células beta, ubicadas en los islotes de Langerhans del páncreas, son los únicos productores de insulina, la hormona clave para la reducción de la glucosa sanguínea.
-
Punto clave 2: Actúan como sensores de glucosa de alta precisión, ajustando la secreción de insulina en respuesta a las necesidades energéticas del cuerpo.
-
Punto clave 3: Su disfunción o destrucción es la causa subyacente de la diabetes tipo 2 (resistencia a la insulina y agotamiento) y tipo 1 (autoinmunidad).
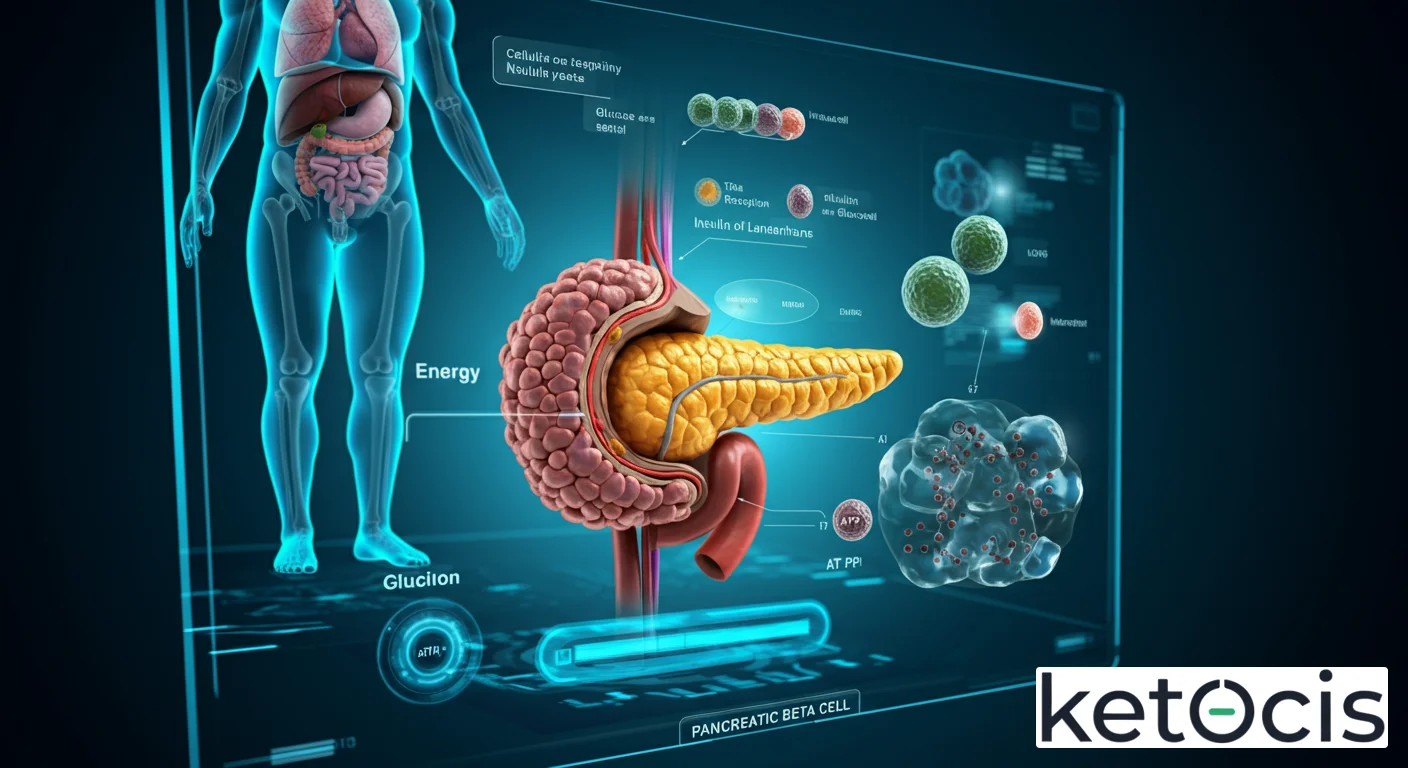
Anatomía y Ubicación: El Santuario de los Islotes de Langerhans
El páncreas, un órgano glandular con funciones exocrinas y endocrinas, alberga en su seno a los célebres islotes de Langerhans. Estas micro-órganos endocrinos, dispersos por todo el tejido pancreático, son verdaderas factorías hormonales. Aunque representan solo el 1-2% de la masa pancreática total, su impacto metabólico es desproporcionadamente inmenso. Dentro de cada islote, las células beta constituyen la población celular más abundante, representando aproximadamente el 60-80% del total. Están estratégicamente situadas en el centro de cada islote, rodeadas por otras células endocrinas como las células alfa (productoras de glucagón), delta (somatostatina) y PP (polipéptido pancreático).
Esta disposición arquitectónica no es aleatoria; facilita una comunicación paracrina esencial para la regulación hormonal. Por ejemplo, la insulina de las células beta puede modular la secreción de glucagón de las células alfa adyacentes, creando un delicado equilibrio que previene tanto la hipoglucemia como la hiperglucemia. La rica vascularización de los islotes asegura que las hormonas secretadas, especialmente la insulina, accedan rápidamente a la circulación sistémica, permitiendo una respuesta metabólica veloz y eficiente.
Comer mucho azúcar 'quema' o 'agota' directamente las células beta.
La disfunción de las células beta en la diabetes tipo 2 es un proceso multifactorial que involucra resistencia a la insulina, inflamación crónica, estrés oxidativo, lipotoxicidad y glucotoxicidad prolongada, no un simple 'agotamiento'. La resistencia a la insulina es la causa principal de su sobreesfuerzo inicial.
Fisiología Molecular de la Secreción de Insulina: Una Danza Bioquímica Precisa
La capacidad de las células beta para detectar la glucosa y responder con la secreción de insulina es un prodigio de la fisiología molecular. Este proceso, conocido como secreción de insulina estimulada por glucosa (GSIS, por sus siglas en inglés), sigue una secuencia de eventos finamente coordinada:
-
Captación de Glucosa: Las células beta expresan el transportador de glucosa 2 (GLUT2), un transportador de baja afinidad pero alta capacidad, que permite que la glucosa ingrese a la célula a una tasa proporcional a su concentración extracelular.
-
Fosforilación de Glucosa: Una vez dentro, la glucosa es rápidamente fosforilada a glucosa-6-fosfato por la enzima glucocinasa. Esta enzima actúa como el verdadero ‘sensor de glucosa’ de la célula beta, ya que su actividad es el paso limitante de la velocidad en la glucólisis y es directamente proporcional a los niveles de glucosa.
-
Generación de ATP: La glucosa-6-fosfato entra en la vía glucolítica y el ciclo de Krebs, generando ATP (adenosín trifosfato), la moneda energética de la célula. Un aumento en la glucosa se traduce en un aumento en la relación ATP/ADP dentro de la célula beta.
-
Cierre de Canales de KATP: El aumento de ATP cierra los canales de potasio sensibles a ATP (KATP) en la membrana plasmática. Estos canales, normalmente abiertos en reposo, permiten la salida de potasio, manteniendo el potencial de membrana negativo.
-
Despolarización de la Membrana: El cierre de los canales KATP provoca una acumulación de iones potasio dentro de la célula, lo que lleva a la despolarización de la membrana plasmática, es decir, el potencial de membrana se vuelve menos negativo.
-
Apertura de Canales de Calcio: La despolarización activa los canales de calcio dependientes de voltaje (VDCC), permitiendo una afluencia masiva de iones calcio (Ca2+) al citoplasma.
-
Exocitosis de Insulina: El aumento del calcio intracelular es la señal final que desencadena la fusión de los gránulos de insulina (que contienen insulina preformada) con la membrana plasmática, liberando la insulina al torrente sanguíneo mediante exocitosis.
Este proceso ocurre en dos fases: una primera fase rápida de liberación de insulina preformada y una segunda fase sostenida de síntesis y secreción continua. La integridad de ambas fases es crucial para una respuesta glucémica saludable.
Función Sana: El Guardián de la Homeostasis Glucémica
La función primordial de las células beta es mantener la homeostasis de la glucosa, es decir, un nivel de azúcar en sangre estable y saludable. Cuando comemos, especialmente carbohidratos, los niveles de glucosa en sangre aumentan. Las células beta detectan este incremento y liberan insulina. La insulina actúa como una llave que abre las puertas de las células en tejidos como el músculo, el hígado y el tejido adiposo, permitiendo que la glucosa entre y sea utilizada como energía o almacenada. Específicamente:
-
En el músculo: Aumenta la captación de glucosa para energía y la síntesis de glucógeno.
-
En el hígado: Inhibe la producción de glucosa (glucogenólisis y gluconeogénesis) y promueve la síntesis de glucógeno y lípidos.
-
En el tejido adiposo: Promueve la captación de glucosa para la síntesis de triglicéridos y reduce la lipólisis.
Sin la acción reguladora de la insulina, la glucosa permanecería en el torrente sanguíneo en niveles tóxicos, llevando a la hiperglucemia crónica característica de la diabetes.
Rol en Cetosis y Ayuno: Adaptación y Eficiencia Metabólica
En estados de baja disponibilidad de glucosa, como durante la cetosis nutricional o el ayuno prolongado, el papel de las células beta se adapta de manera fascinante. A medida que la ingesta de carbohidratos disminuye drásticamente, los niveles de glucosa en sangre bajan. Las células beta, al sentir esta reducción, disminuyen significativamente su secreción de insulina.
Esta supresión de insulina es crucial para permitir que otros mecanismos metabólicos tomen el relevo: el hígado comienza a producir cuerpos cetónicos a partir de ácidos grasos (cetogénesis) y a liberar glucosa a través de la gluconeogénesis, mientras que el tejido adiposo libera ácidos grasos para ser utilizados como combustible. En este escenario, la baja insulina:
-
Permite la lipólisis: La grasa almacenada se moviliza para obtener energía.
-
Facilita la cetogénesis: El hígado produce cuerpos cetónicos como una fuente de energía alternativa para el cerebro y otros tejidos.
-
Aumenta la sensibilidad a la insulina: A largo plazo, mantener niveles bajos de insulina de forma crónica puede mejorar la sensibilidad de los tejidos periféricos a la insulina cuando esta se vuelve a secretar, un beneficio clave para revertir la resistencia a la insulina.
Es importante destacar que las células beta no se ‘apagan’ en cetosis; simplemente ajustan su producción al mínimo necesario para mantener la homeostasis, demostrando su increíble flexibilidad y adaptabilidad metabólica.
Optimización y Biohacking de la Función de las Células Beta
Dada su importancia central, proteger y optimizar la función de las células beta es fundamental para la salud metabólica a largo plazo. Aquí, la ciencia y el biohacking se entrelazan para ofrecer estrategias efectivas:
1. Nutrición Consciente:
-
Reducción de Carbohidratos Refinados: Disminuir la carga glucémica de la dieta reduce la demanda crónica y excesiva sobre las células beta, permitiéndoles ‘descansar’ y mejorar su sensibilidad.
-
Dietas Cetogénicas: Al inducir un estado de baja glucosa y baja insulina, las dietas cetogénicas pueden mejorar la sensibilidad a la insulina y reducir la inflamación, lo que indirectamente beneficia la función beta.
-
Alimentos Ricos en Antioxidantes y Antiinflamatorios: Frutas y verduras de bajo índice glucémico, grasas saludables (omega-3), y especias pueden proteger a las células beta del estrés oxidativo y la inflamación crónica, factores que contribuyen a su disfunción.
2. Ayuno Intermitente y Prolongado:
Estas prácticas reducen la frecuencia y magnitud de los picos de insulina, lo que puede mejorar la sensibilidad a la insulina y la eficiencia de las células beta. El ayuno también puede inducir procesos de autofagia, que podrían ayudar a eliminar componentes celulares dañados y promover la regeneración.
3. Ejercicio Regular:
El ejercicio aumenta la captación de glucosa por los músculos de manera independiente de la insulina, reduciendo así la necesidad de una alta secreción de insulina por parte de las células beta y mejorando la sensibilidad a la insulina en general.
4. Micronutrientes Específicos:
-
Vitamina D: Se ha demostrado que la vitamina D juega un papel en la función de las células beta y en la sensibilidad a la insulina.
-
Cromo y Magnesio: Estos minerales son cofactores importantes en el metabolismo de la glucosa y pueden mejorar la acción de la insulina.
-
Ácido Alfa Lipoico: Un potente antioxidante que puede mejorar la función mitocondrial y la sensibilidad a la insulina.
Dato de Biohacking: La berberina, un alcaloide isoquinolínico que se encuentra en varias plantas, ha demostrado en estudios preclínicos y clínicos la capacidad de mejorar la sensibilidad a la insulina y reducir la glucosa en sangre, actuando en mecanismos similares a la metformina. Aunque no actúa directamente sobre la secreción de insulina de las células beta, al mejorar la captación de glucosa en los tejidos periféricos, disminuye la demanda de insulina, aliviando el estrés sobre las células beta y promoviendo su salud a largo plazo. Es un modulador metabólico fascinante, pero siempre bajo supervisión médica.
Patologías Asociadas: Cuando las Células Beta Fallan
La disfunción o destrucción de las células beta es el sello distintivo de la diabetes, una pandemia global:
-
Diabetes Tipo 1 (DM1): Es una enfermedad autoinmune donde el sistema inmunitario ataca y destruye selectivamente las células beta, lo que resulta en una deficiencia absoluta de insulina. Los pacientes requieren insulina exógena para sobrevivir.
-
Diabetes Tipo 2 (DM2): Es una enfermedad más compleja, caracterizada inicialmente por resistencia a la insulina en los tejidos periféricos. Para compensar, las células beta trabajan horas extras, produciendo más insulina (hiperinsulinemia). Con el tiempo, este estrés crónico, junto con factores genéticos, inflamación y lipotoxicidad/glucotoxicidad, lleva al agotamiento y la disfunción progresiva de las células beta, resultando en una secreción insuficiente de insulina.
La comprensión de estos mecanismos es crucial para el desarrollo de nuevas terapias que no solo controlen la glucosa, sino que también preserven la masa y función de las células beta.
Mitos y Realidades: Desmontando Conceptos Erróneos
Alerta Metabólica: El mito del ‘agotamiento’ de las células beta por el azúcar.
Es común escuchar que comer demasiada azúcar ‘agota’ o ‘quema’ las células beta, llevándolas a la falla. Si bien la exposición crónica a niveles altos de glucosa y ácidos grasos (glucotoxicidad y lipotoxicidad) puede estresar y dañar las células beta, no es un simple ‘agotamiento’ como el de una batería. El proceso es mucho más complejo, implicando inflamación crónica, estrés oxidativo, disfunción mitocondrial y cambios epigenéticos que alteran la función y supervivencia de las células. La resistencia a la insulina es el factor inicial y predominante en la diabetes tipo 2, lo que obliga a las células beta a trabajar más intensamente. Protegerlas implica abordar la resistencia a la insulina y reducir la carga metabólica general, no solo evitar el azúcar de forma simplista.
Investigación Futura: Regeneración y Terapia
El campo de la investigación de las células beta es vibrante y prometedor. Se están explorando diversas avenidas para restaurar su función en pacientes diabéticos:
-
Trasplante de Islotes: Una opción para la DM1 severa, aunque limitada por la disponibilidad de donantes y la necesidad de inmunosupresión.
-
Células Madre: La diferenciación de células madre pluripotentes inducidas (iPSCs) en células beta funcionales ofrece la esperanza de una fuente ilimitada para trasplante.
-
Fármacos Regenerativos: La búsqueda de compuestos que puedan estimular la proliferación o la neogénesis de células beta existentes es un área activa de investigación.
-
Encapsulación de Islotes: Tecnologías para proteger los islotes trasplantados del sistema inmune, eliminando la necesidad de inmunosupresores.
Conclusión: Un Futuro Saludable Depende de su Cuidado
Las células beta pancreáticas no son solo un componente más de nuestra anatomía; son el epicentro de nuestra salud metabólica. Su capacidad para censar, producir y secretar insulina con una precisión asombrosa es un testimonio de la sofisticación biológica. Comprender su función, su vulnerabilidad y las estrategias para su optimización es fundamental no solo para la prevención y el manejo de la diabetes, sino para promover una longevidad saludable y una calidad de vida óptima.
Desde la mesa del laboratorio hasta la cocina de tu hogar, cada elección nutricional y de estilo de vida tiene un eco en la salud de tus células beta. Al adoptar enfoques como la dieta cetogénica, el ayuno intermitente y un estilo de vida activo, no solo estás controlando tu glucosa, sino que estás invirtiendo activamente en la resiliencia y vitalidad de estos pequeños, pero poderosos, guardianes de tu metabolismo.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.