Gluconeogénesis: Guía Definitiva del Proceso Metabólico Clave
Resumen Clínico Rápido
🔬 Clasificación
Proceso Metabólico Anabólico
⚙️ Función
Síntesis de glucosa a partir de no-carbohidratos
📋 Impacto
Homeostasis Glucémica y Supervivencia
En el vasto y complejo universo de la bioquímica humana, existen procesos metabólicos que actúan como verdaderos pilares para nuestra supervivencia y adaptación. Uno de los más fascinantes y, a menudo, malinterpretados es la gluconeogénesis. Este término, que literalmente significa ‘nueva formación de glucosa’, describe la capacidad intrínseca de nuestro organismo para sintetizar glucosa a partir de precursores no-carbohidratados, una función indispensable, especialmente en estados de ayuno prolongado, ejercicio intenso o dietas bajas en carbohidratos como la cetogénica.
Como investigador médico con experiencia en fisiología metabólica y un copywriter clínico experto en SEO, mi objetivo es desmitificar este proceso, proporcionando una guía enciclopédica que no solo sea rigurosa y autoritativa, sino también accesible y, sobre todo, fascinante. Comprender la gluconeogénesis no solo enriquece nuestro conocimiento de la biología, sino que también nos empodera para tomar decisiones más informadas sobre nuestra salud y nutrición. Profundicemos en cómo este mecanismo ancestral garantiza que nuestro cuerpo nunca se quede sin su combustible más básico, incluso cuando los carbohidratos dietéticos son escasos.
Resumen Clínico
- La gluconeogénesis es la síntesis de glucosa a partir de compuestos que no son carbohidratos.
- Se lleva a cabo principalmente en el hígado y, en menor medida, en los riñones.
- Es crucial para mantener la homeostasis de la glucosa sanguínea durante el ayuno y las dietas bajas en carbohidratos.
El Propósito Evolutivo de la Gluconeogénesis
La capacidad de producir glucosa de novo no es un capricho biológico, sino una estrategia evolutiva fundamental para la supervivencia. A lo largo de milenios, nuestros ancestros enfrentaron períodos recurrentes de escasez de alimentos. En estas circunstancias, la disponibilidad de glucosa dietética era intermitente e impredecible. Sin embargo, ciertos tejidos en el cuerpo humano, como los eritrocitos (glóbulos rojos) y, en gran medida, el cerebro, tienen una dependencia obligada o preferencial de la glucosa como fuente de energía.
La gluconeogénesis surgió como el mecanismo de respaldo esencial para garantizar un suministro constante de glucosa a estos tejidos vitales, incluso cuando las reservas de glucógeno (la forma almacenada de glucosa) se agotan. Este proceso permite que el cuerpo mantenga la glucemia dentro de rangos normales, previniendo la hipoglucemia, una condición potencialmente mortal. Es, en esencia, una póliza de seguro metabólica que ha permitido a la especie humana prosperar en entornos desafiantes, demostrando la increíble adaptabilidad de nuestra fisiología.
Comer demasiada proteína te sacará de cetosis por gluconeogénesis.
La gluconeogénesis es un proceso regulado por la demanda fisiológica de glucosa, no por la simple abundancia de precursores. En un estado de cetosis nutricional, el cuerpo solo produce la glucosa necesaria para los tejidos obligatoriamente glucodependientes, sin anular la cetosis si el contexto metabólico es de bajo consumo de carbohidratos.
Fisiología Molecular de la Gluconeogénesis
La gluconeogénesis es un proceso metabólico complejo que, aunque comparte algunas enzimas con la glucólisis (la vía de degradación de la glucosa), no es simplemente la inversión de esta. Se requieren cuatro enzimas bypass clave para superar las reacciones irreversibles de la glucólisis, garantizando que la síntesis de glucosa sea energéticamente favorable y regulable de forma independiente.
Precursores de la Glucosa
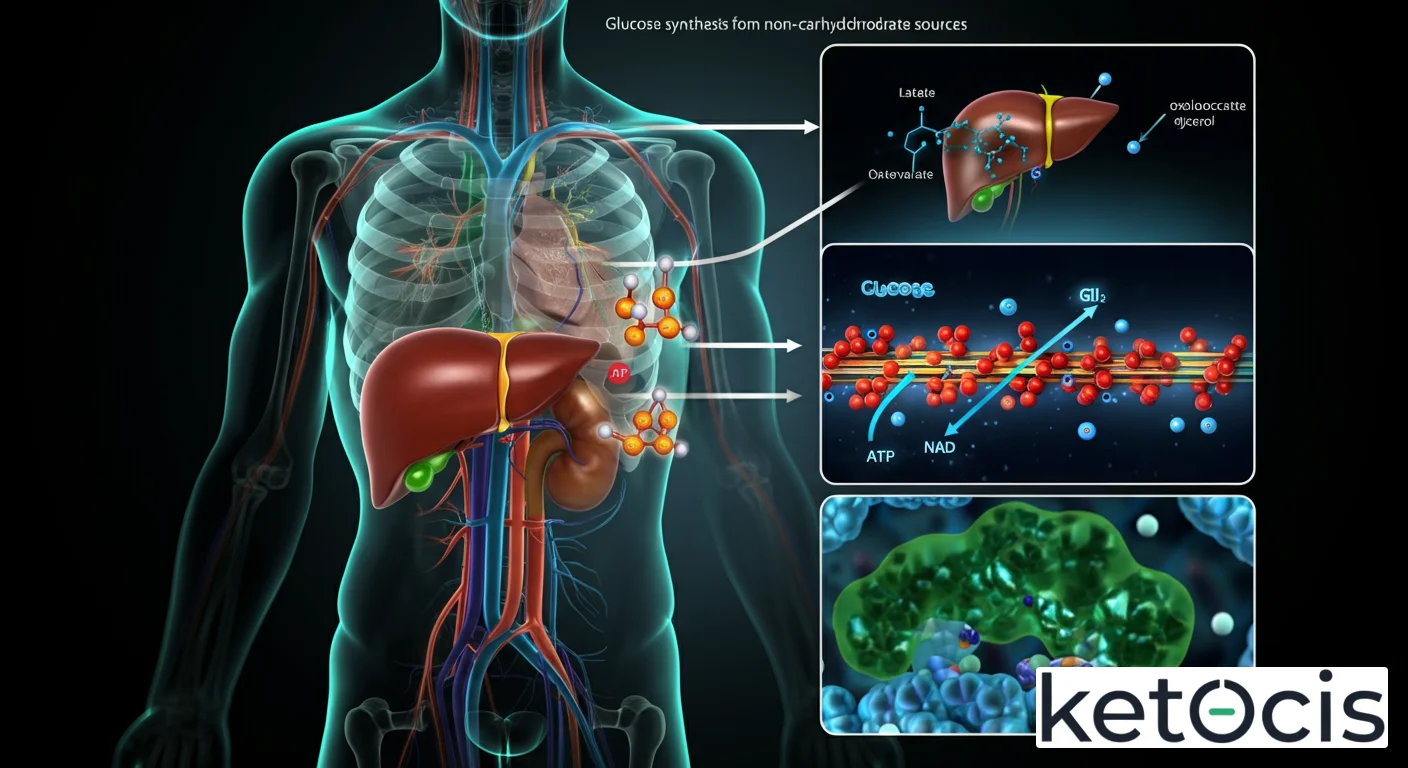
La gluconeogénesis utiliza una variedad de sustratos no-carbohidratados, que pueden convertirse en intermediarios de la glucólisis o del ciclo de Krebs para, finalmente, formar glucosa. Los principales precursores incluyen:
- Lactato: Producido por los eritrocitos y por el músculo esquelético durante el ejercicio anaeróbico. El lactato viaja al hígado donde se convierte en piruvato y luego en glucosa a través del ciclo de Cori.
- Aminoácidos Glucogénicos: La mayoría de los aminoácidos (excepto la leucina y la lisina) pueden degradarse para producir piruvato o intermediarios del ciclo de Krebs, que luego se utilizan para la gluconeogénesis. La alanina es un precursor glucogénico especialmente importante, liberado del músculo y transportado al hígado en el ciclo glucosa-alanina.
- Glicerol: Derivado de la hidrólisis de los triglicéridos en el tejido adiposo. El glicerol se transporta al hígado, donde es fosforilado a glicerol-3-fosfato y luego oxidado a dihidroxiacetona fosfato, un intermediario glucolítico.
Es crucial destacar que los ácidos grasos de cadena par no pueden ser convertidos en glucosa en mamíferos, ya que su degradación (beta-oxidación) produce acetil-CoA, que no tiene una vía neta para la síntesis de glucosa. Sin embargo, los ácidos grasos de cadena impar pueden producir una pequeña cantidad de succinil-CoA, que es glucogénico.
Ubicación Celular y Tisular
La gluconeogénesis ocurre predominantemente en el hígado, que es responsable de aproximadamente el 90% de la producción de glucosa durante el ayuno. Los riñones también contribuyen significativamente, especialmente durante el ayuno prolongado, llegando a aportar hasta el 10-25% de la glucosa circulante.
Dentro de las células hepáticas y renales, la gluconeogénesis se distribuye entre el citosol y la mitocondria. Las reacciones iniciales de conversión de piruvato a oxalacetato ocurren en la mitocondria, mientras que el resto de la vía tiene lugar en el citosol, con la excepción de la última enzima, la glucosa-6-fosfatasa, que se encuentra en el retículo endoplasmático.
Las Reacciones Bypass Clave
Para sortear las tres reacciones irreversibles de la glucólisis, la gluconeogénesis emplea enzimas específicas:
- De Piruvato a Fosfoenolpiruvato (PEP): Esta conversión bifásica es el punto de control más importante. Primero, el piruvato carboxilasa, una enzima mitocondrial, convierte el piruvato en oxalacetato. Luego, el oxalacetato se descarboxila y fosforila a PEP por la fosfoenolpiruvato carboxiquinasa (PEPCK), que puede ser citosólica o mitocondrial, dependiendo de la especie y el contexto metabólico.
- De Fructosa-1,6-bifosfato a Fructosa-6-fosfato: Esta reacción es catalizada por la fructosa-1,6-bifosfatasa, una enzima citosólica.
- De Glucosa-6-fosfato a Glucosa: Esta etapa final es mediada por la glucosa-6-fosfatasa, una enzima anclada a la membrana del retículo endoplasmático. La glucosa recién formada se libera al torrente sanguíneo.
Regulación Hormonal y Alostérica
La gluconeogénesis está finamente regulada para asegurar que la producción de glucosa satisfaga las necesidades del cuerpo sin causar hiperglucemia. Los principales reguladores incluyen:
- Glucagón: La hormona pancreática glucagón es el principal estimulador de la gluconeogénesis. Se secreta en respuesta a niveles bajos de glucosa en sangre y actúa aumentando la expresión y actividad de las enzimas gluconeogénicas clave, especialmente PEPCK y glucosa-6-fosfatasa.
- Cortisol: Las hormonas glucocorticoides, como el cortisol, también estimulan la gluconeogénesis al promover la degradación de proteínas (liberando aminoácidos glucogénicos) y aumentando la expresión de enzimas gluconeogénicas.
- Insulina: En contraste, la insulina es un potente inhibidor de la gluconeogénesis. Se secreta en respuesta a niveles altos de glucosa en sangre y suprime la expresión y actividad de las enzimas gluconeogénicas.
- Regulación Alostérica: Intermediarios metabólicos como el acetil-CoA activan la piruvato carboxilasa, mientras que el AMP y la fructosa-2,6-bifosfato inhiben la fructosa-1,6-bifosfatasa, modulando el flujo a través de la vía.
Es importante entender que la gluconeogénesis es un proceso regulado por la demanda fisiológica, no por la oferta ilimitada de precursores. El cuerpo produce glucosa solo en la cantidad necesaria para mantener la homeostasis, lo que es clave para desmitificar algunas concepciones erróneas.
Beneficios y el Rol de la Gluconeogénesis en Cetosis
Lejos de ser un proceso que se debe evitar, la gluconeogénesis es un mecanismo de supervivencia y un componente esencial de la flexibilidad metabólica.
Homeostasis Glucémica
Su beneficio más directo es el mantenimiento de niveles estables de glucosa en sangre. Esto es crítico para la función cerebral, ya que, aunque el cerebro puede utilizar cuerpos cetónicos como fuente principal de energía en estados de cetosis, una pequeña cantidad de glucosa sigue siendo necesaria para ciertas células y vías metabólicas. Además, los glóbulos rojos dependen exclusivamente de la glucosa.
Soporte en Ayuno y Dietas Bajas en Carbohidratos
En el contexto de dietas cetogénicas o ayuno prolongado, la gluconeogénesis trabaja en conjunto con la cetogénesis. Mientras que la cetogénesis produce cuerpos cetónicos para la mayoría de las necesidades energéticas del cerebro y otros tejidos, la gluconeogénesis asegura el suministro de glucosa para aquellos tejidos obligatoriamente glucodependientes. Ambos procesos son la base de la adaptación metabólica que permite al cuerpo funcionar eficientemente sin una ingesta constante de carbohidratos.
Este dúo dinámico permite que el cuerpo cambie de un metabolismo dependiente de carbohidratos a uno que utiliza grasas y cetonas como combustible principal, al tiempo que previene la hipoglucemia. Es un testimonio de la increíble capacidad de nuestro cuerpo para adaptarse y optimizar el uso de sus recursos.
Mitos Comunes sobre la Gluconeogénesis
La gluconeogénesis es un proceso que a menudo es objeto de malentendidos, especialmente en la comunidad de dietas bajas en carbohidratos y cetogénicas. Es fundamental abordar y desmentir estos mitos con una base científica sólida.
Mito: ‘Demasiada proteína te sacará de cetosis’
Este es, quizás, el mito más persistente y extendido. La preocupación es que un exceso de proteína dietética se convertirá en glucosa a través de la gluconeogénesis, elevando así los niveles de azúcar en sangre e inhibiendo la producción de cuerpos cetónicos. Aunque es cierto que los aminoácidos pueden servir como precursores para la gluconeogénesis, la interpretación de este hecho es errónea.
La realidad es que la gluconeogénesis es un proceso altamente regulado y bajo demanda. En un estado de cetosis nutricional (bajo consumo de carbohidratos), el cuerpo prioriza la producción de cuerpos cetónicos y solo activa la gluconeogénesis para producir la cantidad mínima de glucosa absolutamente necesaria para los tejidos obligatoriamente glucodependientes. Esta demanda es relativamente baja cuando el cerebro está utilizando cetonas como su principal combustible.
La ingesta de proteína sí puede inducir una respuesta insulínica, pero esta respuesta es significativamente menor que la provocada por los carbohidratos y, en el contexto de una dieta cetogénica, no es suficiente para inhibir la cetogénesis o ‘expulsarte’ de la cetosis. De hecho, la proteína es esencial para mantener la masa muscular y otras funciones vitales. Un consumo adecuado de proteína (típicamente entre 1.2 y 2.0 gramos por kilogramo de peso corporal ideal para la mayoría de las personas en cetosis) es crucial y no interfiere negativamente con el estado cetogénico en individuos sanos.
Mito: ‘La gluconeogénesis es un proceso ineficiente que deberíamos evitar’
Algunos ven la gluconeogénesis como una vía metabólica ‘ineficiente’ o ‘de último recurso’. Sin embargo, esta perspectiva ignora su propósito evolutivo y su eficiencia fisiológica. La gluconeogénesis es un proceso energéticamente costoso (requiere ATP y GTP), lo que subraya su importancia crítica. El cuerpo no invertiría tanta energía si no fuera un mecanismo vital y eficiente para mantener la homeostasis.
Lejos de ser un proceso a evitar, la gluconeogénesis es una manifestación de la resiliencia metabólica. Nos permite ser flexibles en nuestra elección de combustible y sobrevivir en condiciones donde la glucosa dietética es escasa, demostrando la maestría del cuerpo para adaptarse y auto-regularse.
Conclusión: La Maestría Metabólica de la Gluconeogénesis
La gluconeogénesis es mucho más que una simple reacción bioquímica; es una obra maestra de la ingeniería biológica, un testimonio de la complejidad y adaptabilidad de nuestro metabolismo. Desde su propósito evolutivo de asegurar la supervivencia en tiempos de escasez hasta su intrincada fisiología molecular y su papel indispensable en la homeostasis de la glucosa, este proceso es fundamental para nuestra salud.
Comprender la gluconeogénesis nos permite apreciar la inteligencia de nuestro cuerpo y desmantelar mitos que pueden llevar a decisiones dietéticas subóptimas. En el contexto de dietas cetogénicas y ayuno, la gluconeogénesis no es un enemigo que deba ser temido, sino un aliado crucial que trabaja en armonía con la cetogénesis para proporcionar una flexibilidad metabólica sin igual. Al honrar y comprender estos mecanismos, podemos empoderarnos para optimizar nuestra salud y bienestar, navegando el mundo de la nutrición con conocimiento y confianza.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.