Lipopolisacáridos (LPS): Endotoxina, Inflamación y Salud Intestinal
Resumen Clínico Rápido
🔬 Clasificación
Endotoxina Bacteriana
⚙️ Función
Inductor Inflamatorio Potente
📋 Impacto
Sepsis y Enfermedad Crónica
Lipopolisacáridos (LPS): La Endotoxina Silenciosa y el Eje Intestino-Salud
En el vasto y complejo universo de la biología molecular, existen moléculas que, a pesar de su diminuto tamaño, ejercen una influencia monumental sobre nuestra salud y bienestar. Entre ellas, los lipopolisacáridos (LPS) se erigen como protagonistas silenciosos, pero poderosos, en la intrincada danza entre nuestro organismo y el mundo microbiano. Conocidos también como endotoxinas, estas macromoléculas son componentes esenciales de la membrana externa de las bacterias Gram-negativas, omnipresentes en nuestro entorno y, crucialmente, en nuestro propio intestino.
Como investigador médico con un doctorado en fisiología molecular y un profundo interés en la intersección entre microbioma, metabolismo e inflamación, me propongo desentrañar la naturaleza de los LPS. Esta guía enciclopédica definitiva para el Glosario Ketocis no solo definirá qué son los LPS, sino que explorará su estructura única, los mecanismos por los cuales interactúan con nuestro sistema inmunitario, su papel en la patogénesis de diversas enfermedades —desde la sepsis aguda hasta las condiciones crónicas de bajo grado— y, lo más importante, cómo podemos modular su impacto para optimizar nuestra salud. Prepárese para un viaje fascinante hacia el corazón de la inflamación y la salud metabólica, donde los LPS son mucho más que meros componentes bacterianos; son señalizadores clave que dictan gran parte de nuestro destino fisiológico.
Resumen Clínico
- Punto clave 1: Los LPS son endotoxinas de bacterias Gram-negativas, potentes inductores de respuesta inflamatoria en humanos.
- Punto clave 2: La translocación de LPS desde el intestino al torrente sanguíneo (por aumento de la permeabilidad intestinal) es un factor clave en la endotoxemia metabólica.
- Punto clave 3: La activación del receptor TLR4 por LPS desencadena una cascada proinflamatoria que contribuye a enfermedades crónicas como la resistencia a la insulina, obesidad y neuroinflamación.
Los LPS solo son peligrosos en infecciones agudas graves.
La exposición crónica a bajos niveles de LPS ('endotoxemia metabólica') contribuye a la inflamación sistémica de bajo grado, vinculada a enfermedades como la resistencia a la insulina, obesidad, hígado graso y patologías cardiovasculares. Su impacto va más allá de la sepsis aguda.
¿Qué Son Exactamente los Lipopolisacáridos (LPS)? Una Perspectiva Molecular
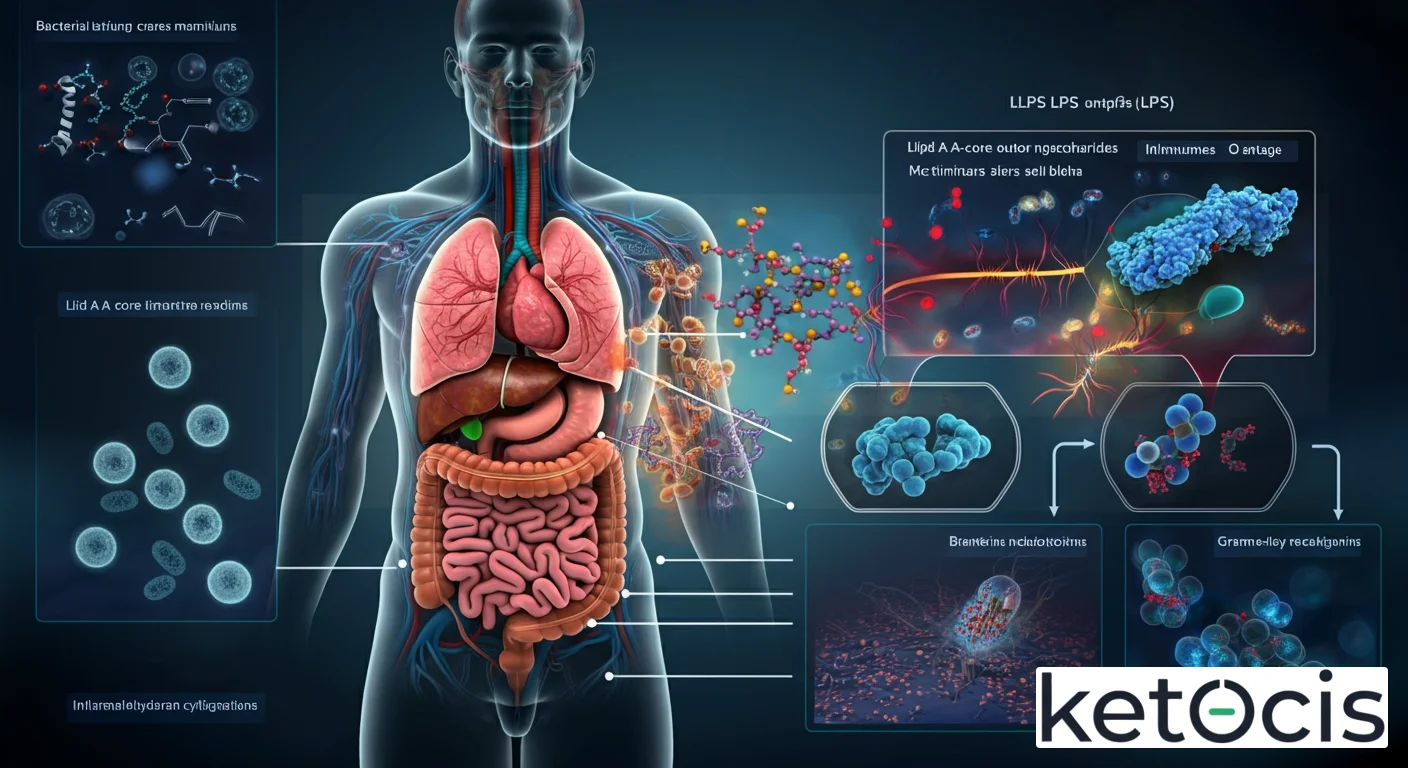
Los lipopolisacáridos son complejos anfipáticos que forman la capa más externa de la membrana externa de las bacterias Gram-negativas, como Escherichia coli, Salmonella y Pseudomonas aeruginosa. Su presencia es un sello distintivo de esta clase de microorganismos, y su liberación, ya sea por lisis bacteriana o durante el crecimiento y división celular, tiene profundas implicaciones para el huésped. Desde una perspectiva evolutiva, los LPS cumplen una función vital para la bacteria: proporcionan integridad estructural a la membrana externa, actúan como una barrera de permeabilidad selectiva, protegiéndola de agentes externos como antibióticos y sales biliares, y juegan un papel en la adhesión bacteriana a las células del huésped.
La estructura de los LPS es tripartita y fundamental para su actividad biológica, especialmente su capacidad de modular la respuesta inmune. Comprende tres dominios principales:
- Lípido A: Esta es la porción más conservada y biológicamente activa del LPS, anclada en la membrana externa bacteriana. Es el principal responsable de la toxicidad de los LPS, actuando como el agonista primario del receptor TLR4 (Toll-like receptor 4) en las células inmunitarias del huésped. Su estructura hidrofóbica le permite insertarse en las membranas lipídicas, mientras que su parte hidrofílica interactúa con el resto de la molécula. La composición específica de ácidos grasos en el lípido A determina en gran medida la potencia proinflamatoria del LPS.
- Núcleo Oligosacárido (Core Oligosaccharide): Conectado covalentemente al lípido A, este segmento es un polisacárido corto y ramificado que presenta una estructura más conservada entre especies bacterianas cercanas, pero con variaciones que pueden influir en la resistencia a los antibióticos y la evasión inmunitaria. Se subdivide en un núcleo interno (más conservado, a menudo con azúcares inusuales como KDO) y un núcleo externo (más variable).
- Antígeno O (O-Antigen o Cadena O): Esta es la porción más externa y variable del LPS, compuesta por unidades repetitivas de oligosacáridos. La longitud y composición del antígeno O son altamente diversas entre diferentes especies y cepas bacterianas, lo que confiere una gran especificidad antigénica. Es la base de la serotipificación bacteriana y juega un papel crucial en la evasión del sistema inmune del huésped, protegiendo a la bacteria de la fagocitosis y la acción del complemento.
Fisiología Molecular: La Interacción de LPS con el Sistema Inmune del Huésped
La capacidad de los LPS para desencadenar una potente respuesta inflamatoria es central para comprender su impacto en la salud y la enfermedad. Nuestro sistema inmune ha evolucionado para reconocer rápidamente estas moléculas como una señal de peligro bacteriano. El principal sensor de LPS en mamíferos es el complejo receptor TLR4/MD-2/CD14.
Cuando los LPS son liberados en el torrente sanguíneo o en los tejidos, son inicialmente detectados por la proteína de unión a LPS (LBP), que transfiere el LPS a la proteína CD14. CD14, que puede ser soluble o anclada a la membrana celular, a su vez, facilita la transferencia del LPS al complejo receptor TLR4/MD-2 en la superficie de células inmunitarias como macrófagos, monocitos, células dendríticas y células endoteliales. Es el MD-2 quien se une directamente al lípido A del LPS, permitiendo la dimerización de TLR4 y la iniciación de una cascada de señalización intracelular.
La activación de TLR4 desencadena dos vías principales de señalización: la vía dependiente de MyD88 y la vía independiente de MyD88 (TRIF-dependiente). Ambas vías culminan en la activación de factores de transcripción clave, como NF-κB (factor nuclear kappa-B) y las MAP quinasas (p38, JNK, ERK). Estos factores migran al núcleo celular y promueven la transcripción de genes proinflamatorios, lo que resulta en la producción masiva de:
- Citocinas proinflamatorias: Como el factor de necrosis tumoral alfa (TNF-α), interleucina-1 beta (IL-1β) e interleucina-6 (IL-6), que son mediadores clave de la inflamación sistémica.
- Quimiocinas: Que reclutan otras células inmunitarias al sitio de la infección.
- Óxido nítrico sintasa inducible (iNOS): Que produce óxido nítrico, un potente vasodilatador y antimicrobiano.
- Ciclooxigenasa-2 (COX-2): Que produce prostaglandinas, mediadores de la inflamación y el dolor.
Esta respuesta robusta es vital para combatir infecciones bacterianas agudas. Sin embargo, una exposición sistémica excesiva o crónica a LPS puede tener consecuencias devastadoras.
El Doble Filo de los LPS: Sepsis y Endotoxemia Metabólica
La exposición aguda y masiva a LPS, como ocurre en infecciones bacterianas severas, puede llevar a una condición potencialmente mortal conocida como sepsis. En la sepsis, la liberación incontrolada de citocinas proinflamatorias y otros mediadores conduce a una respuesta inflamatoria sistémica desregulada (SIRS), que puede progresar a disfunción multiorgánica, choque séptico y, en muchos casos, la muerte. La vasodilatación masiva, el aumento de la permeabilidad vascular, la coagulación intravascular diseminada y la supresión inmunitaria secundaria son características de esta grave patología.
Sin embargo, el impacto de los LPS no se limita a las crisis agudas. Un concepto cada vez más reconocido en la medicina moderna es la endotoxemia metabólica, o inflamación metabólica de bajo grado. Esta condición se caracteriza por niveles crónicamente elevados, aunque moderados, de LPS en el torrente sanguíneo. A diferencia de la sepsis, donde los niveles de LPS son muy altos, en la endotoxemia metabólica, la exposición es sutil pero persistente, lo que lleva a una activación crónica de TLR4 y una inflamación sistémica de bajo grado.
¿De dónde provienen estos LPS en el contexto de la endotoxemia metabólica? La principal fuente es el intestino. Un factor crítico es el aumento de la permeabilidad intestinal, comúnmente conocido como ‘intestino permeable’ o ‘leaky gut’. Cuando la barrera epitelial intestinal se compromete (por factores como dietas ricas en grasas saturadas y azúcares refinados, estrés crónico, ciertos medicamentos, disbiosis), los LPS pueden translocarse desde la luz intestinal, donde residen en grandes cantidades, hacia la circulación portal y sistémica. Una vez en la sangre, incluso en concentraciones bajas, los LPS pueden activar el TLR4 en células de diversos tejidos, incluyendo adipocitos, hepatocitos, células endoteliales y células inmunitarias residentes.
Dato de Biohacking: Potenciando tu Barrera Intestinal
¿Sabías que la integridad de tu barrera intestinal es un pilar fundamental para mitigar la translocación de LPS? Un enfoque de biohacking consiste en optimizar la salud de tu microbioma y la función de la barrera intestinal. Considera la inclusión de butirato, un ácido graso de cadena corta producido por bacterias intestinales beneficiosas, que nutre las células epiteliales del colon y fortalece las uniones estrechas. Suplementos como la L-glutamina, zinc carnosina y polifenoles dietéticos (presentes en frutos rojos, té verde, chocolate amargo) también pueden apoyar la resiliencia de la mucosa intestinal, reduciendo así la ‘fuga’ de LPS al torrente sanguíneo. ¡Menos LPS, menos inflamación!
LPS y su Vínculo con Enfermedades Crónicas
La endotoxemia metabólica ha sido implicada en la patogénesis y progresión de un amplio espectro de enfermedades crónicas no transmisibles:
- Resistencia a la Insulina y Diabetes Tipo 2: La activación crónica de TLR4 por LPS en adipocitos y hepatocitos induce la producción de citocinas proinflamatorias que interfieren con la señalización de la insulina, promoviendo la resistencia a la insulina y, en última instancia, contribuyendo al desarrollo de la diabetes tipo 2.
- Obesidad: El tejido adiposo es un sitio activo de inflamación en la obesidad. Los LPS pueden exacerbar esta inflamación, promoviendo la disfunción de los adipocitos y el reclutamiento de macrófagos proinflamatorios, creando un círculo vicioso que perpetúa la ganancia de peso y la disfunción metabólica.
- Enfermedad del Hígado Graso No Alcohólico (NAFLD): Los LPS que llegan al hígado a través de la vena porta pueden activar las células de Kupffer (macrófagos hepáticos), desencadenando una respuesta inflamatoria que contribuye a la esteatohepatitis no alcohólica (NASH) y la fibrosis hepática.
- Enfermedades Cardiovasculares: La inflamación crónica inducida por LPS contribuye a la disfunción endotelial, la aterosclerosis y el desarrollo de enfermedades cardíacas. Los LPS pueden promover la oxidación de LDL, la formación de placas ateroscleróticas y la trombosis.
- Neuroinflamación y Trastornos Neuropsiquiátricos: Existe una creciente evidencia que vincula la endotoxemia metabólica con la neuroinflamación. Los LPS pueden cruzar la barrera hematoencefálica comprometida o activar células inmunitarias periféricas que liberan mediadores inflamatorios que afectan el cerebro. Esto se ha asociado con trastornos del estado de ánimo, ansiedad, depresión, fatiga crónica y un mayor riesgo de enfermedades neurodegenerativas como el Alzheimer y el Parkinson.
- Enfermedades Autoinmunes: La activación crónica del sistema inmune por LPS puede contribuir a la ruptura de la tolerancia inmune y exacerbar la patogénesis de ciertas enfermedades autoinmunes.
Estrategias para Mitigar el Impacto de los LPS
Dada la ubicuidad de los LPS y su profundo impacto en la salud, comprender cómo modular su influencia es crucial. Las estrategias se centran principalmente en dos frentes: reducir la producción de LPS en el intestino y fortalecer la barrera intestinal para prevenir su translocación.
1. Optimización del Microbioma Intestinal:
- Dieta Rica en Fibra: Una dieta rica en fibra prebiótica (frutas, verduras, legumbres, cereales integrales) fomenta el crecimiento de bacterias beneficiosas que producen ácidos grasos de cadena corta (AGCC) como el butirato. Estos AGCC nutren las células intestinales y fortalecen la barrera.
- Probióticos y Alimentos Fermentados: La introducción de cepas probióticas beneficiosas y el consumo de alimentos fermentados (kéfir, chucrut, kimchi) pueden ayudar a equilibrar el microbioma, desplazar bacterias Gram-negativas productoras de LPS y mejorar la integridad de la barrera.
- Reducción de Azúcares y Grasas Saturadas: Dietas occidentales, altas en azúcares simples y grasas saturadas, han demostrado promover la disbiosis y el crecimiento de bacterias Gram-negativas, aumentando la carga de LPS.
- Polifenoles: Compuestos presentes en el té verde, cacao, frutos rojos, vino tinto, han demostrado modular favorablemente la composición del microbioma y poseer efectos antiinflamatorios directos.
2. Fortalecimiento de la Barrera Intestinal:
- Nutrientes Específicos: La L-glutamina es un aminoácido vital para la integridad de los enterocitos. El zinc, la vitamina D y la vitamina A también son cruciales para la función de barrera.
- Manejo del Estrés: El estrés crónico puede alterar la permeabilidad intestinal a través del eje cerebro-intestino. Prácticas como la meditación, el yoga y la atención plena pueden ser beneficiosas.
- Sueño de Calidad: La privación del sueño ha sido vinculada a cambios en el microbioma y la permeabilidad intestinal.
3. Enfoques Farmacológicos (en casos específicos):
- Antibióticos: En infecciones bacterianas agudas, los antibióticos son esenciales para eliminar la fuente de LPS. Sin embargo, su uso debe ser juicioso para evitar la disbiosis.
- Agentes Anti-TLR4: Aunque aún en investigación, el desarrollo de moléculas que bloqueen la interacción de LPS con TLR4 representa una prometedora vía terapéutica para la sepsis y la inflamación crónica.
Alerta Médica: El Riesgo Subestimado de la Endotoxemia Crónica
Es un error común pensar que los lipopolisacáridos solo son una amenaza en contextos de infecciones agudas y sepsis. La realidad es que la exposición crónica a bajos niveles de LPS, un fenómeno conocido como endotoxemia metabólica, es un factor silencioso pero potente en el desarrollo y progresión de enfermedades crónicas que afectan a millones de personas. La inflamación de bajo grado resultante de esta exposición sostenida no produce síntomas agudos, lo que la hace insidiosa. Puede pasar desapercibida durante años, socavando la salud metabólica, cardiovascular y neurológica, y contribuyendo a la resistencia a la insulina, obesidad, hígado graso y trastornos del estado de ánimo. No subestimes el poder de tu intestino para influir en tu salud sistémica a través de estos mediadores bacterianos.
Conclusión: Los LPS como Puente entre Microbioma y Salud Metabólica
En síntesis, los lipopolisacáridos (LPS) son mucho más que simples componentes de las bacterias Gram-negativas. Son poderosas moléculas de señalización que actúan como un puente crítico entre nuestro microbioma intestinal y la salud sistémica, orquestando respuestas inmunitarias que pueden ser tanto protectoras como perjudiciales. Desde la virulencia letal de la sepsis hasta la insidiosa progresión de la endotoxemia metabólica, los LPS demuestran la profunda interconexión entre la salud de nuestro intestino y la integridad de nuestro metabolismo.
Como investigadores y profesionales de la salud, es imperativo reconocer la importancia de los LPS en la patogénesis de las enfermedades crónicas modernas. Como individuos, comprender el papel de estos mediadores bacterianos nos empodera para tomar decisiones informadas sobre nuestra dieta y estilo de vida. Al adoptar estrategias que promuevan un microbioma intestinal equilibrado y una barrera intestinal robusta, podemos mitigar la translocación de LPS y, en última instancia, reducir la inflamación sistémica de bajo grado. Este enfoque proactivo no solo es fundamental para la prevención de enfermedades metabólicas y neuroinflamatorias, sino que también representa un pilar esencial en la búsqueda de una salud óptima y una longevidad vibrante. Los LPS, aunque pequeños, nos recuerdan la inmensa influencia del mundo invisible que habita en nosotros.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.