Anastomosis Vascular: Guía Definitiva del Proceso Quirúrgico
Resumen Clínico Rápido
🔬 Clasificación
Natural, Quirúrgica
⚙️ Función
Restaurar flujo sanguíneo, crear redundancia
📋 Impacto
Vital en trasplantes, bypasses, microcirugía
¿Qué es una Anastomosis Vascular? Una Exploración Profunda
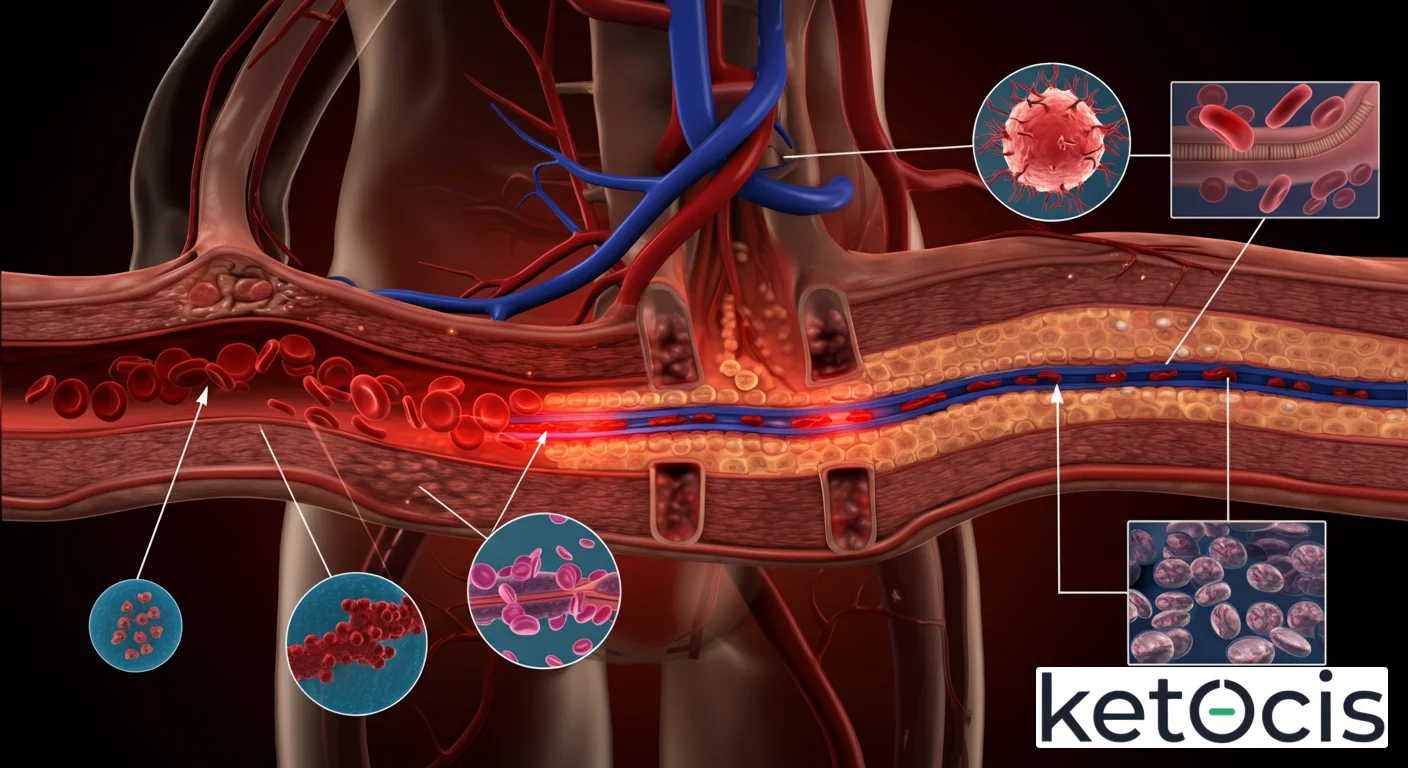
En el vasto y complejo universo de la fisiología humana y la medicina quirúrgica, pocos conceptos son tan fundamentales y a la vez tan intrincados como el de la anastomosis vascular. Este término, que proviene del griego anastomoun, que significa ‘desembocar’, describe la conexión natural o quirúrgica entre dos estructuras tubulares, particularmente vasos sanguíneos. Lejos de ser un mero detalle anatómico, la capacidad de los vasos sanguíneos para conectarse y formar redes interconectadas es un pilar esencial para la supervivencia de los tejidos y órganos, tanto en condiciones de salud como frente a patologías o intervenciones médicas. Comprender la anastomosis vascular no solo desvela la sofisticación del diseño biológico, sino que también ilumina la brillantez de la ingeniería médica moderna, que ha emulado y perfeccionado estos procesos naturales para salvar y mejorar vidas.
Desde la formación de redes colaterales que irrigan el corazón en caso de oclusión coronaria, hasta la reconstrucción meticulosa de vasos en un trasplante de órgano, la anastomosis es un testimonio de la resiliencia del cuerpo y la ingeniosidad humana. Este proceso, que puede ser tan espontáneo como una adaptación fisiológica o tan deliberado como un acto quirúrgico, es un área de constante investigación y mejora. En esta guía enciclopédica, desentrañaremos las capas de la anastomosis vascular, explorando su propósito evolutivo, la intrincada fisiología molecular que la sustenta, las diversas técnicas quirúrgicas que la han convertido en una herramienta indispensable, sus beneficios clínicos transformadores y, finalmente, abordaremos los desafíos y mitos que la rodean.
Prepárese para un viaje fascinante al corazón de la circulación, donde la conexión y la continuidad son sinónimo de vida.
Resumen Clínico
-
La anastomosis vascular es una conexión, natural o quirúrgica, entre dos vasos sanguíneos.
-
Su propósito fundamental es asegurar un flujo sanguíneo adecuado, proporcionando rutas alternativas o restaurando la continuidad vascular.
-
En cirugía, es crucial para procedimientos como bypass coronario, trasplantes de órganos y revascularización de extremidades.
Propósito Evolutivo y Fisiología Natural de la Anastomosis Vascular
La naturaleza, en su infinita sabiduría, ha dotado a los organismos de mecanismos de redundancia y adaptación para asegurar la supervivencia. La anastomosis vascular es un ejemplo paradigmático de esta estrategia evolutiva. Su propósito primario es garantizar un suministro sanguíneo constante y robusto a los tejidos, incluso cuando una de las vías principales se ve comprometida. Esto se logra mediante la creación de redes de vasos interconectados que pueden desviar el flujo sanguíneo alrededor de una obstrucción o área dañada.
Un ejemplo clásico de anastomosis natural es el Círculo de Willis en el cerebro. Esta red arterial en la base del cerebro conecta las arterias carótidas internas y las arterias vertebrales, que son las principales fuentes de suministro de sangre al cerebro. En caso de que una de estas arterias principales se ocluya o estreche, el Círculo de Willis puede redistribuir el flujo sanguíneo de otras arterias, minimizando el riesgo de un accidente cerebrovascular isquémico. Esta capacidad de compensación es vital para un órgano tan metabólicamente activo y vulnerable como el cerebro.
De manera similar, las arterias coronarias que irrigan el músculo cardíaco también poseen anastomoses, aunque su desarrollo y eficacia varían entre individuos. En pacientes con enfermedad arterial coronaria crónica, el cuerpo puede desarrollar de forma gradual vasos colaterales que conectan segmentos arteriales bloqueados, proporcionando un flujo sanguíneo alternativo al miocardio isquémico. Este fenómeno, conocido como angiogénesis o arteriogénesis, es una respuesta adaptativa del sistema cardiovascular a la hipoxia crónica, mediada por factores de crecimiento como el VEGF (Factor de Crecimiento del Endotelio Vascular) y el FGF (Factor de Crecimiento de Fibroblastos).
La fisiología molecular detrás de la formación de anastomosis naturales implica una compleja interacción de células endoteliales, células de músculo liso y la matriz extracelular. En respuesta a estímulos como la hipoxia o el estrés hemodinámico, las células endoteliales liberan factores pro-angiogénicos que promueven la brotación de nuevos capilares y su posterior maduración en vasos más grandes. Este proceso no es pasivo; implica la migración, proliferación y diferenciación de células, así como la remodelación de la pared del vaso para soportar el aumento del flujo y la presión. La plasticidad del sistema vascular es, en esencia, la manifestación del propósito evolutivo de la anastomosis: la resiliencia y la redundancia circulatoria.
La anastomosis es siempre una solución permanente y sin riesgos.
Aunque las anastomosis son procedimientos que salvan vidas, conllevan riesgos significativos como trombosis, estenosis, infección y hemorragia, requiriendo un seguimiento y manejo continuo de factores de riesgo para su permeabilidad a largo plazo.
La Anastomosis Vascular en la Medicina Moderna: Un Pilar Quirúrgico
Si bien la anastomosis es un proceso natural, su aplicación más dramática y transformadora se encuentra en el campo de la cirugía. Los cirujanos han aprendido a emular y mejorar este proceso natural, creando conexiones vasculares artificiales para restaurar el flujo sanguíneo o para conectar órganos trasplantados. La historia de la anastomosis quirúrgica es una crónica de ingenio y perseverancia, desde los primeros intentos rudimentarios hasta las sofisticadas técnicas microquirúrgicas actuales.
Los pioneros como Alexis Carrel, a principios del siglo XX, sentaron las bases de la cirugía vascular moderna con sus técnicas de sutura innovadoras que permitieron la conexión de vasos sanguíneos sin trombosis. Sus contribuciones fueron fundamentales para el desarrollo de procedimientos que hoy consideramos estándar.
El propósito de la anastomosis en cirugía es variado, pero siempre gira en torno a la restauración o creación de una vía de flujo sanguíneo. Esto incluye:
-
Bypass: Crear una nueva ruta para la sangre alrededor de una arteria o vena bloqueada o estrechada, como en el bypass coronario o el bypass de arterias periféricas.
-
Trasplante de Órganos: Conectar los vasos sanguíneos del órgano donado a los vasos del receptor, un paso crítico para la viabilidad del trasplante.
-
Revascularización: Restaurar el suministro de sangre a un tejido o extremidad que ha sufrido un trauma o isquemia.
-
Reconstrucción: Unir vasos sanguíneos después de la extirpación de tumores o en cirugía reconstructiva microvascular.
Tipos de Anastomosis Quirúrgicas
La forma en que se conectan los vasos sanguíneos es crucial para el éxito del procedimiento. Los tipos más comunes son:
-
Anastomosis Término-terminal (End-to-end): Es la unión directa de los extremos cortados de dos vasos. Es ideal cuando los vasos tienen diámetros similares y no hay tensión. Se busca una alineación perfecta para minimizar la turbulencia y la trombosis.
-
Anastomosis Término-lateral (End-to-side): El extremo de un vaso se une al lado de otro vaso. Este tipo es común en bypasses, donde un injerto (el vaso donante) se conecta a una arteria existente (el vaso receptor).
-
Anastomosis Lateral-lateral (Side-to-side): Dos vasos se unen por sus lados, creando una comunicación entre ellos. Aunque menos común en cirugía vascular pura, se utiliza en otras ramas como la cirugía digestiva.
Técnicas y Materiales
La ejecución de una anastomosis requiere precisión y materiales adecuados. La técnica estándar es la sutura manual, utilizando hilos monofilamento finos y no absorbibles (como Prolene o Nylon) para minimizar la reacción tisular. Las suturas pueden ser continuas, lo que distribuye la tensión uniformemente, o interrumpidas, lo que permite una mayor flexibilidad y evita el efecto de ‘fruncido’.
En microcirugía, donde los vasos pueden tener diámetros de menos de 1 mm, se utilizan microscopios quirúrgicos y microinstrumentos especializados para lograr una precisión milimétrica. Más allá de la sutura, existen dispositivos mecánicos como grapas vasculares o anillos de compresión que pueden acelerar el proceso y, en algunos casos, mejorar los resultados.
Biohacking Vascular: La Fascinante Plasticidad Endotelial
¿Sabías que tus vasos sanguíneos tienen una capacidad asombrosa para adaptarse y crecer? El óxido nítrico (NO), producido por las células endoteliales, es un potente vasodilatador y un factor clave en la angiogénesis. Optimizar la producción de NO a través de dieta rica en nitratos (remolacha, hojas verdes), ejercicio regular y exposición solar (vitamina D) puede mejorar la salud vascular y potenciar la capacidad natural del cuerpo para formar nuevas conexiones vasculares (anastomosis), especialmente en respuesta a la isquemia crónica. Es una forma de ‘biohackear’ la resiliencia de tu sistema circulatorio.
Fisiología Molecular y Cicatrización de la Anastomosis
El éxito a largo plazo de una anastomosis quirúrgica no depende solo de la habilidad del cirujano, sino también de la capacidad intrínseca del cuerpo para curar y remodelar el sitio de la unión. Este proceso de cicatrización es una cascada compleja de eventos moleculares y celulares que transforman una unión quirúrgica en una estructura vascular funcional e integrada.
La cicatrización de una anastomosis vascular sigue las fases generales de la curación de heridas, pero con particularidades debido a la naturaleza tubular y el flujo sanguíneo constante:
-
Fase Inflamatoria (días 0-5): Inmediatamente después de la anastomosis, se produce una respuesta inflamatoria aguda. La sangre entra en contacto con el tejido expuesto, activando la cascada de coagulación y formando un trombo plaquetario y de fibrina. Los leucocitos, especialmente neutrófilos y macrófagos, infiltran el sitio para limpiar los detritos celulares y liberar citocinas y factores de crecimiento que inician la siguiente fase.
-
Fase Proliferativa (días 5-21): Durante esta fase, las células endoteliales adyacentes al sitio de la anastomosis comienzan a migrar y proliferar, cubriendo la superficie interna expuesta del vaso. Simultáneamente, las células de músculo liso vascular y los fibroblastos migran desde la media y la adventicia hacia la íntima, depositando colágeno y otros componentes de la matriz extracelular. Esta proliferación puede ser beneficiosa para fortalecer la unión, pero un exceso puede llevar a la hiperplasia intimal, un engrosamiento de la pared interna del vaso que puede causar estenosis.
-
Fase de Remodelación (semanas a meses): En esta etapa, el tejido cicatricial inicial es reemplazado gradualmente por una estructura más organizada y funcional. El colágeno se reorienta y se fortalece, y las células de músculo liso se diferencian y adquieren una morfología más contráctil. El flujo sanguíneo continuo y el estrés hemodinámico juegan un papel crucial en la remodelación, guiando la orientación de las células y la matriz. Factores de crecimiento como el PDGF (Factor de Crecimiento Derivado de Plaquetas) y el TGF-β (Factor de Crecimiento Transformante beta) son vitales para regular la proliferación celular y la síntesis de matriz.
Factores como la tensión en la línea de sutura, la presencia de infección, el estado nutricional del paciente y enfermedades subyacentes (como diabetes o aterosclerosis) pueden influir significativamente en la calidad y el éxito de la cicatrización anastomótica. Una técnica quirúrgica meticulosa que minimice el trauma tisular y asegure una buena coaptación de los bordes es fundamental para optimizar este proceso.
Beneficios y Aplicaciones Clínicas de la Anastomosis Vascular
La anastomosis vascular es una de las intervenciones más versátiles y vitales en la cirugía moderna. Sus beneficios se extienden a través de múltiples especialidades, transformando pronósticos y mejorando la calidad de vida de innumerables pacientes.
Cirugía Cardíaca
-
Bypass de Arteria Coronaria (CABG): Es la aplicación más conocida. En pacientes con enfermedad coronaria severa, se utiliza un injerto (vena safena de la pierna o arteria mamaria interna del tórax) para crear una nueva ruta de flujo sanguíneo que rodea las arterias coronarias ocluidas. Las anastomosis son cruciales para conectar el injerto a la aorta y a la arteria coronaria distal a la obstrucción.
-
Trasplante Cardíaco: La conexión de los grandes vasos (aorta y arteria pulmonar) del corazón donado a los vasos correspondientes del receptor es un paso fundamental para el éxito del trasplante.
Cirugía Vascular Periférica
-
Bypass de Arterias Periféricas: Similar al CABG, pero en las extremidades. Se realizan anastomosis para desviar el flujo sanguíneo alrededor de arterias bloqueadas en las piernas o brazos, previniendo la isquemia, el dolor y, en casos graves, la amputación.
-
Revascularización de Extremidades: En traumas severos con daño vascular, las anastomosis son esenciales para restaurar el flujo sanguíneo y salvar la extremidad.
Trasplante de Órganos
La anastomosis vascular es el corazón de cualquier trasplante de órgano. Sin conexiones vasculares funcionales, el órgano trasplantado no puede recibir sangre y, por lo tanto, no puede sobrevivir. Esto incluye:
-
Trasplante Renal: La arteria y la vena renal del riñón donado se anastomosan a los vasos ilíacos del receptor.
-
Trasplante Hepático: Requiere múltiples anastomosis, incluyendo la arteria hepática, la vena porta y la vena cava.
-
Trasplante Pulmonar: Las arterias y venas pulmonares se conectan.
Neurocirugía
-
Bypass Intracraneal (EC-IC Bypass): En casos seleccionados de oclusión arterial cerebral donde el flujo sanguíneo es insuficiente, se puede realizar una anastomosis entre una arteria extracraneal (ej., arteria temporal superficial) y una arteria intracraneal para mejorar la perfusión cerebral.
Microcirugía Reconstructiva
-
Reimplante de Extremidades o Dedos: Cuando una extremidad o un dígito es amputado, la reanastomosis de las arterias y venas bajo un microscopio es crucial para restaurar la circulación y la viabilidad del tejido.
-
Colgajos Libres: En cirugía plástica y reconstructiva, se transfiere tejido (un colgajo) de una parte del cuerpo a otra. Para que el colgajo sobreviva, sus pequeños vasos sanguíneos deben ser microanastomosados a los vasos del sitio receptor.
Alerta Médica: Complicaciones de la Anastomosis Vascular
Aunque las anastomosis vasculares son procedimientos que salvan vidas, no están exentas de riesgos. La complicación más temida es la trombosis de la anastomosis, donde se forma un coágulo que ocluye el vaso, llevando a la isquemia del tejido distal. Otras complicaciones incluyen la estenosis (estrechamiento) por hiperplasia intimal, hemorragia en la línea de sutura, infección y la formación de un aneurisma anastomótico. Es crucial el seguimiento postoperatorio y el control de factores de riesgo como la diabetes, el tabaquismo y la hipertensión para asegurar la permeabilidad y longevidad de la anastomosis.
Desafíos, Complicaciones y Futuro de la Anastomosis
A pesar de los avances, la anastomosis vascular sigue presentando desafíos significativos. La búsqueda de la anastomosis perfecta, aquella que sea duradera, completamente permeable y libre de complicaciones, es un motor constante de investigación y desarrollo. Las complicaciones más comunes incluyen:
-
Trombosis: La formación de coágulos en el sitio de la anastomosis es la principal causa de falla temprana. Puede ser precipitada por una técnica quirúrgica deficiente, flujo sanguíneo lento, o una superficie luminal irregular que favorezca la adhesión plaquetaria.
-
Estenosis: El estrechamiento de la anastomosis a lo largo del tiempo, a menudo debido a la hiperplasia intimal, es una causa común de falla a largo plazo. Esta proliferación excesiva de células musculares lisas en la íntima reduce el diámetro del vaso.
-
Hemorragia: La fuga de sangre de la línea de sutura puede ocurrir si las suturas no son lo suficientemente apretadas o si hay una coagulopatía subyacente.
-
Infección: Como cualquier procedimiento quirúrgico, existe el riesgo de infección, especialmente si se utilizan materiales protésicos.
-
Aneurisma Anastomótico: Una dilatación o debilidad en el sitio de la unión, que puede romperse. Aunque raro, es una complicación grave.
Innovaciones y Futuro
El futuro de la anastomosis vascular se perfila con innovaciones que buscan superar estos desafíos:
-
Bioingeniería de Tejidos y Vasos Sanguíneos Artificiales: La creación de injertos vasculares bioingenieriles que mimetizan las propiedades de los vasos naturales promete reducir las complicaciones asociadas con los materiales sintéticos y los injertos autólogos limitados.
-
Técnicas Robóticas y Asistidas por Imagen: La robótica ofrece una mayor precisión y control en la sutura, especialmente en espacios confinados o para vasos muy pequeños. La guía por imagen en tiempo real puede optimizar la colocación y verificar la permeabilidad.
-
Nuevos Biomateriales y Adhesivos: Se investigan adhesivos tisulares biocompatibles y selladores que podrían reducir la necesidad de suturas, minimizando el trauma y acelerando el procedimiento. Los materiales de sutura con propiedades anti-trombóticas o pro-curativas también están en desarrollo.
-
Terapias Celulares y Farmacológicas: La investigación se centra en terapias que modulen la respuesta de cicatrización en el sitio de la anastomosis, inhibiendo la hiperplasia intimal y promoviendo una endotelización saludable. Esto incluye el uso de células madre o la liberación local de fármacos.
La anastomosis vascular, en su esencia, es un acto de reconexión. Ya sea que ocurra naturalmente para proteger el cuerpo o sea realizada por manos expertas para restaurar la vida, representa una danza intrincada entre la biología y la tecnología. A medida que nuestra comprensión de la fisiología vascular y la ingeniería de materiales avanza, la capacidad de crear uniones vasculares perfectas se acerca cada vez más, prometiendo un futuro donde las enfermedades vasculares y el trauma tengan consecuencias aún menos devastadoras.
Conclusión
La anastomosis vascular es mucho más que una simple conexión de vasos; es un proceso fundamental que subyace a la vida misma y a gran parte de la medicina moderna. Desde las intrincadas redes colaterales que protegen nuestros órganos vitales, hasta las delicadas suturas que permiten el trasplante de un corazón, la capacidad de unir y reparar los conductos sanguíneos es una maravilla de la evolución y de la ingeniería humana.
Hemos explorado cómo la naturaleza ha perfeccionado este arte para garantizar la resiliencia del cuerpo, y cómo la cirugía ha emulado y expandido estas capacidades para abordar patologías que antes eran intratables. La fisiología molecular de la cicatrización anastomótica, con su compleja orquestación de células y factores de crecimiento, es un testimonio de la intrincada maquinaria biológica que trabaja incansablemente para restaurar la integridad. Los beneficios clínicos de la anastomosis son incalculables, abarcando desde la revascularización cardíaca hasta la reconstrucción microquirúrgica, salvando extremidades y permitiendo la vida de órganos trasplantados.
Sin embargo, los desafíos persisten. Las complicaciones como la trombosis y la estenosis nos recuerdan la fragilidad de estas uniones y la necesidad continua de innovación. El futuro de la anastomosis vascular se vislumbra brillante, con avances en bioingeniería, robótica y terapias celulares que prometen hacer estos procedimientos aún más seguros, duraderos y accesibles. En última instancia, la anastomosis vascular es un recordatorio poderoso de la intrínseca interconexión de la vida y la constante búsqueda humana por preservar y restaurar su flujo vital.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.