Inmunoglobulina A (IgA): El Escudo Inmune de tus Mucosas
Resumen Clínico Rápido
🔬 Clasificación
Inmunoglobulina principal en secreciones
⚙️ Función
Defensa de mucosas y neutralización
📋 Impacto
Crucial para la inmunidad adaptativa y la microbiota
La Inmunoglobulina A (IgA): El Escudo Secreto de tu Mucosa
En el vasto y complejo universo de la inmunología, existen guardianes especializados, cada uno con una misión específica. Entre ellos, la Inmunoglobulina A (IgA) emerge como un protagonista silencioso pero formidable, actuando como la primera línea de defensa en las superficies mucosas de nuestro organismo. Desde el tracto digestivo y respiratorio hasta las lágrimas y la leche materna, la IgA es el centinela que patrulla incansablemente nuestras fronteras externas, neutralizando amenazas antes de que puedan penetrar y causar estragos. Su singularidad radica no solo en su abundancia, sino en su sofisticada estrategia de protección que minimiza la inflamación, una característica vital para mantener la homeostasis en entornos tan dinámicos como el intestino. Comprender la IgA es desvelar uno de los mecanismos más elegantes y eficientes de la inmunidad adaptativa, esencial para nuestra salud y bienestar diarios.
Resumen Clínico
-
Punto clave 1: La IgA es la inmunoglobulina más abundante en las secreciones mucosas del cuerpo, constituyendo la primera línea de defensa contra patógenos.
-
Punto clave 2: Se presenta principalmente en dos formas: monomérica en el suero y dimérica (IgA secretora, sIgA) en las secreciones exocrinas.
-
Punto clave 3: Su función principal es la exclusión inmunológica, previniendo la adhesión de microorganismos y la neutralización de toxinas sin inducir una respuesta inflamatoria excesiva.
Si mis niveles de IgA son bajos, mi sistema inmune es débil y siempre me enfermaré.
Mientras que la deficiencia de IgA es la inmunodeficiencia primaria más común, muchas personas son asintomáticas. El cuerpo a menudo compensa con otras inmunoglobulinas, y la gravedad de los síntomas varía ampliamente. Un diagnóstico preciso es clave para entender el impacto real.
Propósito Evolutivo: La Primera Línea de Defensa en las Fronteras del Cuerpo
La evolución ha dotado a los organismos de mecanismos ingeniosos para sobrevivir en un mundo plagado de patógenos. La IgA es un testimonio de esta ingeniería biológica, desarrollando una estrategia defensiva única para proteger las vastas superficies mucosas que conectan nuestro interior con el entorno externo. Estas superficies, que suman cientos de metros cuadrados, son puntos de entrada críticos para bacterias, virus, hongos y alérgenos. A diferencia de otras inmunoglobulinas que operan principalmente en el torrente sanguíneo o los tejidos, la IgA se especializa en la inmunidad de superficie, creando un escudo protector donde más se necesita: en las puertas de entrada del cuerpo.
Su propósito evolutivo es doble: primero, prevenir activamente la colonización y la invasión de patógenos a través de las mucosas, y segundo, hacerlo de una manera que minimice el daño colateral al propio tejido del huésped. Una respuesta inflamatoria constante en el intestino, por ejemplo, sería perjudicial para la absorción de nutrientes y la integridad de la barrera. La IgA cumple esta función de ‘guardián de la paz’, neutralizando amenazas de manera eficiente sin desencadenar una cascada inflamatoria descontrolada, lo que la convierte en una pieza clave para mantener la homeostasis mucosal.
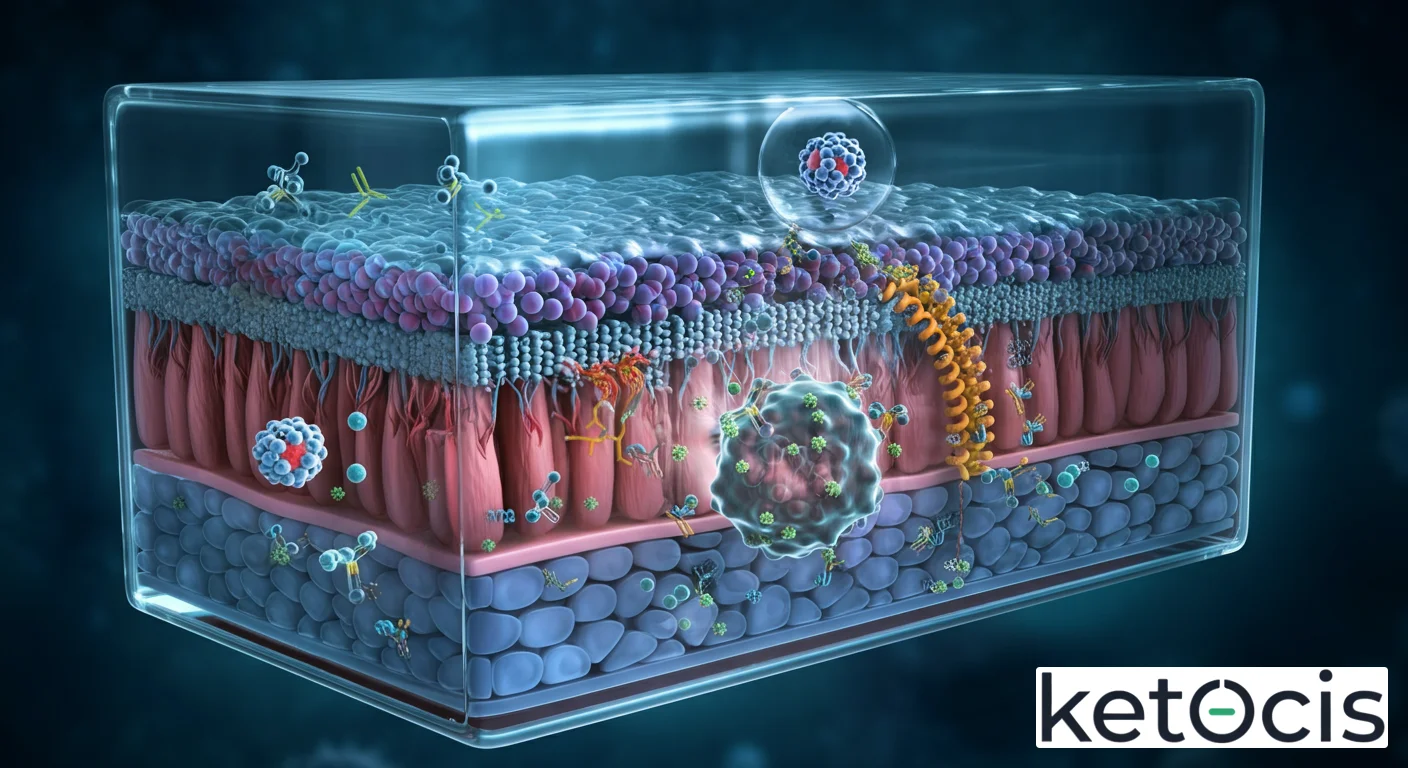
Fisiología Molecular: Estructura, Producción y Transporte de la IgA
La eficacia de la IgA reside en su intrincada estructura y en el sofisticado proceso por el cual es producida y transportada a sus sitios de acción. Entender su fisiología molecular es fundamental para apreciar su rol defensivo.
Estructura de la IgA: Monómeros, Dímeros y el Componente Secretor
La IgA existe en dos formas principales: la IgA monomérica y la IgA secretora (sIgA). La IgA monomérica se encuentra predominantemente en el suero sanguíneo y, aunque es importante, su función es complementaria a la forma secretora. La sIgA, en cambio, es la estrella de la inmunidad mucosal. Esta forma dimérica se compone de dos moléculas de IgA unidas por una pequeña proteína llamada cadena J. Lo que realmente confiere a la sIgA su resistencia y funcionalidad en los ambientes hostiles de las mucosas es la adición del componente secretor (SC), una porción de un receptor que la protege de la degradación por enzimas proteolíticas.
Existen dos subclases de IgA en humanos, IgA1 e IgA2, que difieren sutilmente en su estructura y susceptibilidad a las proteasas bacterianas. La IgA1 es más abundante en suero y en la mayoría de las secreciones, mientras que la IgA2 es más prevalente en el intestino grueso y en entornos donde las bacterias productoras de proteasas son comunes, reflejando una adaptación local a diferentes desafíos microbianos.
Síntesis y Secreción: Un Viaje desde las Células Plasmáticas hasta la Luz Mucosal
La producción de IgA es un proceso altamente coordinado que comienza en el Tejido Linfoide Asociado a Mucosas (MALT), que incluye estructuras como las Placas de Peyer en el intestino, las amígdalas y los adenoides. Aquí, las células B, tras ser activadas por antígenos y recibir señales de las células T, se diferencian en células plasmáticas productoras de IgA. Estas células plasmáticas migran a la lámina propia, justo debajo del epitelio mucosal, donde comienzan a secretar IgA dimérica.
El transporte de esta IgA dimérica a través de las células epiteliales hacia la luz mucosal es un evento clave. Un receptor especializado en la superficie basolateral de las células epiteliales, conocido como receptor de inmunoglobulina polimérica (pIgR), se une a la IgA dimérica. Una vez unida, la IgA es internalizada y transportada a través de la célula en un proceso llamado transcitosis. Durante este viaje, una porción del pIgR se escinde y permanece unida a la IgA, formando el componente secretor (SC) y dando lugar a la IgA secretora (sIgA), lista para patrullar la saliva, las lágrimas, la leche materna, las secreciones bronquiales, urogenitales y, sobre todo, el tracto gastrointestinal.
Mecanismos de Acción: Cómo la IgA Protege tu Organismo
La IgA secretora ejerce su protección a través de múltiples mecanismos que, en conjunto, forman una estrategia de defensa robusta pero sutil, diseñada para mantener la paz en las superficies mucosas.
Inmunidad de Exclusión y Neutralización
El mecanismo más conocido de la IgA es la inmunidad de exclusión. La sIgA se une a patógenos como bacterias, virus y parásitos, impidiendo que se adhieran a las células epiteliales y, por lo tanto, bloqueando su colonización y posterior invasión. Al evitar la adhesión, la IgA facilita que estos microorganismos sean eliminados mecánicamente por el flujo de moco o por los movimientos peristálticos del intestino.
Además de la exclusión, la IgA es una potente neutralizadora. Puede unirse directamente a toxinas bacterianas y virales, impidiendo que ejerzan sus efectos dañinos. Por ejemplo, la IgA en la leche materna juega un papel crucial en la protección de los recién nacidos contra infecciones gastrointestinales al neutralizar patógenos y toxinas en su tracto digestivo inmaduro.
Agregación y Mantenimiento de la Eubiosis
La sIgA también puede inducir la agregación de patógenos y partículas antigénicas. Al agrupar estas amenazas, las hace más fáciles de atrapar en el moco y de eliminar. Este mecanismo reduce la carga antigénica general en la superficie mucosal, disminuyendo la probabilidad de una respuesta inflamatoria excesiva.
Un papel emergente y fascinante de la IgA es su interacción con la microbiota intestinal. La IgA recubre selectivamente ciertas bacterias comensales, ayudando a mantener un equilibrio saludable (eubiosis) y previniendo la sobrepoblación de especies potencialmente patógenas. Esta «inmunidad de selección» es crucial para el desarrollo y la modulación del microbioma, influenciando la salud metabólica y la función inmune general.
Biohacking para tu IgA
Optimiza tu IgA fortaleciendo la barrera intestinal y nutriendo tu microbiota. Consume alimentos ricos en fibra prebiótica (si es compatible con tu dieta, como la fibra de psyllium, inulina o almidón resistente cocido y enfriado), probióticos de calidad y nutrientes esenciales como la vitamina D, vitamina A y zinc. Estos elementos son cruciales para la salud de las células inmunes en el MALT y la producción eficiente de IgA.
IgA en la Salud y la Enfermedad: Un Marcador Crucial
Los niveles y la funcionalidad de la IgA son indicadores vitales de la salud inmunológica mucosal, y sus alteraciones pueden manifestarse en diversas condiciones clínicas.
Deficiencias de IgA: La Inmunodeficiencia Primaria Más Común
La deficiencia selectiva de IgA (sIgAD) es la inmunodeficiencia primaria más común en humanos, afectando a aproximadamente 1 de cada 600 personas. Muchas personas con sIgAD son asintomáticas, ya que otras inmunoglobulinas pueden compensar parcialmente la ausencia de IgA. Sin embargo, algunos individuos pueden experimentar una mayor susceptibilidad a infecciones recurrentes del tracto respiratorio, gastrointestinal y urogenital. También se ha asociado con un riesgo aumentado de enfermedades autoinmunes y alérgicas. El diagnóstico se realiza midiendo los niveles séricos de IgA, pero es crucial recordar que los niveles en suero no siempre reflejan la IgA secretora.
Enfermedades Asociadas a la IgA
La IgA no solo es un marcador de defensa, sino que también puede estar implicada en la patogénesis de ciertas enfermedades:
-
Enfermedad Celíaca: La detección de anticuerpos IgA antitransglutaminasa tisular (tTG-IgA) es un pilar diagnóstico para esta enfermedad autoinmune, donde el sistema inmune reacciona al gluten dañando el intestino delgado.
-
Nefropatía por IgA (Enfermedad de Berger): Es la glomerulonefritis primaria más común a nivel mundial, caracterizada por depósitos de IgA en los glomérulos renales, lo que puede conducir a daño renal progresivo.
-
Vasculitis por IgA (Púrpura de Henoch-Schönlein): Una vasculitis sistémica que afecta predominantemente a niños, caracterizada por depósitos de IgA en los vasos sanguíneos pequeños, causando erupciones cutáneas, artritis, dolor abdominal y, en ocasiones, afectación renal.
Rol en el Eje Intestino-Cerebro
La investigación emergente sugiere que la IgA secretora en el intestino puede jugar un papel en la modulación del eje intestino-cerebro. Al influir en la composición y función de la microbiota intestinal, la IgA puede indirectamente afectar la producción de neurotransmisores, la integridad de la barrera intestinal y la señalización inmune que impacta directamente en la salud cerebral, el estado de ánimo y la función cognitiva.
IgA y el Contexto Metabólico: Cetosis y Ayuno
El impacto de estados metabólicos como la cetosis y el ayuno en la inmunidad mucosal, y específicamente en la IgA, es un área de creciente interés. Si bien la investigación directa sobre IgA y dietas cetogénicas o ayuno prolongado aún está en sus primeras etapas y a menudo es compleja debido a la variabilidad individual, podemos inferir algunas conexiones basadas en la fisiología conocida.
Las dietas cetogénicas son conocidas por su capacidad para reducir la inflamación sistémica. Dado que la IgA opera en un entorno que busca minimizar la inflamación, una reducción general en los marcadores inflamatorios sistémicos podría, en teoría, crear un ambiente más propicio para una función IgA saludable. Además, la cetosis puede influir en la composición de la microbiota intestinal, y como hemos visto, la IgA es un actor clave en la modulación de este ecosistema. Un cambio hacia una microbiota más diversa y beneficiosa bajo cetosis podría optimizar indirectamente la producción y la función de la IgA.
El ayuno intermitente y el ayuno prolongado activan procesos como la autofagia, que son cruciales para la limpieza celular y la regeneración. En el contexto inmune, la autofagia puede mejorar la función de las células inmunes, incluyendo aquellas que producen IgA. Además, el ayuno puede promover la integridad de la barrera intestinal, reduciendo la translocación de antígenos y, por ende, la carga sobre el sistema inmune mucosal. Una barrera intestinal robusta es fundamental para que la IgA pueda realizar su trabajo de exclusión de manera efectiva. Sin embargo, es vital asegurar una nutrición adecuada durante los períodos de alimentación para apoyar la síntesis de proteínas y la función inmune, ya que el ayuno extremo o las deficiencias nutricionales podrían comprometer la producción de IgA.
Optimización de la Función de la IgA: Estrategias de Biohacking
Mantener una IgA robusta es fundamental para una inmunidad mucosal eficaz. Aquí, algunas estrategias de biohacking basadas en la evidencia para apoyar su función:
-
Salud Intestinal Prioritaria: Dado que la mayor parte de la IgA se produce en el intestino, la salud gastrointestinal es primordial. Consumir una dieta rica en fibras prebióticas (como las que se encuentran en vegetales de hoja verde, cebollas, ajo y algunos tubérculos, adaptadas a una dieta cetogénica si es el caso), alimentos fermentados (kéfir, chucrut) y un buen suplemento probiótico puede nutrir la microbiota y apoyar el MALT. Evita los alimentos procesados y los azúcares refinados que pueden alterar el equilibrio intestinal.
-
Nutrientes Clave: Asegura una ingesta adecuada de vitamina D, vitamina A, y zinc. Estos micronutrientes son cruciales para el desarrollo y la función de las células inmunes, incluyendo las células plasmáticas productoras de IgA y la integridad de la barrera epitelial. La vitamina C y el selenio también juegan un papel importante como antioxidantes y moduladores inmunes.
-
Manejo del Estrés Crónico: El estrés psicológico crónico puede suprimir la función inmune, incluyendo la producción de IgA. Practicar técnicas de reducción de estrés como la meditación, el yoga, la atención plena o simplemente pasar tiempo en la naturaleza puede tener un impacto positivo en tus niveles de IgA.
-
Sueño de Calidad: Un sueño reparador es esencial para la función inmune. La privación crónica del sueño puede comprometer la capacidad del cuerpo para producir y mantener una respuesta inmune efectiva, incluyendo la secreción de IgA.
-
Evitar Irritantes Mucosales: Reducir la exposición a alérgenos conocidos, toxinas ambientales y contaminantes puede disminuir la carga inflamatoria sobre las mucosas, permitiendo que la IgA opere de manera más eficiente.
Alerta Médica: No Auto-Diagnostiques Deficiencias de IgA
Si bien es tentador interpretar los resultados de pruebas de IgA por cuenta propia, la deficiencia o los niveles alterados de IgA son complejos. Un bajo nivel sérico de IgA no siempre significa una inmunodeficiencia grave, y los niveles elevados pueden indicar inflamación o autoinmunidad. Siempre consulta a un profesional de la salud para una interpretación adecuada y un plan de manejo, especialmente si experimentas síntomas recurrentes o graves.
Mitos Comunes sobre la IgA y su Realidad Científica
Como con muchos aspectos de la salud, la IgA no está exenta de mitos. Es crucial separar la ficción de la evidencia científica.
Mito: “Tener niveles altos de IgA siempre es bueno, significa un sistema inmune fuerte.”
Realidad Científica: Si bien la IgA es un componente vital de la inmunidad, niveles persistentemente elevados de IgA sérica o secretora pueden ser un signo de inflamación crónica, infecciones activas, o incluso enfermedades autoinmunes como la nefropatía por IgA o la enfermedad celíaca. Un sistema inmune equilibrado no siempre se traduce en niveles máximos de un solo componente, sino en una respuesta adecuada y regulada.
Mito: “Si tienes deficiencia de IgA, siempre estarás enfermo y tu vida estará comprometida.”
Realidad Científica: La deficiencia selectiva de IgA es la inmunodeficiencia primaria más común, pero muchos individuos son completamente asintomáticos o experimentan síntomas leves. El cuerpo a menudo compensa con otras inmunoglobulinas o mecanismos de defensa. Aunque algunos pueden tener mayor riesgo de infecciones o autoinmunidad, la gravedad varía enormemente y no todos los casos son severos.
Mito: “Los suplementos de IgA pueden curar las alergias o enfermedades autoinmunes.”
Realidad Científica: No hay evidencia científica sólida que respalde la idea de que los suplementos de IgA (cuando se ingieren) puedan «curar» alergias o enfermedades autoinmunes. La IgA es una proteína y, como tal, sería digerida en el tracto gastrointestinal si se ingiriera oralmente, perdiendo su función inmunológica intacta. El enfoque debe ser en apoyar la producción endógena de IgA a través de la salud intestinal y nutrición.
La Inmunoglobulina A es mucho más que una simple molécula; es un sistema de defensa sofisticado y adaptable que actúa como el guardián principal de nuestras vastas superficies mucosas. Su habilidad para neutralizar patógenos, modular la microbiota intestinal y hacerlo con una mínima respuesta inflamatoria, subraya su importancia crítica para nuestra salud. Desde su intrincada estructura hasta su producción y transporte, cada aspecto de la IgA revela una obra maestra de la biología. Al comprender y apoyar este escudo secreto, podemos fortalecer nuestra primera línea de defensa y fomentar un bienestar integral.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.