Inmunidad Activa: La Defensa Maestra del Organismo | Guía Ketocis
Resumen Clínico Rápido
🔬 Clasificación
Adaptativa, Específica, Duradera
⚙️ Función Principal
Generación de memoria inmunológica para protección futura
📋 Impacto en Salud Pública
Base de la inmunidad de rebaño y erradicación de enfermedades
¿Qué es la Inmunidad Activa? La Defensa Maestra del Organismo
En el vasto y complejo universo de la biología humana, la capacidad de defendernos de invasores microscópicos es fundamental para la supervivencia. Esta habilidad intrínseca, perfeccionada a lo largo de millones de años de evolución, se orquesta a través de un sistema inmunitario sofisticado. Dentro de este entramado, la inmunidad activa emerge como la piedra angular de la protección a largo plazo, una estrategia biológica que permite a nuestro organismo no solo combatir una infección actual, sino también recordar y prepararse para futuros encuentros con el mismo patógeno. A diferencia de la inmunidad pasiva, que ofrece una protección temporal mediante anticuerpos preformados, la inmunidad activa implica una participación directa y adaptativa del propio cuerpo en la generación de su arsenal defensivo.
Esta guía enciclopédica, redactada con el rigor de un investigador médico PhD y la claridad de un copywriter clínico, desentrañará los misterios de la inmunidad activa. Exploraremos su propósito evolutivo, su intrincada fisiología molecular, los invaluables beneficios que confiere y desmentiremos algunos mitos comunes. Nuestro objetivo es proporcionar una comprensión profunda y autoritativa, equipándolo con el conocimiento necesario para apreciar y optimizar este prodigioso mecanismo de defensa.
Resumen Clínico
- La inmunidad activa es la capacidad del cuerpo para producir sus propios anticuerpos y células inmunes en respuesta a un patógeno o antígeno, confiriendo protección duradera.
- Se adquiere de forma natural (tras una infección) o artificial (mediante vacunación), ambas vías estimulan la memoria inmunológica.
- Los linfocitos B y linfocitos T son actores clave, responsables de la especificidad y la memoria de la respuesta.
- Es esencial para la protección individual a largo plazo y para el establecimiento de la inmunidad de rebaño en la población.
- Factores como la nutrición, el sueño y la vacunación son cruciales para su óptimo funcionamiento.
Propósito Evolutivo: La Supervivencia a Través de la Adaptación Inmune
Desde los albores de la vida multicelular, los organismos han estado inmersos en una carrera armamentista evolutiva con los patógenos. Bacterias, virus, hongos y parásitos han desarrollado innumerables estrategias para invadir y explotar a sus huéspedes. En respuesta, los sistemas inmunitarios han co-evolucionado, desarrollando mecanismos cada vez más sofisticados para detectar, eliminar y recordar a estos invasores. El propósito evolutivo fundamental de la inmunidad activa es asegurar la supervivencia del individuo y, por extensión, de la especie, al proporcionar una defensa adaptativa que puede aprender de las amenazas pasadas.
La capacidad de “recordar” un patógeno es una ventaja evolutiva monumental. Un encuentro inicial con un agente infeccioso es a menudo una batalla costosa, que consume recursos y puede incluso ser fatal. Sin embargo, si el organismo sobrevive, la inmunidad activa garantiza que la siguiente exposición al mismo patógeno sea neutralizada de manera mucho más rápida y eficiente, a menudo antes de que se manifiesten los síntomas de la enfermedad. Esta memoria inmunológica permite que las poblaciones desarrollen una resistencia colectiva a enfermedades endémicas, reduciendo la carga de morbilidad y mortalidad a lo largo del tiempo. Es, en esencia, un sistema de aprendizaje biológico que optimiza la defensa con cada nueva experiencia, un testimonio de la increíble capacidad de adaptación de la vida.
Las vacunas sobrecargan o debilitan el sistema inmune de los niños.
Las vacunas exponen al sistema inmune a antígenos de forma controlada y segura, estimulando la producción de anticuerpos y células de memoria sin causar la enfermedad. Esto prepara al cuerpo para futuras exposiciones reales, fortaleciendo su capacidad de respuesta sin sobrecargarlo. De hecho, el sistema inmune humano es capaz de responder simultáneamente a una vasta cantidad de antígenos, y la exposición antigénica de las vacunas es mínima en comparación con los desafíos diarios del entorno.
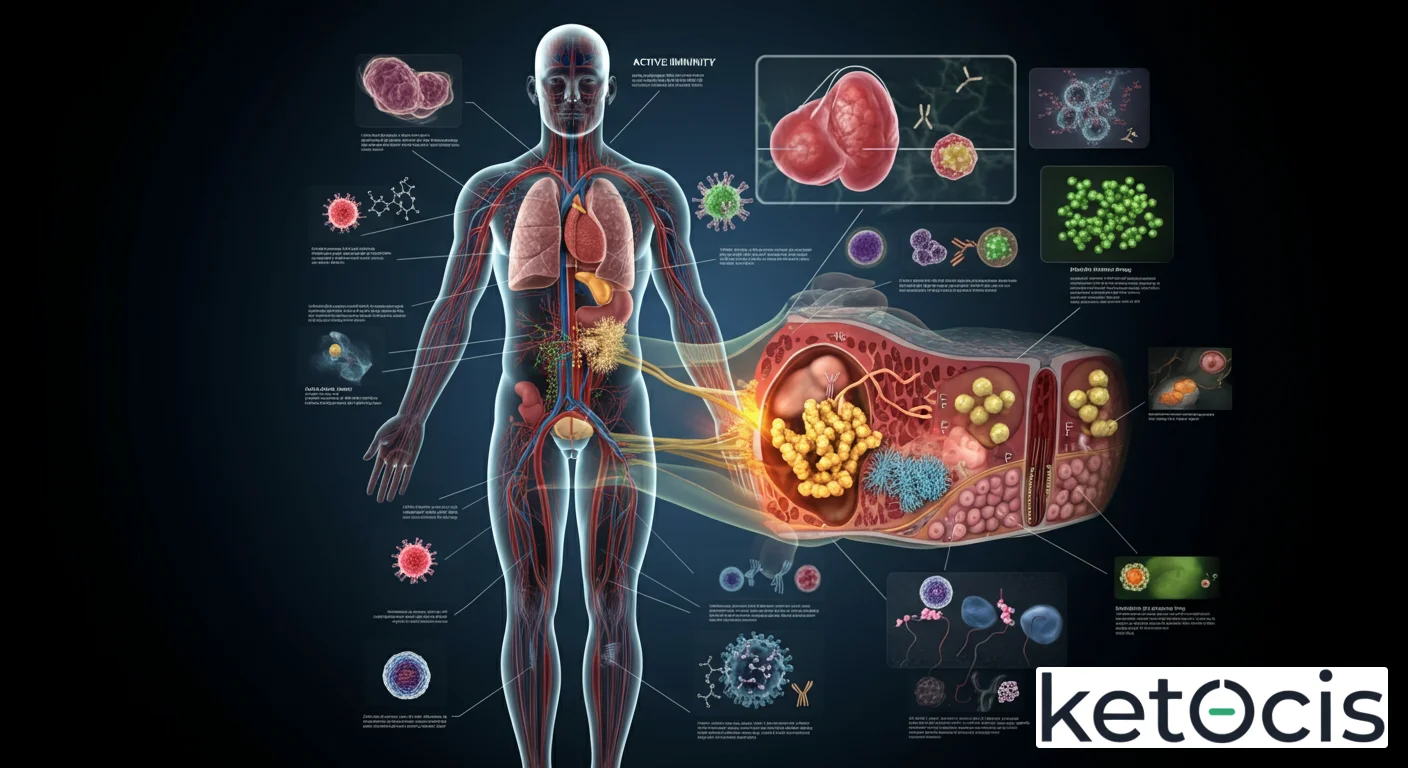
Fisiología Molecular: El Intrincado Ballet de Células y Moléculas
La inmunidad activa es un proceso maravillosamente complejo, orquestado por una red de células especializadas y moléculas señalizadoras que trabajan en perfecta sincronía. En su esencia, implica el reconocimiento de elementos extraños, conocidos como antígenos, y la subsecuente generación de una respuesta inmune específica y duradera.
Tipos de Inmunidad Activa
La inmunidad activa se puede adquirir de dos maneras principales, ambas con el mismo resultado final: la producción de células de memoria y anticuerpos:
-
Inmunidad Activa Natural: Se desarrolla cuando una persona se expone a un patógeno en su entorno natural y experimenta una infección. Por ejemplo, cuando alguien contrae la gripe, su sistema inmune monta una respuesta para combatirla. Durante este proceso, produce anticuerpos específicos y células T de memoria que pueden reconocer y atacar al virus si se encuentra de nuevo en el futuro. Esta es la forma más antigua y fundamental de adquirir inmunidad activa.
-
Inmunidad Activa Artificial: Se induce deliberadamente a través de la vacunación. Las vacunas contienen antígenos (partes del patógeno, patógenos debilitados o inactivados, o material genético que codifica antígenos) que estimulan una respuesta inmune sin causar la enfermedad completa. Este método permite al cuerpo desarrollar una memoria inmunológica protectora de forma segura y controlada, preparando al individuo para una exposición real sin el riesgo asociado a la infección natural. Es una de las intervenciones de salud pública más exitosas de la historia.
Los Actores Clave del Sistema Inmune Adaptativo
La orquesta de la inmunidad activa cuenta con solistas y secciones enteras dedicadas a tareas específicas:
-
Antígenos: Son cualquier molécula (proteínas, polisacáridos, lípidos) que el sistema inmune reconoce como extraña y que es capaz de provocar una respuesta inmune. Pueden ser componentes de patógenos, toxinas o incluso células tumorales.
-
Células Presentadoras de Antígenos (APC): Principalmente células dendríticas, macrófagos y linfocitos B. Su función es capturar antígenos, procesarlos y presentarlos en su superficie, en asociación con moléculas del Complejo Mayor de Histocompatibilidad (MHC), a los linfocitos T. Este paso es crucial para iniciar la respuesta inmune adaptativa.
-
Linfocitos T: Un tipo de glóbulo blanco que madura en el timo. Existen varios subtipos:
- Linfocitos T Colaboradores (CD4+): Actúan como directores de orquesta, reconociendo antígenos presentados por APCs en MHC de clase II. Liberan citocinas que activan a otros linfocitos B y T citotóxicos, amplificando la respuesta inmune.
- Linfocitos T Citotóxicos (CD8+): Son los “asesinos” del sistema inmune, reconociendo y destruyendo células infectadas por virus o células cancerosas que presentan antígenos en MHC de clase I.
- Linfocitos T de Memoria: Persisten durante largos periodos, listos para una respuesta rápida y potente ante una reexposición al mismo antígeno.
-
Linfocitos B: Otro tipo de glóbulo blanco que madura en la médula ósea. Su función principal es producir anticuerpos. Cuando un linfocito B encuentra un antígeno para el cual tiene un receptor específico y recibe la señal de un linfocito T colaborador, se diferencia en células plasmáticas, que son fábricas de anticuerpos, y en linfocitos B de memoria.
-
Anticuerpos: También conocidos como inmunoglobulinas, son proteínas en forma de Y producidas por las células plasmáticas. Se unen específicamente a los antígenos, neutralizándolos directamente, marcándolos para su destrucción por otras células inmunes (como los macrófagos) o activando el sistema del complemento.
El proceso comienza cuando una APC, como una célula dendrítica, detecta un patógeno, lo fagocita y presenta fragmentos antigénicos en su superficie. Luego, migra a los órganos linfoides (ganglios linfáticos, bazo) donde interactúa con linfocitos T vírgenes. Si un linfocito T colaborador reconoce el antígeno presentado, se activa y prolifera, diferenciándose en células T efectoras y de memoria. Estas células T activadas, a su vez, ayudan a los linfocitos B que también han encontrado el mismo antígeno a activarse, proliferar y diferenciarse en células plasmáticas productoras de anticuerpos y en linfocitos B de memoria. Este proceso, conocido como selección clonal y expansión clonal, asegura que solo las células inmunes específicas para el patógeno se multipliquen masivamente, creando un ejército altamente especializado para eliminar la amenaza. La persistencia de las células de memoria T y B es lo que confiere la protección a largo plazo característica de la inmunidad activa.
Biohacking Inmune: La Conexión Intestino-Cerebro-Inmunidad
¿Sabías que tu intestino es un campo de entrenamiento crucial para tu sistema inmune activo? Aproximadamente el 70-80% de las células inmunes del cuerpo residen en el tejido linfoide asociado al intestino (GALT). Un microbioma intestinal diverso y equilibrado no solo produce metabolitos beneficiosos, sino que también entrena y modula la respuesta de tus linfocitos T y B, influyendo directamente en la eficacia de tu inmunidad activa. Incorporar alimentos fermentados ricos en probióticos (kéfir, chucrut, kimchi) y fibra prebiótica (cebolla, ajo, espárragos) puede ser una estrategia poderosa para optimizar la comunicación entre tu intestino y tu sistema inmune, fortaleciendo tu capacidad para combatir patógenos. ¡Considera tu dieta como una inversión directa en tu armadura biológica!
Beneficios de una Inmunidad Activa Robusta: Más Allá de la Prevención
Los beneficios de una inmunidad activa bien desarrollada se extienden mucho más allá de la simple prevención de enfermedades. Representa una inversión biológica en la salud a largo plazo, tanto a nivel individual como colectivo.
-
Protección Duradera y Específica: El beneficio más evidente es la capacidad de nuestro cuerpo para protegerse de futuros encuentros con el mismo patógeno. La presencia de células de memoria T y B significa que la respuesta secundaria a una reexposición es más rápida, más fuerte y más eficaz que la respuesta primaria. Esto a menudo se traduce en una ausencia total de síntomas o en una enfermedad significativamente más leve.
-
Reducción de la Severidad de la Enfermedad: Incluso si la protección no es absoluta para prevenir la infección, una inmunidad activa preexistente puede mitigar drásticamente la gravedad de la enfermedad. El sistema inmune puede contener el patógeno antes de que cause un daño extenso, reduciendo la necesidad de hospitalización y el riesgo de complicaciones a largo plazo.
-
Inmunidad de Rebaño (o Comunitaria): Cuando una proporción suficientemente grande de la población es inmune a una enfermedad (ya sea por infección natural o vacunación), se crea un escudo protector para aquellos que no pueden ser inmunizados (bebés, personas con sistemas inmunes comprometidos). Esta inmunidad colectiva interrumpe las cadenas de transmisión del patógeno, haciendo que sea menos probable que se propague y protegiendo a los más vulnerables.
-
Adaptabilidad a Nuevas Amenazas: Si bien la inmunidad activa es específica, los principios de su funcionamiento permiten que el sistema inmune se adapte a nuevas cepas o variantes de patógenos a lo largo del tiempo. Aunque puede requerir una nueva exposición (o una vacuna actualizada), la maquinaria de la respuesta inmune adaptativa es inherentemente capaz de aprender y evolucionar.
-
Eliminación de Patógenos Virulentos: La capacidad de generar una respuesta inmune potente y específica es fundamental para erradicar patógenos que de otro modo causarían epidemias o pandemias devastadoras. La erradicación de la viruela y el control de la polio son testimonios del poder de la inmunidad activa a escala global.
Mitos y Realidades sobre la Inmunidad Activa
La inmunidad activa, a pesar de su importancia crítica, a menudo es objeto de malentendidos y mitos. Es fundamental disipar estas ideas erróneas con información científica precisa.
-
Mito 1: “La inmunidad natural es siempre superior a la inmunidad por vacuna.”
Realidad: Si bien la infección natural puede conferir una inmunidad robusta, no siempre es así, y el riesgo de enfermedad grave, complicaciones o muerte es significativamente mayor. La inmunidad adquirida por vacunación es predecible, segura y a menudo tan efectiva o incluso más duradera que la obtenida por infección natural para muchas enfermedades. Además, la vacunación permite evitar los riesgos inherentes de enfermarse.
-
Mito 2: “Las vacunas sobrecargan o debilitan el sistema inmune.”
Realidad: El sistema inmune es increíblemente robusto y está diseñado para responder a innumerables desafíos simultáneamente. La cantidad de antígenos en las vacunas modernas es mínima en comparación con la exposición diaria a miles de antígenos ambientales y microbianos. Las vacunas no sobrecargan ni debilitan el sistema inmune; al contrario, lo entrenan de manera segura y eficiente, preparándolo para futuras amenazas sin el riesgo de la enfermedad real.
-
Mito 3: “Una vez que se tiene inmunidad, esta dura para siempre.”
Realidad: La duración de la inmunidad activa varía considerablemente según el patógeno y el individuo. Para algunas enfermedades (como el sarampión), la inmunidad es de por vida. Para otras (como el tétanos o la tos ferina), puede disminuir con el tiempo, requiriendo dosis de refuerzo. Los virus que mutan rápidamente, como el de la gripe, requieren vacunas anuales debido a la aparición constante de nuevas cepas.
¡ALERTA! El Peligro de la Desinformación Inmune
Uno de los mayores riesgos para la salud pública en la actualidad es la proliferación de desinformación sobre la inmunidad activa y, en particular, sobre las vacunas. Afirmaciones sin base científica que sugieren que “las vacunas causan autismo” o que “es mejor contraer la enfermedad para obtener inmunidad natural” son peligrosas. Estas narrativas no solo carecen de evidencia, sino que socavan la confianza en intervenciones médicas probadas, llevando a una disminución de las tasas de vacunación y al resurgimiento de enfermedades prevenibles que pueden causar discapacidad grave o la muerte. Siempre consulte fuentes médicas y científicas autorizadas (OMS, CDC, ministerios de salud) y a profesionales sanitarios para obtener información fiable sobre su salud y la inmunidad.
Estrategias para Optimizar tu Inmunidad Activa
Aunque la inmunidad activa es un proceso inherente a nuestro cuerpo, podemos tomar medidas proactivas para apoyar y optimizar su funcionamiento. Estas estrategias se centran en mantener la salud general y proporcionar a nuestro sistema inmune las herramientas que necesita:
-
Nutrición Adecuada: Una dieta rica en vitaminas (especialmente C, D, A), minerales (zinc, selenio) y antioxidantes es fundamental. Estos micronutrientes son cofactores esenciales para las reacciones enzimáticas involucradas en la función inmune y ayudan a proteger las células del daño oxidativo. Consumir una variedad de frutas, verduras, proteínas magras y grasas saludables apoya directamente la producción y función de las células inmunes.
-
Sueño de Calidad: La privación crónica del sueño suprime la función inmune, reduciendo la producción de citocinas protectoras y afectando la actividad de los linfocitos T. Asegurar 7-9 horas de sueño reparador por noche es crucial para que el sistema inmune pueda consolidar su memoria y llevar a cabo funciones de reparación y regeneración.
-
Manejo del Estrés Crónico: El estrés prolongado eleva los niveles de cortisol, una hormona que puede suprimir la respuesta inmune, haciendo al cuerpo más vulnerable a las infecciones. Técnicas como la meditación, el yoga, la respiración profunda y el tiempo en la naturaleza pueden ayudar a modular la respuesta al estrés y, por ende, a proteger la función inmune.
-
Ejercicio Regular y Moderado: La actividad física regular, pero no excesiva, ha demostrado mejorar la circulación de las células inmunes y reducir la inflamación crónica, lo que contribuye a una mejor respuesta inmune. Sin embargo, el ejercicio extenuante sin recuperación adecuada puede tener un efecto inmunosupresor temporal.
-
Vacunación Conforme al Calendario: Seguir las recomendaciones de vacunación es la forma más directa y eficaz de adquirir inmunidad activa artificial contra enfermedades prevenibles. Las vacunas preparan el sistema inmune de manera segura, sin los riesgos asociados a la infección natural, y son fundamentales para la salud individual y comunitaria.
-
Evitar el Tabaquismo y el Consumo Excesivo de Alcohol: Ambos hábitos tienen efectos inmunosupresores bien documentados, debilitando las barreras de defensa y la capacidad de respuesta de las células inmunes.
Conclusión: La Arquitectura de Nuestra Defensa Biológica
La inmunidad activa es una de las maravillas más extraordinarias de la biología. Es el testimonio de la capacidad inherente de nuestro cuerpo para aprender, adaptarse y defenderse contra un sinfín de amenazas. Desde el propósito evolutivo de la supervivencia hasta la intrincada fisiología molecular de los linfocitos y anticuerpos, cada aspecto de la inmunidad activa subraya su papel insustituible en nuestra salud y bienestar.
Comprender cómo funciona nuestra inmunidad activa nos empodera para tomar decisiones informadas sobre nuestra salud, desde la nutrición y el estilo de vida hasta la importancia vital de la vacunación. Al nutrir y respetar nuestro sistema inmunitario, no solo nos protegemos a nosotros mismos, sino que también contribuimos a la salud y la resiliencia de nuestra comunidad. La ciencia continúa desentrañando nuevas facetas de este sistema, prometiendo avances aún mayores en la prevención y tratamiento de enfermedades. La inmunidad activa no es solo un proceso biológico; es la arquitectura fundamental de nuestra defensa, una fortaleza en constante evolución que nos permite prosperar en un mundo lleno de desafíos microscópicos.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.