Elastasa Pancreática: Guía Definitiva Glosario Ketocis
Resumen Clínico Rápido
🔬 Clasificación
Serina proteasa
⚙️ Función
Degradación de proteínas
📋 Impacto
Marcador de Insuficiencia Pancreática Exocrina
¿Qué es la Elastasa Pancreática? La Enzima Maestra de la Digestión Proteica
En el vasto y complejo universo de la fisiología humana, el sistema digestivo emerge como una orquesta de procesos intrincados, cada uno orquestado por componentes especializados para descomponer los alimentos y asimilar sus nutrientes. Entre los directores de esta sinfonía se encuentra el páncreas, una glándula multifuncional que desempeña un papel crucial tanto en la regulación hormonal como en la digestión. Dentro de su arsenal enzimático, la elastasa pancreática se erige como una proteasa formidable, indispensable para la correcta digestión de las proteínas.
Esta guía enciclopédica, diseñada para el Glosario Ketocis, se adentrará en la esencia de la elastasa pancreática, explorando su origen, mecanismo de acción, relevancia diagnóstica y su interacción con diversos estados metabólicos, incluyendo la cetosis. Comprender su función no solo es fundamental para la salud digestiva general, sino que también ofrece una ventana a la optimización metabólica y al manejo de condiciones clínicas específicas.
Resumen Clínico
- La elastasa pancreática es una serina proteasa producida exclusivamente por el páncreas, esencial para la digestión de proteínas en el intestino delgado.
- Su medición en heces (elastasa fecal) es el método más preciso y no invasivo para diagnosticar la insuficiencia pancreática exocrina (IPE).
- Niveles bajos de elastasa fecal indican una función pancreática comprometida, lo que lleva a maldigestión y malabsorción de nutrientes vitales.
Origen de la Elastasa Pancreática: La Fábrica Pancreática
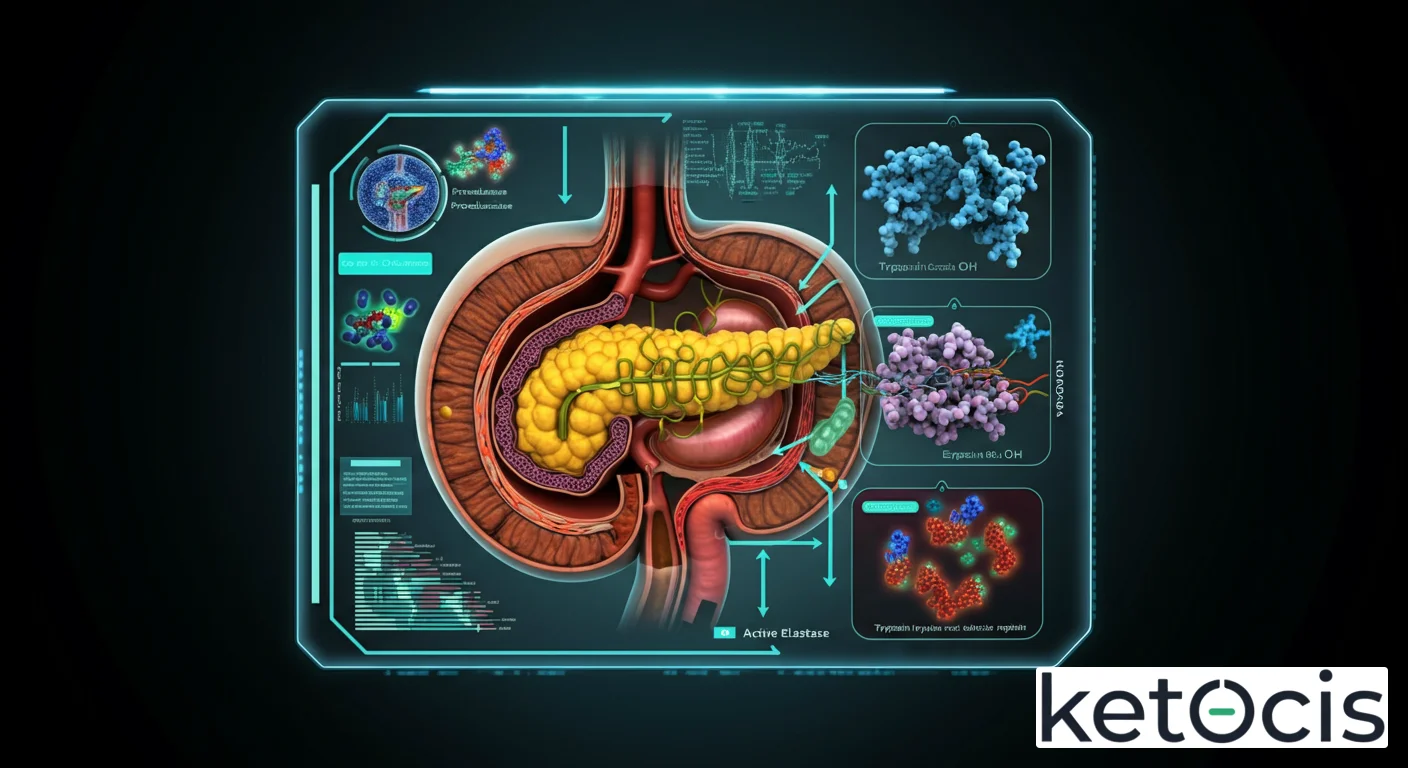
La elastasa pancreática es una enzima digestiva, o más específicamente, una endopeptidasa, que es sintetizada y secretada por las células acinares del páncreas. El páncreas es un órgano glandular de aproximadamente 15-20 cm de longitud, ubicado detrás del estómago, que cumple una doble función: endocrina (producción de hormonas como la insulina y el glucagón) y exocrina (producción de enzimas digestivas). Las enzimas exocrinas, incluida la elastasa, son fundamentales para la descomposición de los alimentos en el intestino delgado.
Como muchas enzimas proteolíticas, la elastasa pancreática se produce inicialmente en una forma inactiva, conocida como cimógeno o proenzima, para proteger al páncreas de la autodigestión. En el caso de la elastasa, se secreta como proelastasa. Este precursor inactivo es transportado a través de los conductos pancreáticos hasta el duodeno, la primera sección del intestino delgado, donde encuentra un ambiente propicio para su activación.
La activación de la proelastasa es un proceso cuidadosamente regulado. Una vez en el duodeno, la tripsina, otra enzima pancreática que también se activa de su forma precursora (tripsinógeno) por la enteroquinasa, escinde la proelastasa. Esta escisión proteolítica elimina un pequeño péptido de la proelastasa, transformándola en su forma activa y funcional: la elastasa pancreática. Este mecanismo en cascada asegura que las potentes enzimas digestivas solo se activen en el lugar y momento adecuados, es decir, en el lumen intestinal, minimizando el riesgo de daño tisular al propio páncreas.
Todas las grasas son difíciles de digerir y sobrecargan el páncreas, por lo que una dieta baja en grasas siempre es mejor para la salud pancreática.
Las grasas saludables son macronutrientes esenciales. El páncreas está diseñado para digerirlas. La dificultad surge solo con un páncreas comprometido (IPE) o con grasas de mala calidad. Restringir grasas sin IPE puede causar deficiencias nutricionales.
Mecanismo de Acción y Rol Fisiológico: Descomponiendo Proteínas
Una vez activada en el duodeno, la elastasa pancreática ejerce su función principal: la hidrólisis de enlaces peptídicos dentro de las proteínas. Pertenece a la clase de las serina proteasas, lo que significa que utiliza un residuo de serina en su sitio activo para catalizar la reacción de hidrólisis. Su nombre deriva de su notable capacidad para degradar la elastina, una proteína estructural crucial que confiere elasticidad a tejidos como los vasos sanguíneos, los pulmones y la piel.
Sin embargo, la acción de la elastasa no se limita únicamente a la elastina. Es una enzima de amplio espectro que puede hidrolizar una variedad de proteínas y péptidos en la dieta, complementando la acción de otras proteasas pancreáticas como la tripsina y la quimotripsina. La especificidad de la elastasa reside en su preferencia por los enlaces peptídicos adyacentes a aminoácidos con cadenas laterales pequeñas e hidrofóbicas, como la alanina, la glicina y la valina.
La descomposición de proteínas en péptidos más pequeños y aminoácidos es un paso fundamental en la digestión. Estos productos más pequeños pueden ser absorbidos por las células del intestino delgado y utilizados por el cuerpo para la síntesis de nuevas proteínas, enzimas, hormonas y otras moléculas esenciales. Una digestión proteica ineficaz, causada por una deficiencia de elastasa u otras proteasas, puede conducir a una malabsorción de nutrientes, desnutrición y una serie de problemas gastrointestinales.
Importancia Diagnóstica: La Elastasa Fecal como Marcador de Salud Pancreática
Más allá de su rol fisiológico, la elastasa pancreática ha adquirido una importancia crítica como biomarcador diagnóstico. La medición de la concentración de elastasa pancreática en las heces (conocida como elastasa fecal o FE-1) es el método no invasivo y más preciso para evaluar la función exocrina del páncreas. La principal ventaja de esta prueba radica en la estabilidad de la enzima.
A diferencia de otras enzimas digestivas, la elastasa pancreática no se degrada significativamente durante su paso por el tracto gastrointestinal. Esto significa que su concentración en las heces es un reflejo directo y fiable de la cantidad de enzima que el páncreas está produciendo y secretando. Un nivel bajo de elastasa fecal indica una insuficiencia pancreática exocrina (IPE), una condición en la que el páncreas no produce suficientes enzimas digestivas para procesar los alimentos adecuadamente.
Los valores de referencia para la elastasa fecal suelen ser:
- >200 µg/g de heces: Función pancreática exocrina normal.
- 100-200 µg/g de heces: Insuficiencia pancreática exocrina leve a moderada.
- <100 µg/g de heces: Insuficiencia pancreática exocrina grave.
La IPE puede ser causada por diversas condiciones, incluyendo pancreatitis crónica, fibrosis quística, cáncer de páncreas, cirugía pancreática, diabetes mellitus (especialmente tipo 1), enfermedad celíaca, enfermedad inflamatoria intestinal y, en algunos casos, por dietas extremadamente restrictivas o deficiencias nutricionales prolongadas. La maldigestión resultante de la IPE puede llevar a síntomas como esteatorrea (heces grasas), hinchazón, dolor abdominal, pérdida de peso, y deficiencias de vitaminas liposolubles (A, D, E, K).
Regulación y Antagonistas: Protegiendo el Páncreas
La actividad de enzimas tan potentes como la elastasa pancreática debe ser estrictamente controlada para evitar daños al propio organismo. El cuerpo emplea varios mecanismos para regular su producción y acción. Uno de los más importantes es la síntesis como cimógeno, como ya se mencionó, que impide su activación prematura dentro del páncreas.
Además, existen inhibidores de proteasas que actúan como antagonistas naturales. El más conocido es la alfa-1 antitripsina (AAT), una proteína sérica producida principalmente por el hígado. Aunque su nombre sugiere una especificidad por la tripsina, la AAT es un inhibidor de amplio espectro que también puede inactivar la elastasa pancreática y otras proteasas. Su función es crucial para proteger los tejidos de la acción destructiva de estas enzimas, especialmente en contextos inflamatorios.
En el páncreas, las células acinares también producen inhibidores específicos, como el inhibidor pancreático de la tripsina (PSTI), que actúan como una salvaguarda adicional contra la activación intra-pancreática y la autodigestión. Un desequilibrio entre la producción de enzimas proteolíticas y sus inhibidores puede desencadenar patologías graves, como la pancreatitis aguda, donde la activación prematura de estas enzimas dentro del páncreas causa una autodigestión devastadora del órgano.
Rol en Patologías Más Allá de la IPE
Mientras que la IPE es la patología más directamente asociada con la deficiencia de elastasa, esta enzima también juega un papel en la progresión y fisiopatología de otras enfermedades:
- Pancreatitis Aguda: En la pancreatitis aguda, la activación incontrolada de las enzimas pancreáticas, incluida la elastasa, dentro del páncreas es un evento central. La elastasa, junto con otras proteasas, contribuye a la necrosis tisular, la inflamación y la hemorragia características de esta condición, degradando la matriz extracelular y los componentes celulares.
- Fibrosis Quística (FQ): La FQ es una enfermedad genética que afecta principalmente a las glándulas exocrinas. En el páncreas, la disfunción del canal CFTR (regulador de la conductancia transmembrana de la fibrosis quística) conduce a la producción de secreciones más espesas que obstruyen los conductos pancreáticos. Esto impide la liberación adecuada de enzimas digestivas, incluyendo la elastasa, al intestino, resultando en una IPE severa en la mayoría de los pacientes con FQ.
- Enfermedad Inflamatoria Intestinal (EII): Algunos estudios sugieren una correlación entre los niveles bajos de elastasa fecal y la EII, particularmente la enfermedad de Crohn. Esto podría indicar una IPE secundaria debido a la inflamación crónica, desnutrición o el uso de ciertos medicamentos que afectan la función pancreática.
- Diabetes Mellitus: Existe una conexión bidireccional entre la diabetes y la salud pancreática. La pancreatitis crónica puede llevar a la diabetes tipo 3c (diabetes pancreatogénica), y la diabetes mellitus de larga data, especialmente la tipo 1, puede asociarse con IPE subclínica debido a la atrofia del páncreas o procesos autoinmunes que afectan las células acinares.
Biohacking Metabólico
Optimizar la función pancreática no solo mejora la digestión, sino que puede influir en la sensibilidad a la insulina. Considera integrar enzimas digestivas de amplio espectro de origen vegetal (como bromelina o papaína) en tu dieta, especialmente con comidas ricas en proteínas, para apoyar la carga enzimática endógena y potencialmente reducir el estrés pancreático. Esto es particularmente relevante en dietas de alto contenido proteico o para quienes buscan maximizar la absorción de aminoácidos.
Biohacking y Optimización de la Función Pancreática
La salud del páncreas y la eficiencia de la producción de elastasa pancreática son fundamentales para una digestión óptima y la absorción de nutrientes. Aunque no podemos ‘biohackear’ directamente la producción de elastasa per se, sí podemos implementar estrategias para apoyar la función pancreática general y mitigar los factores que la comprometen.
1. Nutrición Consciente:
- Dieta Antiinflamatoria: Reducir la ingesta de alimentos procesados, azúcares refinados y grasas trans puede disminuir la carga inflamatoria sobre el páncreas. Una dieta rica en frutas, verduras, grasas saludables (aguacate, aceite de oliva, nueces) y proteínas magras es beneficiosa.
- Grasas Saludables: Contrario al mito de que las grasas sobrecargan el páncreas, las grasas saludables son cruciales. Sin embargo, en caso de IPE diagnosticada, la suplementación con enzimas pancreáticas de reemplazo (PERT) es esencial para digerir adecuadamente incluso estas grasas.
- Hidratación: Mantenerse bien hidratado es vital para la producción de jugos digestivos, incluyendo los pancreáticos.
2. Estilo de Vida:
- Evitar el Alcohol y el Tabaco: Son dos de los principales factores de riesgo para la pancreatitis y el daño pancreático crónico.
- Manejo del Estrés: El estrés crónico puede impactar negativamente la función digestiva y hormonal. Técnicas de relajación como la meditación o el yoga pueden ser beneficiosas.
- Ejercicio Regular: Contribuye a la salud metabólica general y puede mejorar la sensibilidad a la insulina, lo que indirectamente apoya la función pancreática.
3. Suplementación Estratégica:
- Enzimas Digestivas: Para individuos con IPE confirmada, la terapia de reemplazo de enzimas pancreáticas (PERT) es el pilar del tratamiento. Estos suplementos contienen lipasas, amilasas y proteasas (incluida la elastasa) que ayudan a digerir los alimentos. Es crucial que la dosis y el momento de la ingesta sean adecuados.
- Probióticos y Prebióticos: Un microbioma intestinal saludable puede influir en la salud pancreática y la digestión general.
La Elastasa Pancreática en el Contexto Cetogénico
La dieta cetogénica, caracterizada por una alta ingesta de grasas, moderada de proteínas y muy baja de carbohidratos, induce un estado metabólico de cetosis. En este contexto, surge la pregunta de cómo interactúa con la función pancreática y, específicamente, con la elastasa.
Para la mayoría de los individuos sanos, el páncreas es perfectamente capaz de adaptarse a una dieta cetogénica. De hecho, la reducción drástica de carbohidratos puede disminuir la carga sobre el páncreas en términos de producción de insulina, lo que podría ser beneficioso en ciertas condiciones metabólicas. La producción de enzimas lipolíticas y proteolíticas, como la elastasa, generalmente se mantiene robusta para digerir las grasas y proteínas dietéticas.
Sin embargo, para personas con insuficiencia pancreática exocrina (IPE) preexistente, la dieta cetogénica puede presentar desafíos. Una dieta rica en grasas sin una adecuada suplementación enzimática exacerbará la maldigestión y los síntomas de IPE. En estos casos, la PERT es absolutamente crítica para asegurar la absorción de grasas y proteínas, y para prevenir deficiencias nutricionales.
Por otro lado, la dieta cetogénica ha mostrado potencial terapéutico en condiciones como la diabetes tipo 2 y la resistencia a la insulina, donde la mejora de la sensibilidad a la insulina podría indirectamente apoyar la función pancreática a largo plazo al reducir el estrés metabólico general. Para pacientes con diabetes tipo 1 y IPE concomitante, la dieta cetogénica debe ser monitoreada cuidadosamente con un profesional de la salud, asegurando que la gestión de la glucosa y la suplementación enzimática sean óptimas.
Alerta Metabólica
La autodiagnóstico de insuficiencia pancreática exocrina (IPE) o la automedicación con enzimas digestivas sin una evaluación médica puede ser peligroso. Los síntomas de IPE son inespecíficos y pueden solaparse con otras condiciones gastrointestinales. Un diagnóstico erróneo o un tratamiento inadecuado pueden retrasar la identificación de enfermedades subyacentes graves o causar desequilibrios nutricionales. Siempre consulta a un médico o gastroenterólogo para cualquier síntoma digestivo persistente o antes de iniciar cualquier suplementación enzimática.
Mitos y Realidades sobre la Elastasa y la Digestión
Mito Popular Falso:
“Todas las grasas son difíciles de digerir y sobrecargan el páncreas, por lo que una dieta baja en grasas siempre es mejor para la salud pancreática.”
Explicación Científica:
Este es un mito común que simplifica excesivamente la complejidad de la digestión y la nutrición. La realidad es que las grasas dietéticas son macronutrientes esenciales, cruciales para la absorción de vitaminas liposolubles, la producción de hormonas y la salud celular. El páncreas está diseñado para digerir grasas, produciendo lipasas y co-lipasas que trabajan en conjunto con las sales biliares. El problema no radica en las grasas per se, sino en la *calidad* de las grasas (evitar grasas trans y aceites vegetales altamente procesados), el *contexto* de la dieta (una dieta rica en azúcares y grasas poco saludables es perjudicial) y la *capacidad enzimática individual*.
Para un páncreas sano, una dieta con grasas saludables no es una sobrecarga, sino una fuente vital de energía y nutrientes. Solo en casos de insuficiencia pancreática exocrina (IPE), donde la producción de enzimas está comprometida, las grasas pueden ser difíciles de digerir, haciendo que la suplementación enzimática sea indispensable. Restringir indiscriminadamente las grasas en ausencia de IPE puede llevar a deficiencias nutricionales y no es una estrategia óptima para la salud pancreática.
Conclusión: La Elastasa, un Pilar de la Salud Digestiva
La elastasa pancreática es mucho más que una simple enzima; es un pilar fundamental de la salud digestiva y un indicador invaluable de la función pancreática. Su capacidad para descomponer proteínas complejas en componentes más pequeños es esencial para la asimilación de nutrientes, y su presencia en las heces ofrece un biomarcador no invasivo y fiable para diagnosticar una de las condiciones digestivas más desafiantes: la insuficiencia pancreática exocrina.
Comprender la elastasa pancreática nos permite apreciar la sofisticación del sistema digestivo y la interconexión entre la nutrición, el páncreas y el bienestar general. Ya sea a través de la optimización de la dieta, la implementación de estrategias de biohacking o la gestión clínica de patologías, el enfoque en mantener una función pancreática saludable, con una producción adecuada de elastasa, es clave para una vida plena y metabólicamente resiliente. La ciencia continúa desentrañando los matices de esta enzima, prometiendo nuevas vías para el diagnóstico y el tratamiento en el futuro.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.