Diapédesis: Guía Definitiva de Migración Leucocitaria y Salud
Resumen Clínico Rápido
🔬 Clasificación
Proceso Fisiológico de Migración Celular
⚙️ Función
Defensa Inmune y Reparación Tisular
📋 Impacto
Esencial para la Homeostasis y Supervivencia
¿Qué es la Diapédesis? La Odisea Celular de la Defensa Inmune
En el vasto y complejo universo de la fisiología humana, existen procesos que, aunque microscópicos, orquestan la supervivencia y el bienestar de nuestro organismo. Uno de ellos es la diapédesis, un término que encapsula la extraordinaria capacidad de las células inmunes para abandonar el torrente sanguíneo y adentrarse en los tejidos, donde libran batallas cruciales contra patógenos, reparan daños y mantienen la vigilancia inmunológica. Este fenómeno, fundamental para la inmunidad innata y adaptativa, representa una danza molecular y celular de precisión asombrosa, sin la cual nuestra capacidad de defendernos sería prácticamente nula.
La diapédesis, también conocida como extravasación leucocitaria, no es un evento aleatorio, sino una secuencia meticulosamente regulada de interacciones bioquímicas y mecánicas. Es el puente crítico que conecta el sistema circulatorio, el autopista de nuestras células inmunes, con los tejidos periféricos, los campos de batalla y reparación. Comprender la diapédesis es desvelar uno de los secretos más íntimos de nuestra resiliencia biológica, abriendo puertas a nuevas estrategias terapéuticas para enfermedades que van desde infecciones hasta trastornos autoinmunes y cáncer.
En esta guía exhaustiva, nos adentraremos en la esencia de la diapédesis, explorando su propósito evolutivo, desglosando la intrincada fisiología molecular que la rige, y analizando sus beneficios incalculables para la salud. Abordaremos también los mitos comunes y las implicaciones de su desregulación, siempre desde una perspectiva rigurosa y fascinante, digna del Glosario Ketocis.
Resumen Clínico de la Diapédesis
- Punto clave 1: La diapédesis es el proceso vital por el cual los leucocitos migran desde la sangre hacia los tejidos, esencial para la respuesta inmune y la vigilancia.
- Punto clave 2: Implica una cascada de eventos moleculares (rodamiento, activación, adhesión y transmigración) mediada por selectinas, quimiocinas e integrinas.
- Punto clave 3: Su correcta función es indispensable para combatir infecciones y reparar tejidos, mientras que su desregulación contribuye a enfermedades inflamatorias y autoinmunes.
Propósito Evolutivo: La Estrategia Inmune Ancestral
Desde los albores de la vida multicelular, la capacidad de discernir entre lo propio y lo ajeno, y de defenderse de las amenazas externas e internas, ha sido un pilar fundamental para la supervivencia. La diapédesis emerge como una de las soluciones más ingeniosas y conservadas evolutivamente para este desafío. Imagina un organismo primitivo, expuesto constantemente a patógenos y lesiones. Un sistema inmune confinado únicamente al torrente sanguíneo sería ineficaz para proteger los tejidos periféricos, que son precisamente los puntos de entrada más comunes para las infecciones y los sitios de daño.
El propósito evolutivo principal de la diapédesis es permitir una respuesta inmune rápida y localizada. Los leucocitos, o glóbulos blancos, son los centinelas y soldados de nuestro cuerpo. Sin la capacidad de la diapédesis, estos defensores permanecerían atrapados en la circulación, incapaces de alcanzar el sitio de una infección bacteriana en un tejido, una lesión tisular que requiere limpieza y reparación, o incluso células cancerosas incipientes. Es un mecanismo de «salida de emergencia» controlado, desarrollado a lo largo de millones de años para garantizar que la vigilancia inmunológica sea omnipresente y adaptable.
Este proceso no solo facilita la migración de neutrófilos, los primeros respondedores en una inflamación aguda, sino también de monocitos que se transforman en macrófagos, linfocitos T y B para la inmunidad adaptativa, y células dendríticas que presentan antígenos. Cada tipo de leucocito tiene un «pasaporte» molecular específico que le permite extravasarse en diferentes tejidos y en distintas circunstancias, reflejando una sofisticación evolutiva para adaptar la respuesta inmune a la naturaleza exacta de la amenaza. La especificidad de la migración es clave: no queremos que los leucocitos salgan de los vasos sanguíneos sin razón, ya que esto podría llevar a una inflamación innecesaria y daño tisular.
En un contexto evolutivo, la diapédesis ha sido crucial para la supervivencia de las especies en entornos ricos en microorganismos y peligros físicos. Es la manifestación de una presión selectiva constante para desarrollar sistemas de defensa que puedan operar más allá de las barreras físicas primarias (piel, mucosas) y alcanzar cualquier rincón del organismo donde se requiera una acción inmunitaria. Sin esta capacidad, la vida tal como la conocemos, con su complejidad y vulnerabilidad inherente, no sería posible.
La diapédesis es una fuga incontrolada de células que siempre causa daño.
Es un proceso altamente regulado y vital para dirigir los leucocitos a sitios específicos de infección o lesión, siendo fundamental para la inmunidad y reparación.
Fisiología Molecular: La Coreografía de la Migración
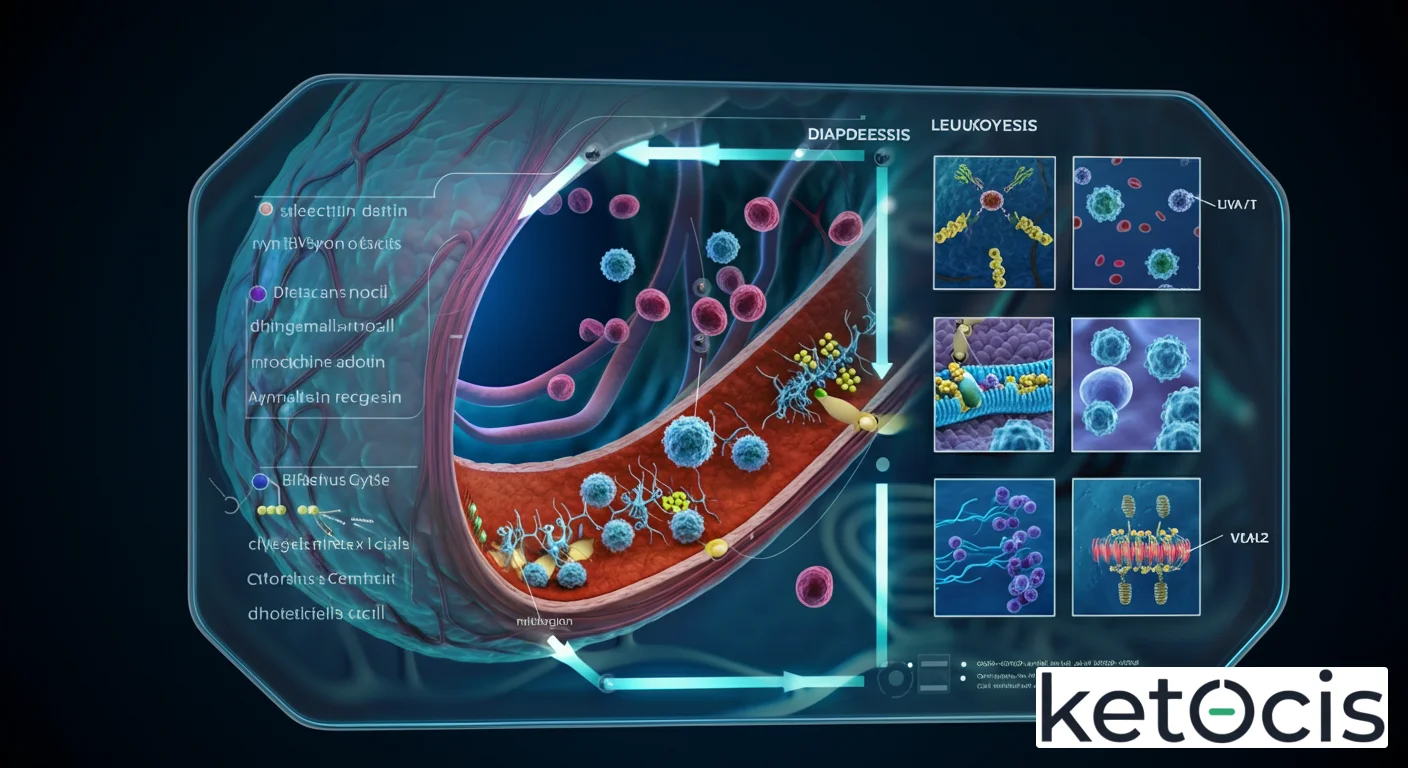
La diapédesis es un proceso multifásico que implica una intrincada serie de interacciones moleculares y cambios morfológicos en los leucocitos y las células endoteliales que recubren los vasos sanguíneos. Esta coreografía molecular puede desglosarse en varias etapas clave:
1. Rodamiento (Rolling)
La primera fase de la diapédesis comienza cuando los leucocitos que circulan en el torrente sanguíneo, impulsados por el flujo sanguíneo, entran en contacto con la pared del vaso en un sitio de inflamación. En condiciones normales, el flujo sanguíneo es demasiado rápido para una interacción estable. Sin embargo, en un sitio de inflamación, las células endoteliales activadas expresan moléculas de adhesión en su superficie llamadas selectinas (E-selectina, P-selectina). Los leucocitos, a su vez, expresan ligandos para estas selectinas (por ejemplo, PSGL-1 para P y E-selectina, o L-selectina en otros leucocitos). La unión de baja afinidad entre selectinas y sus ligandos permite que los leucocitos se «enganchen» y rueden lentamente a lo largo de la superficie endotelial, disminuyendo su velocidad.
2. Activación
Mientras los leucocitos ruedan, son expuestos a quimiocinas (citoquinas quimiotácticas) que han sido liberadas por las células tisulares en el sitio de la inflamación y que se han anclado a la superficie del endotelio. Ejemplos de quimiocinas incluyen IL-8 (CXCL8) para neutrófilos o MCP-1 (CCL2) para monocitos. Cuando estas quimiocinas se unen a sus receptores específicos en la superficie del leucocito (receptores acoplados a proteínas G), desencadenan una cascada de señales intracelulares. Esta señalización provoca un cambio conformacional rápido en otra clase de moléculas de adhesión en la superficie del leucocito: las integrinas. Las integrinas, que antes estaban en un estado de baja afinidad, se activan y adoptan una conformación de alta afinidad.
3. Adhesión Firme (Firm Adhesion)
Con las integrinas ahora en su estado de alta afinidad, se unen fuertemente a sus ligandos complementarios expresados en la superficie de las células endoteliales activadas. Estos ligandos incluyen moléculas de adhesión intercelular (ICAM-1, ICAM-2) y moléculas de adhesión de células vasculares (VCAM-1). La unión de alta afinidad entre las integrinas del leucocito (como LFA-1 o VLA-4) y las ICAM/VCAM del endotelio detiene completamente el rodamiento del leucocito, anclándolo firmemente a la pared del vaso. Esta es una etapa crítica que prepara al leucocito para su viaje fuera del vaso.
4. Transmigración (Diapédesis propiamente dicha)
Una vez que el leucocito está firmemente adherido, comienza la fase de transmigración, que es la diapédesis en sí misma. El leucocito debe atravesar la capa de células endoteliales y la membrana basal subyacente. Esto puede ocurrir a través de dos vías principales:
- Vía Paracelular: La más común, donde el leucocito se exprime entre las uniones intercelulares de las células endoteliales. Para ello, las uniones estrechas y adherentes entre las células endoteliales (mediadas por moléculas como PECAM-1/CD31, JAMs, claudinas y ocludinas) deben relajarse temporalmente. El leucocito utiliza sus propias moléculas de adhesión, como PECAM-1, para interactuar homofílicamente con PECAM-1 en las células endoteliales, facilitando su paso.
- Vía Transcelular: Menos común, donde el leucocito atraviesa directamente el citoplasma de una célula endotelial. Este proceso implica la formación de túneles o poros temporales dentro de la célula endotelial, un mecanismo que aún se está investigando activamente.
Durante la transmigración, el leucocito experimenta cambios significativos en su citoesqueleto, reorganizando su actina para deformarse y exprimir su cuerpo a través de los espacios. También secreta enzimas como las metaloproteinasas de la matriz (MMPs), que degradan localmente componentes de la membrana basal, facilitando su paso hacia el tejido subyacente. Una vez en el tejido, el leucocito continúa su migración a lo largo de gradientes de quimiocinas para llegar al foco exacto de la inflamación o infección.
Biohacking Inmune: Optimización de la Integridad Endotelial
La salud de la capa endotelial es fundamental para una diapédesis controlada. El biohacking puede enfocarse en mantener la integridad de estas células y su capacidad de respuesta. Un enfoque es la suplementación con Omega-3 (EPA y DHA), que no solo poseen propiedades antiinflamatorias, sino que también pueden modular la expresión de moléculas de adhesión endotelial, reduciendo la adhesión excesiva de leucocitos en estados de inflamación crónica. Además, compuestos como el Resveratrol o la Curcumina, conocidos por su capacidad para activar vías antioxidantes y antiinflamatorias (como Nrf2 y la inhibición de NF-κB), contribuyen a la resiliencia endotelial, asegurando que la diapédesis ocurra de manera eficiente solo cuando es estrictamente necesaria.
Beneficios de la Diapédesis: La Defensa en Acción
La diapédesis es un proceso de vital importancia con múltiples beneficios para la salud y la homeostasis del organismo. Su correcto funcionamiento es sinónimo de un sistema inmune robusto y eficaz.
1. Defensa contra Patógenos
El beneficio más evidente y crucial de la diapédesis es su papel indispensable en la defensa contra infecciones. Cuando bacterias, virus, hongos o parásitos invaden los tejidos, el cuerpo rápidamente inicia una respuesta inflamatoria. La diapédesis permite que los neutrófilos, macrófagos y linfocitos lleguen al sitio de la infección para fagocitar patógenos, producir anticuerpos, o destruir células infectadas, erradicando así la amenaza y previniendo la diseminación de la infección.
2. Reparación Tisular y Cicatrización
Más allá de la lucha contra los invasores, la diapédesis es fundamental para la reparación de tejidos dañados. Tras una lesión (corte, quemadura, trauma), los leucocitos migran al área para limpiar los restos celulares y tisulares (fagocitosis de células muertas), liberar factores de crecimiento y citoquinas que estimulan la proliferación celular y la formación de nuevos vasos sanguíneos (angiogénesis), y orquestar el proceso de cicatrización. Sin esta migración, las heridas sanarían de forma deficiente o no lo harían en absoluto.
3. Vigilancia Inmunológica y Prevención del Cáncer
El sistema inmune no solo responde a amenazas agudas, sino que también ejerce una vigilancia constante sobre el propio cuerpo para detectar y eliminar células anormales, como las células cancerosas. Los linfocitos T citotóxicos y las células Natural Killer (NK) son ejemplos de leucocitos que utilizan la diapédesis para infiltrarse en los tejidos y reconocer y destruir células tumorales incipientes antes de que puedan establecer un cáncer manifiesto. Una diapédesis eficiente es, por tanto, un componente clave de la inmunidad antitumoral.
4. Mantenimiento de la Homeostasis
En un nivel más sutil, la diapédesis contribuye al mantenimiento general de la homeostasis tisular. Por ejemplo, los macrófagos residentes en diversos tejidos (como las células de Kupffer en el hígado o los macrófagos alveolares en los pulmones) son cruciales para eliminar desechos metabólicos y células apoptóticas, manteniendo la limpieza y la función óptima de los órganos. Aunque muchos de estos macrófagos son residentes, la reposición y la migración de nuevos monocitos desde la sangre sigue siendo un proceso activo y necesario para su función.
5. Regulación de la Respuesta Inflamatoria
Si bien la diapédesis inicia la inflamación en los tejidos, también es parte de la resolución de la misma. Una vez que la amenaza ha sido neutralizada o el daño reparado, diferentes poblaciones de leucocitos, como los macrófagos de resolución y los linfocitos T reguladores, migran al sitio para apagar la respuesta inflamatoria, eliminar los desechos y restaurar el tejido a su estado normal. Este equilibrio entre la inducción y la resolución es vital para evitar el daño crónico.
Mitos Comunes sobre la Diapédesis
A pesar de su importancia, la diapédesis puede ser objeto de malentendidos:
Mito Popular Falso: La diapédesis es un proceso descontrolado de «fuga» de células sanguíneas que siempre es perjudicial.
Explicación Científica: Este mito es incorrecto. La diapédesis es un proceso altamente regulado y esencial. Lejos de ser una fuga aleatoria, es una migración orquestada que permite a los leucocitos llegar a los sitios de infección o daño de manera controlada. Aunque una diapédesis excesiva o inapropiada puede ser perjudicial en ciertas patologías, su función fisiológica normal es protectora y vital para la supervivencia.
Alerta Médica: Diapédesis Disfuncional y Salud Metabólica
Una diapédesis desregulada puede tener graves implicaciones para la salud, especialmente en el contexto metabólico. En condiciones como la obesidad, la diabetes tipo 2 y la aterosclerosis, se observa una inflamación crónica de bajo grado. Aquí, la activación endotelial persistente y la diapédesis excesiva de monocitos y linfocitos contribuyen a la acumulación de células inmunes en tejidos como el adiposo, el hígado o las paredes arteriales. Esta infiltración exacerba la resistencia a la insulina, el daño hepático y la formación de placas ateroscleróticas, creando un círculo vicioso de inflamación y disfunción metabólica. Es crucial abordar los factores que promueven esta inflamación crónica para prevenir y revertir estas patologías.
Conclusión: La Diapédesis como Pilar de la Inmunidad y la Salud
La diapédesis es mucho más que un simple movimiento celular; es un pilar fundamental de la inmunidad y, por extensión, de la salud humana. Desde su propósito evolutivo como mecanismo de defensa ancestral hasta la intrincada coreografía molecular que la define, cada etapa de la diapédesis subraya la sofisticación de nuestro sistema biológico. Sin esta capacidad de migración controlada, los leucocitos serían meros espectadores pasivos ante las amenazas, y nuestro cuerpo carecería de la capacidad de defenderse, repararse y mantener su equilibrio.
La investigación continua sobre la diapédesis no solo profundiza nuestra comprensión de la biología básica, sino que también abre avenidas prometedoras para el desarrollo de nuevas terapias. La modulación de este proceso podría ofrecer soluciones para enfermedades inflamatorias crónicas, trastornos autoinmunes, cáncer e incluso patologías metabólicas. Entender cómo optimizar esta función, a través de estilos de vida saludables, nutrición adecuada y, en el futuro, intervenciones farmacológicas dirigidas, es clave para potenciar nuestra resiliencia y prolongar una vida plena y saludable.
Así, la diapédesis se erige como un testimonio de la maravilla de la biología, un recordatorio de que, a nivel microscópico, la vida es una danza constante de movimiento, interacción y defensa, asegurando que el organismo permanezca siempre vigilante y capaz de superar los desafíos que se le presenten.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.