Angiotensina II: La Hormona Clave del RAAS y Su Impacto Metabólico
Resumen Clínico Rápido
🔬 Clasificación
Hormona peptídica, octapéptido
⚙️ Función
Regulación de presión arterial, volumen sanguíneo y equilibrio electrolítico
📋 Impacto
Hipertensión, insuficiencia cardíaca, enfermedad renal, inflamación
Angiotensina II: El Director de Orquesta del Sistema Renina-Angiotensina-Aldosterona
En el intrincado concierto de la fisiología humana, pocas moléculas orquestan una sinfonía tan compleja y vital como la angiotensina II (Ang II). Esta pequeña pero potente hormona peptídica es el principal efector del Sistema Renina-Angiotensina-Aldosterona (RAAS), un eje neurohormonal fundamental que regula la presión arterial, el equilibrio de fluidos y electrolitos, y la función cardiovascular y renal. Desde su descubrimiento, la Ang II ha sido un foco de intensa investigación, revelando su papel no solo en la homeostasis, sino también en la patogénesis de enfermedades crónicas como la hipertensión, la insuficiencia cardíaca y la enfermedad renal.
Comprender la angiotensina II es adentrarse en la mecánica de la vida misma, en cómo nuestro cuerpo se adapta a los desafíos, desde la deshidratación hasta el estrés. Su influencia se extiende más allá de la hemodinámica, impactando la inflamación, la fibrosis, el crecimiento celular y la función metabólica. Para el investigador médico y el biohacker, descifrar sus mecanismos y modulaciones ofrece una ventana a nuevas estrategias para optimizar la salud y prevenir la enfermedad.
Resumen Clínico: Puntos Clave de la Angiotensina II
- Hormona Peptídica Central: La angiotensina II es el principal efector del Sistema Renina-Angiotensina-Aldosterona (RAAS), crucial para la homeostasis cardiovascular y renal.
- Regulador de Presión Arterial: Es un potente vasoconstrictor y estimula la liberación de aldosterona, aumentando la presión arterial y el volumen sanguíneo.
- Múltiples Efectos Sistémicos: Influye en la función renal, la remodelación cardíaca, la inflamación, el estrés oxidativo y la función neurológica.
- Objetivo Terapéutico Clave: Es el blanco de fármacos ampliamente utilizados como los inhibidores de la ECA y los bloqueadores de receptores de angiotensina (ARA II) para tratar la hipertensión y la insuficiencia cardíaca.
- Relevancia Metabólica: Su actividad puede interactuar con estados metabólicos como la cetosis y el ayuno, ofreciendo vías para el biohacking y la optimización de la salud.
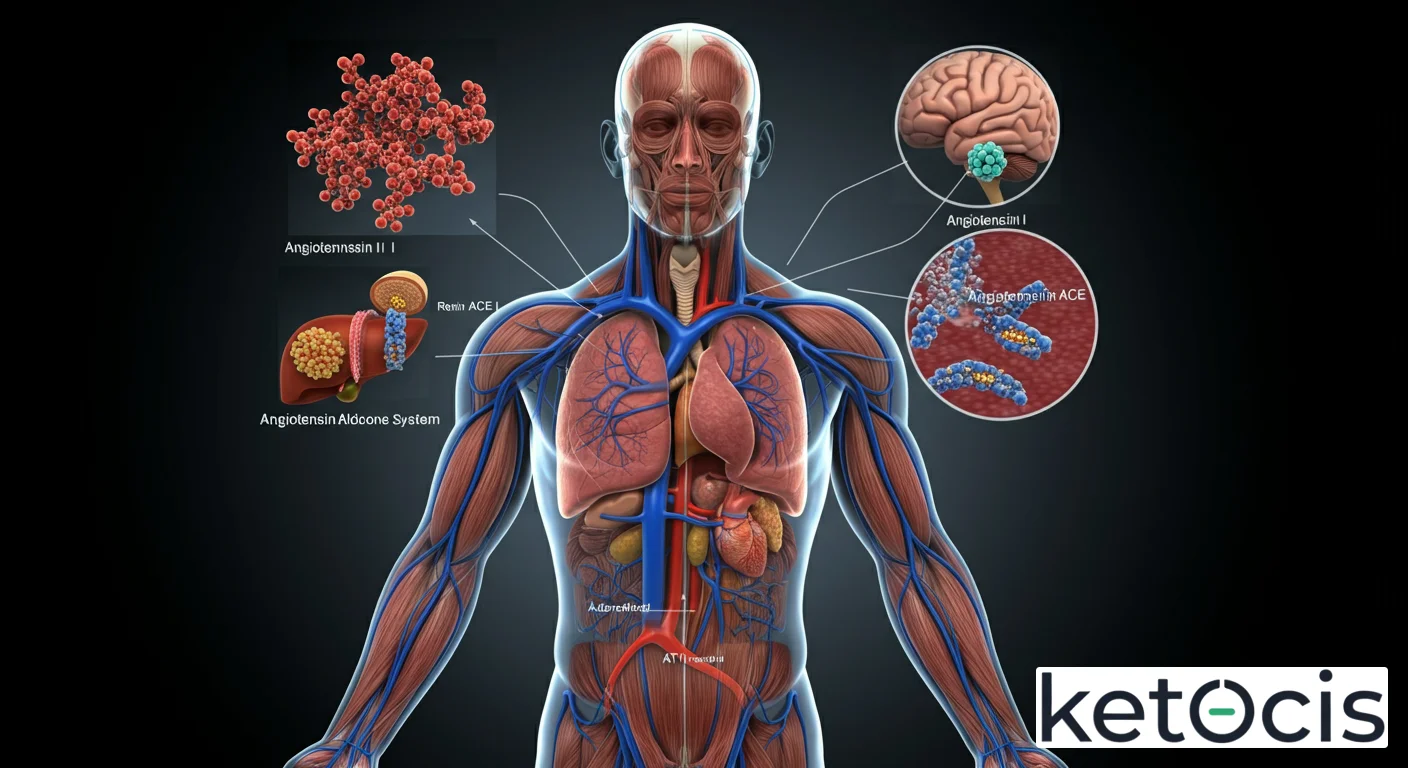
Origen y Síntesis: La Cascada Enzimática del RAAS
La angiotensina II no nace directamente en su forma activa, sino que emerge de una sofisticada cascada de precursores y enzimas. Todo comienza en el hígado, donde se sintetiza el angiotensinógeno, una globulina alfa-2 inactiva. Este es el sustrato inicial de la renina, una enzima proteolítica liberada por las células yuxtaglomerulares del riñón en respuesta a una disminución de la presión arterial, una reducción del volumen sanguíneo o una baja concentración de sodio en el túbulo distal.
La renina escinde el angiotensinógeno para formar la angiotensina I, un decapéptido biológicamente inactivo. Esta angiotensina I viaja por el torrente sanguíneo hasta los pulmones, donde la enzima convertidora de angiotensina (ECA o ACE, por sus siglas en inglés) la convierte en angiotensina II, un octapéptido altamente bioactivo. La ECA no solo se encuentra en el endotelio pulmonar, sino también en otros tejidos como el riñón, el corazón y el cerebro, lo que subraya la naturaleza sistémica y tisular del RAAS. Existen también vías alternativas para la formación de angiotensina II, como la acción de la quimasa en el corazón, lo que explica por qué el bloqueo de la ECA no suprime completamente la producción de Ang II en todos los tejidos.
Un mito común es que la angiotensina II solo afecta la presión arterial. Esto es falso, ya que tiene roles significativos en la inflamación, fibrosis de órganos y remodelado tisular.
La angiotensina II, a través de sus receptores AT1, no solo causa vasoconstricción, sino que también activa vías de señalización que promueven el crecimiento celular (hipertrofia), la deposición de matriz extracelular (fibrosis), la producción de citoquinas proinflamatorias y especies reactivas de oxígeno, contribuyendo al daño en órganos como el corazón, riñones y vasos sanguíneos, independientemente de su efecto sobre la presión.
Mecanismo de Acción: Receptores, Vías y Efectos Multifacéticos
La angiotensina II ejerce sus efectos biológicos al unirse a receptores específicos de la superficie celular. Principalmente, existen dos tipos de receptores acoplados a proteínas G: el receptor AT1 (Angiotensin Type 1 receptor) y el receptor AT2 (Angiotensin Type 2 receptor). La vasta mayoría de los efectos clásicos y patofisiológicos de la Ang II son mediados por el receptor AT1.
El Receptor AT1: El Conductor Principal
Cuando la angiotensina II se une al receptor AT1, desencadena una compleja serie de cascadas de señalización intracelular, incluyendo la activación de la fosfolipasa C (PLC), la producción de inositol trifosfato (IP3) y diacilglicerol (DAG), y el aumento del calcio intracelular. Esto conduce a una miríada de efectos:
- Vasoconstricción: Es un potente vasoconstrictor directo de las arteriolas, aumentando la resistencia vascular periférica y, por ende, la presión arterial.
- Liberación de Aldosterona: Estimula la corteza suprarrenal para liberar aldosterona, una hormona que promueve la reabsorción de sodio y agua en los túbulos renales, expandiendo el volumen sanguíneo y contribuyendo al aumento de la presión.
- Liberación de Hormona Antidiurética (ADH): Promueve la liberación de vasopresina (ADH) desde la hipófisis posterior, lo que aumenta la reabsorción de agua en los riñones.
- Activación del Sistema Nervioso Simpático: Potencia la liberación de norepinefrina de las terminaciones nerviosas simpáticas y disminuye su recaptación, amplificando la respuesta adrenérgica.
- Remodelación Cardíaca y Vascular: Induce la hipertrofia de los miocitos cardíacos y de las células del músculo liso vascular, promueve la fibrosis y contribuye al remodelado patológico del corazón y los vasos sanguíneos en condiciones como la hipertensión y la insuficiencia cardíaca.
- Efectos Renales Directos: Constriñe preferentemente la arteriola eferente glomerular, lo que ayuda a mantener la filtración glomerular en estados de hipoperfusión, pero también puede exacerbar la proteinuria y la progresión de la enfermedad renal a largo plazo. Promueve la reabsorción tubular de sodio.
- Inflamación y Estrés Oxidativo: Activa vías proinflamatorias y aumenta la producción de especies reactivas de oxígeno (ROS), contribuyendo a la disfunción endotelial y al daño orgánico.
- Sed y Apetito por Sal: Actúa sobre el cerebro para aumentar la sensación de sed y el deseo de consumir sal, contribuyendo al mantenimiento del volumen.
El Receptor AT2: El Contrapeso Menos Comprendido
El receptor AT2, aunque menos abundante y comprendido que el AT1, generalmente ejerce efectos opuestos. Su activación se asocia con vasodilatación, inhibición del crecimiento celular, apoptosis y diferenciación, y puede tener efectos protectores contra la fibrosis y la inflamación. Sin embargo, su papel exacto y su potencial terapéutico aún están bajo investigación activa.
Antagonistas Farmacológicos: Modulando el RAAS para la Salud
Dada la centralidad de la angiotensina II en la regulación cardiovascular y en la patogénesis de múltiples enfermedades, la modulación del RAAS se ha convertido en una estrategia terapéutica fundamental. Los fármacos que bloquean la acción de la Ang II son pilares en el tratamiento de la hipertensión, la insuficiencia cardíaca congestiva, la enfermedad renal crónica y la prevención de eventos cardiovasculares.
- Inhibidores de la Enzima Convertidora de Angiotensina (IECA): Fármacos como el enalapril, el lisinopril y el ramipril bloquean la ECA, previniendo la conversión de angiotensina I a angiotensina II. Esto reduce los niveles circulantes de Ang II y, por lo tanto, sus efectos vasoconstrictores y pro-fibróticos. Una desventaja común es la tos seca, debido a la acumulación de bradicinina, otro sustrato de la ECA.
- Bloqueadores de los Receptores de Angiotensina (ARA II o Sartanes): Medicamentos como el losartán, el valsartán y el candesartán actúan bloqueando selectivamente el receptor AT1, impidiendo que la angiotensina II ejerza sus efectos. Ofrecen una eficacia similar a los IECA, pero con un perfil de efectos secundarios más favorable, ya que no interfieren con el metabolismo de la bradicinina.
- Inhibidores Directos de la Renina: Fármacos como el aliskiren actúan en la cima de la cascada, inhibiendo directamente la renina y, por lo tanto, la formación de angiotensina I. Aunque prometedores, su uso ha sido más limitado en la práctica clínica.
Biohacking del RAAS: Optimización y Angiotensina II
¿Sabías que ciertos compuestos naturales pueden influir en el RAAS? El magnesio, por ejemplo, es un cofactor en la producción de óxido nítrico, un potente vasodilatador que puede contrarrestar parcialmente la vasoconstricción inducida por la angiotensina II. Además, algunos péptidos derivados de la caseína láctea o del pescado (conocidos como péptidos bioactivos) han mostrado propiedades inhibidoras de la ECA in vitro, sugiriendo un potencial dietético para modular la formación de Ang II. La activación del receptor AT2, a menudo protectora, también es un área de interés para el biohacking, buscando vías para estimular sus efectos beneficiosos sin la farmacología convencional.
Rol de la Angiotensina II en Cetosis y Ayuno: Una Interacción Compleja
El impacto de estados metabólicos como la cetosis nutricional y el ayuno intermitente en el sistema RAAS es un área de creciente interés. Si bien la investigación es aún incipiente, existen varias hipótesis y observaciones que sugieren una interacción significativa:
- Diuresis y Natriuresis: La cetosis, especialmente en sus fases iniciales, induce una diuresis y natriuresis significativas (pérdida de agua y sodio a través de la orina). Esta pérdida de volumen puede, paradójicamente, activar el RAAS como mecanismo compensatorio para mantener la presión arterial. Sin embargo, en un estado cetogénico bien adaptado, con una ingesta adecuada de electrolitos, esta activación puede atenuarse.
- Reducción de la Presión Arterial: Muchas personas experimentan una disminución de la presión arterial al adoptar una dieta cetogénica o al practicar el ayuno. Esto podría deberse a una combinación de factores, incluyendo la pérdida de peso, la mejora de la resistencia a la insulina y la potencial modulación directa o indirecta del RAAS. Por ejemplo, una mejor sensibilidad a la insulina y una reducción de la inflamación podrían atenuar la actividad pro-hipertensiva de la Ang II.
- Efectos Antiinflamatorios y Antioxidantes: Tanto la cetosis como el ayuno se asocian con una reducción de la inflamación y el estrés oxidativo. Dado que la angiotensina II promueve activamente estos procesos a través del receptor AT1, es plausible que estos estados metabólicos puedan mitigar algunos de los efectos deletéreos de una activación crónica del RAAS.
- Sensibilidad al Sodio: La Ang II juega un papel crucial en la sensibilidad a la sal. En estados de cetosis, la recomendación de aumentar la ingesta de sodio para contrarrestar la diuresis inicial debe ser considerada cuidadosamente en personas con hipertensión, donde la modulación del RAAS ya es un factor crítico.
La adaptación a la cetosis y el ayuno implica una reconfiguración metabólica profunda, y la angiotensina II, como sensor y efector de la homeostasis, sin duda juega un papel en esta adaptación. La optimización del equilibrio electrolítico y la hidratación son fundamentales para evitar una activación excesiva e indeseada del RAAS en estos contextos.
Alerta Médica: El Peligro de un RAAS Disregulado
Una activación crónica e inapropiada del Sistema Renina-Angiotensina-Aldosterona (RAAS), con niveles elevados de angiotensina II, es un motor clave en la progresión de múltiples enfermedades cardiovasculares y renales. La hipertensión no controlada, la insuficiencia cardíaca con remodelado ventricular patológico, la fibrosis renal y la aterosclerosis acelerada son consecuencias directas de una señalización excesiva de Ang II vía el receptor AT1. Es crucial que los individuos con estas condiciones, especialmente aquellos que consideran cambios dietéticos drásticos como la cetosis o el ayuno, consulten a un profesional de la salud para monitorear el equilibrio electrolítico y la presión arterial, y ajustar la medicación si es necesario, para evitar complicaciones graves como la hiponatremia o la hiperpotasemia, o un descontrol de la presión arterial.
Impacto Clínico y Patofisiológico: Más Allá de la Presión Arterial
La angiotensina II es mucho más que un simple regulador de la presión. Su participación en la patofisiología de numerosas enfermedades es extensa:
- Hipertensión Arterial: La activación sostenida del RAAS es una de las causas más comunes de hipertensión primaria.
- Insuficiencia Cardíaca: Contribuye a la disfunción ventricular, la hipertrofia cardíaca, la fibrosis y el remodelado adverso.
- Enfermedad Renal Crónica: Acelera la progresión de la enfermedad renal, promueve la proteinuria y la fibrosis tubulointersticial. Es un factor clave en la nefropatía diabética.
- Aterosclerosis: Promueve la disfunción endotelial, la inflamación vascular y la acumulación de placa.
- Síndrome Metabólico y Diabetes: Existen evidencias de que la Ang II puede contribuir a la resistencia a la insulina y a la disfunción de las células beta pancreáticas.
- Inflamación y Cáncer: Se investiga su papel en la promoción de la inflamación crónica y en el crecimiento tumoral y la metástasis en ciertos tipos de cáncer.
El Futuro de la Investigación: Nuevas Vías y Terapias
La investigación sobre la angiotensina II y el RAAS continúa evolucionando. Se exploran nuevas vías como el eje de la angiotensina-(1-7) y su receptor Mas, que generalmente ejerce efectos protectores y vasodilatadores, contrarrestando muchos de los efectos del Ang II/AT1. Los moduladores selectivos del receptor AT2 también son un campo prometedor. La comprensión de las interacciones entre el RAAS y otros sistemas neurohormonales, así como su modulación por factores genéticos, dietéticos y de estilo de vida, abrirá nuevas avenidas para la medicina personalizada y el biohacking avanzado.
Conclusión: La Angiotensina II como Pilar de la Homeostasis y la Salud
La angiotensina II es, sin duda, una de las hormonas más influyentes en la fisiología humana. Su papel como director de orquesta del RAAS la posiciona en el centro de la regulación de la presión arterial, el equilibrio de fluidos y la salud cardiovascular y renal. Aunque su activación excesiva es un motor de enfermedad, su función basal es indispensable para la supervivencia. Comprender su intrincada red de acciones y sus interacciones con estados metabólicos como la cetosis y el ayuno no solo profundiza nuestro conocimiento científico, sino que también empodera a individuos y profesionales para tomar decisiones informadas sobre la optimización de la salud. La modulación inteligente del RAAS, ya sea a través de intervenciones farmacológicas o de estilo de vida, sigue siendo una de las estrategias más poderosas en la medicina moderna.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.