Plasminógeno: Guía Definitiva de Fibrinólisis y Salud Vascular
Resumen Clínico Rápido
🔬 Clasificación
Zimógeno (Precursor enzimático)
⚙️ Función Principal
Disolución de coágulos (Fibrinólisis)
📋 Órgano de Síntesis
Hígado
¿Qué es el Plasminógeno? La Maquinaria Molecular Anti-Coagulación
En el intrincado universo de la fisiología humana, donde cada proteína y enzima orquesta una sinfonía de procesos vitales, el plasminógeno emerge como un actor principal en la compleja danza del mantenimiento de la homeostasis vascular. Este precursor enzimático, omnipresente en el plasma sanguíneo, es la piedra angular del sistema fibrinolítico, el mecanismo biológico encargado de la disolución de los coágulos sanguíneos. Sin su acción meticulosa y regulada, nuestro sistema circulatorio estaría perpetuamente en riesgo de oclusión, con consecuencias potencialmente catastróficas para la salud y la supervivencia.
La capacidad del cuerpo para formar coágulos (hemostasia) es fundamental para detener el sangrado después de una lesión. Sin embargo, igual de crucial es la habilidad para disolver esos coágulos una vez que han cumplido su propósito, o para prevenir su formación indebida en primer lugar. Aquí es donde el plasminógeno, en su forma inactiva, espera su señal para transformarse en plasmina, la enzima proteolítica que desmantela la red de fibrina que constituye la estructura central de un coágulo. Este equilibrio delicado entre coagulación y fibrinólisis es un testimonio de la sofisticación evolutiva de la biología humana, un sistema finamente ajustado que protege contra hemorragias y trombosis por igual.
Como Investigador Médico PhD y Copywriter Clínico para el Glosario Ketocis, nuestro viaje de exploración nos llevará a través de la bioquímica del plasminógeno, su origen, su mecanismo de acción molecular, los factores que lo regulan y su profundo impacto en la salud, desde la prevención de enfermedades cardiovasculares hasta su inesperado rol en procesos como la cicatrización de heridas y la modulación de respuestas inmunes. Desentrañaremos cómo ciertas estrategias de biohacking, incluida la nutrición y el estilo de vida, pueden influir en la actividad de este sistema vital.
Resumen Clínico: Puntos Clave del Plasminógeno
- Punto clave 1: El plasminógeno es un zimógeno hepático inactivo que circula en el plasma sanguíneo. Es el precursor de la plasmina, la enzima principal del sistema fibrinolítico.
- Punto clave 2: Su función primordial es la disolución de coágulos sanguíneos (fibrinólisis) mediante la degradación de la fibrina, manteniendo la permeabilidad vascular y previniendo la trombosis.
- Punto clave 3: Su activación está estrictamente regulada por activadores como el t-PA y u-PA, e inhibidores como PAI-1 y alfa-2-antiplasmina, asegurando un equilibrio crítico entre la formación y la disolución de coágulos.
Origen y Estructura Molecular: La Fábrica Hepática y Dominios Kringle
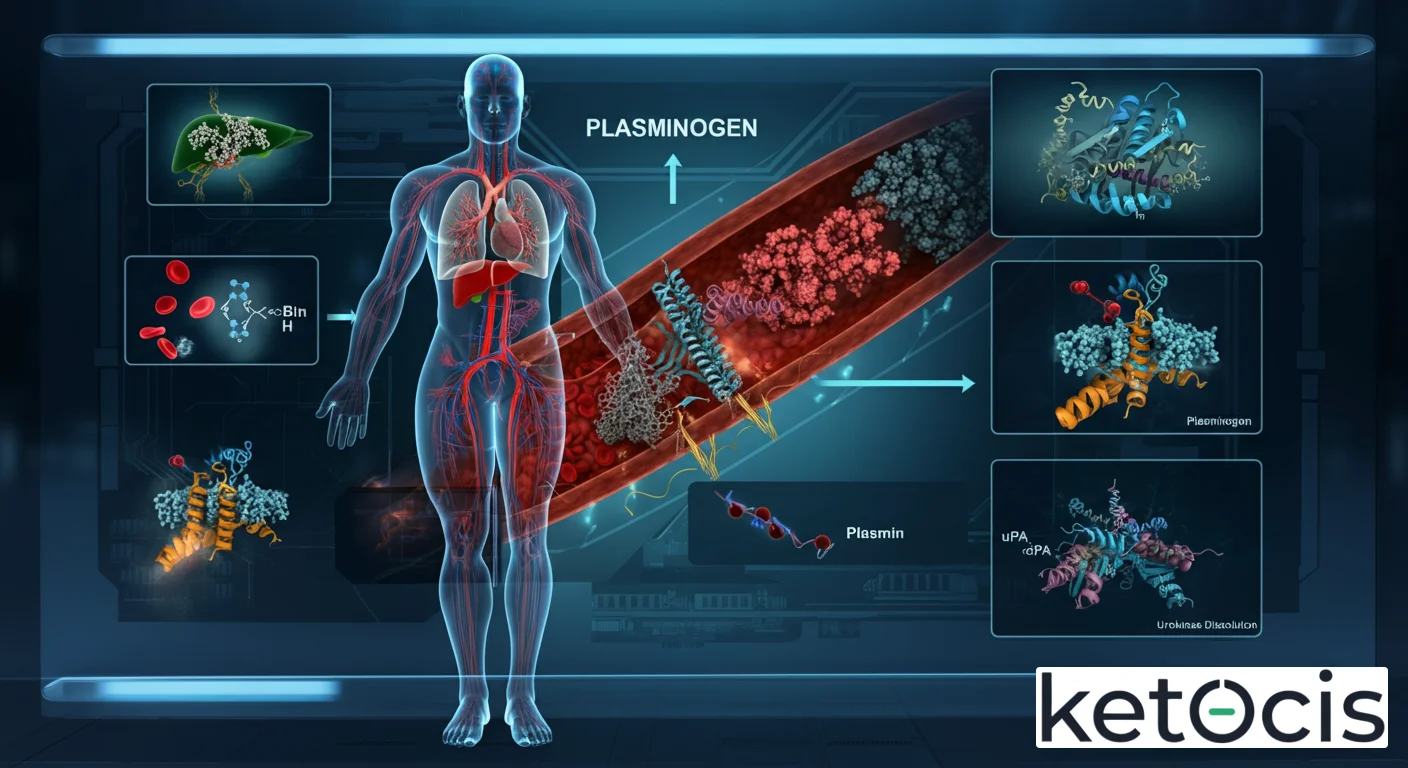
El plasminógeno es una glicoproteína de cadena única, con un peso molecular de aproximadamente 92 kDa, sintetizada predominantemente en el hígado. Una vez producido, se secreta al torrente sanguíneo, donde circula en una concentración relativamente alta, esperando su turno para ser activado. Su estructura molecular es fascinante y fundamental para su función. Consiste en una serie de dominios, incluyendo cinco ‘dominios kringle’ y un dominio catalítico, que es homólogo a otras serín proteasas.
Los dominios kringle son particularmente importantes. Son estructuras proteicas caracterizadas por tres puentes disulfuro internos, que les confieren una forma tridimensional específica, similar a la de un pretzel. Estos dominios son cruciales porque contienen sitios de unión para la lisina, lo que permite al plasminógeno unirse a la superficie de la fibrina en un coágulo. Esta unión no solo lo localiza en el lugar de la acción, sino que también facilita su activación por parte de los activadores del plasminógeno, aumentando drásticamente la eficiencia del proceso fibrinolítico. Sin estos dominios de unión a lisina, la activación del plasminógeno sería significativamente menos eficaz y más difusa.
El plasminógeno existe en varias isoformas, siendo la forma Glu-plasminógeno (con glutámico en su extremo N-terminal) la forma circulante principal. Una vez activado, se convierte en Lys-plasminógeno, una forma más fácilmente activable, lo que demuestra la complejidad de su regulación incluso antes de su conversión a plasmina. Esta intrincada estructura y sus variantes reflejan la necesidad de una precisión inquebrantable en un sistema tan vital como la fibrinólisis.
El plasminógeno es solo un 'limpiador' pasivo de coágulos que actúa automáticamente cuando hay un problema.
El plasminógeno es un componente altamente regulado de un sistema enzimático complejo, cuya activación está finamente controlada por múltiples activadores e inhibidores. Su papel se extiende más allá de la simple disolución de coágulos, participando en la remodelación tisular, cicatrización y modulación inmune.
Mecanismo de Acción: La Orquesta Fibrinolítica
El núcleo de la función del plasminógeno reside en su capacidad para transformarse de un zimógeno inactivo en la enzima activa, plasmina. Este proceso es altamente regulado y se inicia principalmente por dos activadores fisiológicos clave: el activador tisular del plasminógeno (t-PA) y el activador del plasminógeno tipo uroquinasa (u-PA).
Activación del Plasminógeno a Plasmina
- Activadores del Plasminógeno: El t-PA se libera principalmente de las células endoteliales y tiene una alta afinidad por la fibrina, lo que significa que su acción está predominantemente localizada en la superficie de los coágulos. Esto es crucial, ya que permite una fibrinólisis dirigida, minimizando el riesgo de degradación proteolítica sistémica. Por otro lado, el u-PA está involucrado en una variedad de procesos biológicos, incluyendo la remodelación tisular, la migración celular y la fibrinólisis en contextos extravasculares, además de su contribución a la fibrinólisis intravascular.
- Conversión Enzimática: Tanto el t-PA como el u-PA actúan como serín proteasas que clivan una unión peptídica específica (Arg561-Val562) en el plasminógeno. Este clivaje transforma el plasminógeno de cadena única en plasmina, una enzima de dos cadenas unidas por un puente disulfuro, con actividad proteolítica. La plasmina activa es entonces capaz de iniciar su función principal.
La Plasmina: El Bisturí Molecular de la Fibrina
Una vez generada, la plasmina ejerce su acción proteolítica sobre la fibrina, el polímero insoluble que forma la malla estructural de un coágulo. La plasmina digiere la fibrina en pequeños fragmentos solubles, conocidos como productos de degradación de la fibrina (PDFs) o dímero D, que son eliminados de la circulación. Este proceso desarma eficazmente el coágulo, restaurando el flujo sanguíneo normal.
Además de su papel central en la fibrinólisis, la plasmina tiene otras funciones biológicas importantes. Puede degradar otras proteínas de la matriz extracelular, como el colágeno y la fibronectina, lo que la implica en procesos de remodelación tisular, cicatrización de heridas y angiogénesis. Su actividad no se limita a la fibrina; también puede activar otras metaloproteasas de matriz (MMPs) y componentes del sistema del complemento, subrayando su papel multifacético en la fisiología.
Antagonistas y Regulación: El Control Fino de la Fibrinólisis
Dado el poder destructivo potencial de la plasmina, es imperativo que su actividad esté estrictamente controlada. El cuerpo ha desarrollado una serie de inhibidores que aseguran que la fibrinólisis ocurra solo cuando y donde sea necesario, previniendo la degradación excesiva de coágulos útiles o la proteólisis sistémica.
Inhibidores de los Activadores del Plasminógeno (PAIs)
- PAI-1 (Inhibidor del Activador del Plasminógeno tipo 1): Es el principal inhibidor fisiológico del t-PA y u-PA. PAI-1 es una proteína de fase aguda, lo que significa que sus niveles pueden elevarse en respuesta a la inflamación, el estrés o ciertas condiciones metabólicas. Niveles elevados de PAI-1 se asocian con un mayor riesgo de trombosis y enfermedades cardiovasculares, ya que inhiben la disolución de coágulos.
- PAI-2 (Inhibidor del Activador del Plasminógeno tipo 2): Aunque menos abundante que PAI-1 en plasma, PAI-2 es especialmente relevante durante el embarazo y en contextos de inflamación, donde puede modular la actividad fibrinolítica.
Inhibidores Directos de la Plasmina
El inhibidor más potente y fisiológicamente relevante de la plasmina es la alfa-2-antiplasmina. Esta proteína se une rápidamente y de forma irreversible a la plasmina libre en la circulación, neutralizando su actividad. Esto es crucial para limitar la acción de la plasmina a la superficie del coágulo (donde está protegida de la alfa-2-antiplasmina) y prevenir la proteólisis sistémica de la fibrina plasmática y otras proteínas.
TAFI (Inhibidor de la Fibrinólisis Activado por Trombina)
El TAFI es otro regulador importante que actúa de manera indirecta. Es activado por la trombina (una enzima clave en la coagulación) y, una vez activado, elimina los residuos de lisina C-terminal de la fibrina. Estos residuos de lisina son los sitios a los que se une el plasminógeno y los activadores del plasminógeno, por lo que su eliminación reduce la capacidad de la fibrina para promover la activación del plasminógeno. Esto crea un vínculo entre la coagulación y la fibrinólisis, permitiendo que la misma enzima que forma el coágulo (trombina) también module su disolución, asegurando que los coágulos sean más resistentes a la lisis en sus etapas iniciales.
Plasminógeno en la Salud y la Enfermedad: Más Allá de los Coágulos
La importancia del plasminógeno se extiende mucho más allá de la mera disolución de coágulos. Su desregulación está implicada en una amplia gama de patologías.
Salud Cardiovascular
En el contexto de enfermedades cardiovasculares, un sistema fibrinolítico eficiente es vital. La disfunción del plasminógeno o sus activadores/inhibidores contribuye a condiciones como la aterotrombosis, el infarto de miocardio (ataque cardíaco) y el accidente cerebrovascular isquémico. Los fármacos trombolíticos, como el t-PA recombinante, se utilizan clínicamente para disolver coágulos que causan estos eventos agudos, salvando vidas y minimizando el daño tisular.
Cicatrización de Heridas y Remodelación Tisular
La plasmina es fundamental en la cicatrización de heridas. Al degradar componentes de la matriz extracelular, facilita la migración celular, la angiogénesis (formación de nuevos vasos sanguíneos) y la remodelación del tejido. Un desequilibrio en la actividad del plasminógeno puede llevar a una cicatrización deficiente o a una formación excesiva de tejido cicatricial.
Cáncer
En el ámbito del cáncer, el sistema plasminógeno-plasmina tiene un papel de doble filo. Por un lado, la plasmina puede facilitar la invasión tumoral y la metástasis al degradar la matriz extracelular, permitiendo que las células cancerosas se abran paso a través de los tejidos. La sobreexpresión de u-PA y sus receptores en muchos tumores se asocia con un pronóstico desfavorable. Por otro lado, la actividad fibrinolítica también puede influir en la respuesta inmune antitumoral y en la vascularización del tumor, haciendo que su rol sea complejo y objeto de intensa investigación.
Infecciones e Inmunidad
Algunos patógenos, como ciertas bacterias (ej., Streptococcus pyogenes), han evolucionado para secuestrar el plasminógeno humano en su superficie, activándolo a plasmina. Esta plasmina microbiana les permite degradar la fibrina y otras proteínas del huésped, facilitando la invasión tisular y la diseminación, lo que subraya la importancia de este sistema en la interacción huésped-patógeno.
Deficiencia de Plasminógeno
Existen raras condiciones genéticas donde hay una deficiencia o disfunción del plasminógeno. La más conocida es la Conjuntivitis Lignosa, una enfermedad que se caracteriza por la formación de pseudomembranas fibrosas en las membranas mucosas, particularmente en los ojos. Esta condición es un claro ejemplo de las consecuencias de una fibrinólisis deficiente, donde el cuerpo no puede eliminar eficazmente los depósitos de fibrina.
Biohacking Metabólico: Potenciando tu Fibrinólisis Natural
¿Sabías que ciertos alimentos y estilos de vida pueden influir en la eficiencia de tu sistema fibrinolítico? La nattokinase, una enzima proteolítica derivada de la soja fermentada (natto), ha demostrado tener actividad fibrinolítica directa, imitando la acción de la plasmina y el t-PA. Incorporar alimentos ricos en omega-3, como el pescado graso, también puede modular la producción de PAI-1, promoviendo una fibrinólisis más saludable. El ejercicio regular y una dieta cetogénica bien formulada pueden optimizar la función endotelial, que es crucial para la liberación adecuada de t-PA, creando un entorno más favorable para la disolución de coágulos y la salud vascular general.
Biohacking y Optimización del Sistema Fibrinolítico
Comprender la importancia del plasminógeno nos abre las puertas a estrategias de estilo de vida y nutricionales que pueden apoyar la salud de nuestro sistema fibrinolítico. La optimización de este sistema no se trata de inducir hemorragias, sino de asegurar que los coágulos inapropiados se disuelvan eficientemente y que el flujo sanguíneo se mantenga óptimo.
Nutrición y Suplementación
- Ácidos Grasos Omega-3: Dietas ricas en EPA y DHA, encontrados en pescados grasos como el salmón y la caballa, han sido asociadas con una reducción de los niveles de PAI-1, lo que podría favorecer una mayor actividad fibrinolítica.
- Enzimas Proteolíticas: Además de la nattokinase, otras enzimas como la bromelina (de la piña) y la papaína (de la papaya) han mostrado, en estudios preliminares, propiedades que pueden influir en la fibrinólisis, ya sea directamente o modulando la inflamación y la agregación plaquetaria.
- Antioxidantes y Fitonutrientes: Compuestos presentes en frutas, verduras y especias (como los polifenoles del té verde o la curcumina) pueden mejorar la función endotelial y reducir el estrés oxidativo, factores que indirectamente apoyan la liberación de t-PA y la salud vascular.
Estilo de Vida
- Ejercicio Regular: La actividad física es un potente estímulo para la liberación de t-PA por las células endoteliales. Un estilo de vida sedentario, por el contrario, se asocia con niveles elevados de PAI-1 y un mayor riesgo de trombosis.
- Manejo del Estrés: El estrés crónico puede influir en la producción de PAI-1 y otros factores procoagulantes. Técnicas de relajación y mindfulness pueden contribuir a un perfil fibrinolítico más equilibrado.
- Sueño de Calidad: La privación crónica del sueño se ha vinculado con la disfunción endotelial y alteraciones en los factores de coagulación y fibrinólisis, subrayando la importancia de un descanso adecuado.
Impacto de la Cetosis y el Ayuno Intermitente
En el contexto de una dieta cetogénica y el ayuno intermitente, ambos estados metabólicos pueden tener efectos beneficiosos indirectos sobre el sistema fibrinolítico. La reducción de la inflamación sistémica, la mejora de la sensibilidad a la insulina y la optimización de la función endotelial, comunes en estos enfoques, pueden contribuir a un perfil fibrinolítico más favorable. La cetosis, al promover la quema de grasas como combustible, puede reducir el estrés oxidativo y mejorar la salud vascular, lo que a su vez apoya una liberación eficiente de t-PA y una regulación adecuada de PAI-1. Sin embargo, se necesita más investigación directa para elucidar los mecanismos precisos.
Alerta Médica: El Peligro de la Automedicación con Agentes Fibrinolíticos
Aunque el plasminógeno es esencial, la manipulación del sistema fibrinolítico sin supervisión médica puede ser extremadamente peligrosa. El uso indiscriminado de suplementos o fármacos que promueven la disolución de coágulos (como la nattokinase en dosis elevadas o en combinación con anticoagulantes) puede aumentar drásticamente el riesgo de hemorragias graves. Los pacientes con trastornos de la coagulación, aquellos que toman anticoagulantes (como warfarina o DOACs), o quienes se preparan para una cirugía, deben consultar siempre a un profesional de la salud antes de considerar cualquier intervención que pueda afectar la fibrinólisis. El equilibrio es clave; demasiada fibrinólisis es tan peligrosa como muy poca.
Mitos y Realidades del Plasminógeno
Mito Popular Falso
“El plasminógeno es solo un ‘limpiador’ pasivo de coágulos que actúa automáticamente cuando hay un problema.”
Explicación Científica
Esta afirmación simplifica en exceso la realidad. El plasminógeno no es un ‘limpiador’ pasivo, sino un componente altamente regulado de un sistema enzimático complejo. Su activación a plasmina está finamente controlada por múltiples activadores e inhibidores, y su eficiencia depende de su localización en el coágulo a través de sus dominios de unión a lisina. Además, su papel no se limita a ‘limpiar’ coágulos; está involucrado activamente en la remodelación tisular, la cicatrización de heridas, la angiogénesis y la modulación de respuestas inmunes. Es un sistema dinámico y adaptativo, no un simple mecanismo de limpieza automática, y su desregulación tiene profundas implicaciones patológicas.
Conclusión: Un Guardián Silencioso de la Salud Vascular
El plasminógeno representa un pilar fundamental en la fisiología cardiovascular y más allá. Desde su síntesis en el hígado hasta su compleja activación y regulación en el torrente sanguíneo, esta proteína es un guardián silencioso de nuestra salud vascular, asegurando que el delicado equilibrio entre la formación y la disolución de coágulos se mantenga. Su disfunción puede acarrear graves consecuencias, desde la trombosis hasta la deficiente cicatrización de heridas y la progresión de enfermedades como el cáncer.
La investigación continua sobre el plasminógeno y el sistema fibrinolítico sigue revelando nuevas facetas de su importancia, ofreciendo vías prometedoras para el desarrollo de terapias más dirigidas y efectivas para una miríada de enfermedades. Para aquellos en la comunidad Ketocis, comprender cómo la nutrición y el estilo de vida pueden influir en este sistema es empoderador, permitiendo tomar decisiones informadas para optimizar la salud metabólica y cardiovascular. El plasminógeno no es solo una molécula; es un recordatorio de la intrincada belleza y resiliencia del cuerpo humano, una maravilla molecular que trabaja incansablemente para mantenernos sanos y fluidos.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.