Interferón Alfa (IFN-alfa): Guía Definitiva del Inmunomodulador
Resumen Clínico Rápido
🔬 Clasificación
Interferón Tipo I (Citoquina)
⚙️ Función Principal
Antiviral, Antitumoral, Inmunomodulador
📋 Vía de Señalización
JAK-STAT (activación de ISGs)
Interferón Alfa (IFN-alfa): La Primera Línea de Defensa Inmune
En el vasto y complejo universo de la biología humana, existen moléculas que actúan como verdaderos centinelas, alertando y movilizando las defensas del cuerpo ante la invasión. Entre estas, el interferón alfa (IFN-alfa) se erige como una de las citoquinas más fundamentales y multifacéticas. Descubierto por Isaacs y Lindenmann en 1957 por su capacidad de “interferir” con la replicación viral, el IFN-alfa no es solo un antiviral, sino un potente inmunomodulador con roles cruciales en la respuesta innata y adaptativa.
Para el Glosario Ketocis, comprender el IFN-alfa es esencial no solo por su papel en la salud general, sino también por cómo las estrategias metabólicas pueden influir sutilmente en la eficiencia de la respuesta inmune. Este péptido, producido principalmente por las células inmunes en respuesta a patógenos, orquesta una sinfonía molecular que busca proteger al organismo. Su estudio nos permite desentrañar no solo los misterios de la inmunidad, sino también las complejas interacciones entre el sistema inmunitario y el estado metabólico.
A lo largo de esta guía enciclopédica, exploraremos la génesis del IFN-alfa, su intrincado mecanismo de acción, los sofisticados sistemas que regulan su actividad y, finalmente, su impacto clínico, incluyendo cómo ciertos enfoques de biohacking pueden optimizar o modular la respuesta inmune.
Resumen Clínico
- Punto clave 1: El IFN-alfa es una citoquina antiviral y antitumoral esencial, producida principalmente por leucocitos en respuesta a infecciones virales.
- Punto clave 2: Activa la vía JAK-STAT para inducir genes estimulados por interferón (ISGs), confiriendo resistencia celular a la replicación viral y modulando la inmunidad.
- Punto clave 3: Ha sido una piedra angular en el tratamiento de la hepatitis C y ciertos tipos de cáncer, aunque con un perfil de efectos secundarios considerable.
Origen y Producción del Interferón Alfa
El interferón alfa pertenece a la familia de los interferones de tipo I, un grupo de citoquinas cuya característica definitoria es su capacidad para inducir un estado antiviral en las células. Existen múltiples subtipos de IFN-alfa (IFN-α1, IFN-α2, etc.), codificados por genes estrechamente relacionados en el cromosoma 9 humano, lo que confiere una diversidad funcional sutil pero importante.
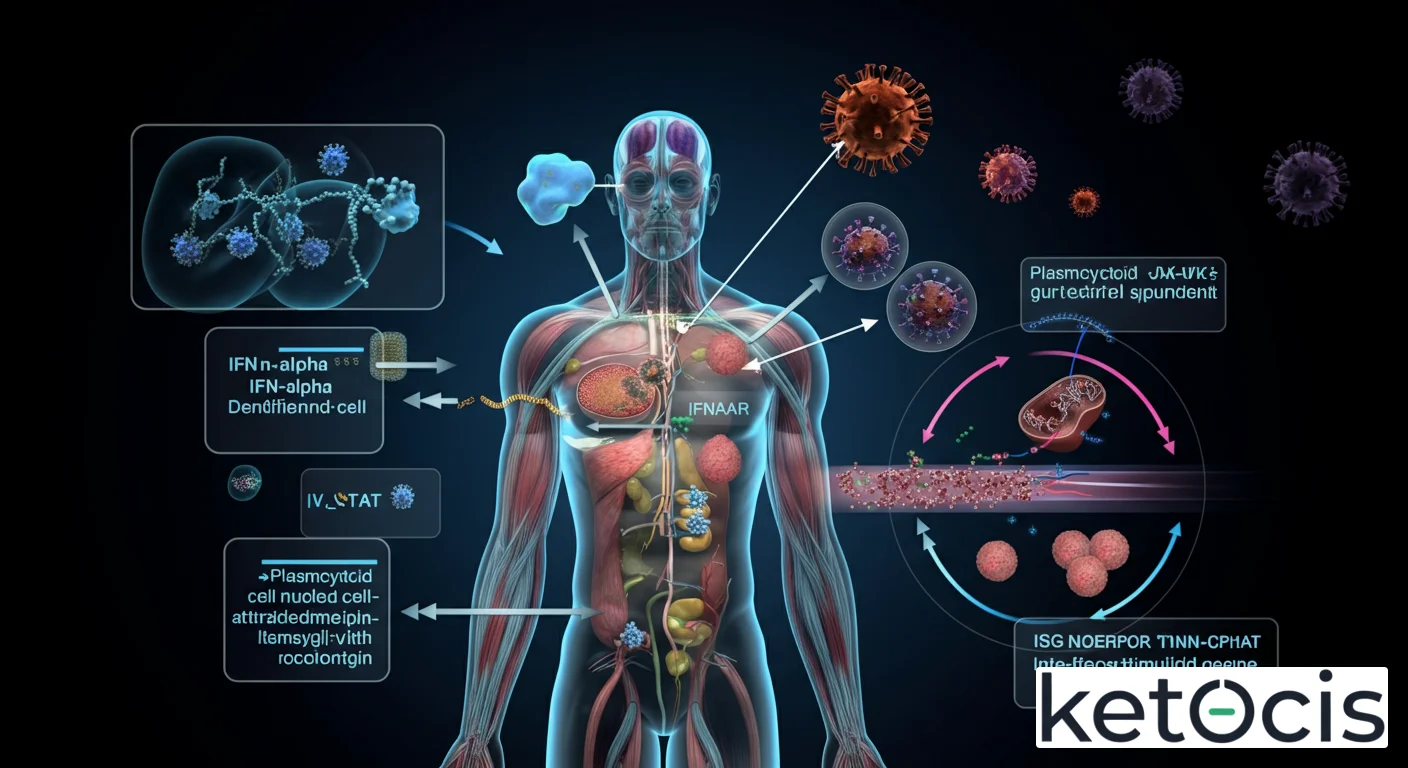
La producción de IFN-alfa es una respuesta temprana y fundamental del sistema inmunitario innato ante la detección de patógenos, especialmente virus. Las principales células productoras de IFN-alfa son las células dendríticas plasmocitoides (pDCs), que son reconocidas como las productoras más potentes de interferones de tipo I en el organismo. Sin embargo, otras células como los monocitos, macrófagos, células B e incluso algunas células infectadas pueden contribuir a su producción, aunque en menor medida.
El estímulo para la síntesis de IFN-alfa es típicamente la presencia de ácidos nucleicos virales (ARN de doble cadena, ADN viral no metilado, etc.) que son reconocidos por receptores de reconocimiento de patrones (PRRs) intracelulares, como los receptores tipo Toll (TLR3, TLR7, TLR9) y los receptores RIG-I-like (RLRs como RIG-I y MDA5). Una vez activados, estos PRRs inician cascadas de señalización que culminan en la activación de factores de transcripción como IRF3 (factor regulador de interferón 3) e IRF7, los cuales se translocan al núcleo para inducir la expresión de los genes de IFN-alfa y otros interferones de tipo I.
Esta respuesta rápida y robusta es crítica porque el IFN-alfa se libera al espacio extracelular y actúa tanto de forma autocrina (sobre la misma célula que lo produjo) como paracrina (sobre células vecinas), preparando al tejido para resistir la propagación viral antes de que la respuesta inmune adaptativa, más lenta, pueda activarse completamente. La capacidad de las pDCs para detectar rápidamente la infección y secretar grandes cantidades de IFN-alfa las convierte en un pilar de la defensa antiviral inicial.
El interferón es una cura milagrosa sin efectos secundarios.
Aunque potente, el IFN-alfa tiene un perfil de efectos secundarios considerable, incluyendo síntomas similares a la gripe, depresión y riesgos autoinmunes, limitando su uso y requiriendo supervisión médica estricta. No es una cura universal y su aplicación es específica.
Mecanismo de Acción: La Orquestación de la Respuesta Antiviral
El mecanismo de acción del interferón alfa es una maravilla de la señalización celular, diseñado para establecer un estado antiviral y antitumoral en las células diana. Una vez secretado, el IFN-alfa se une a un receptor específico en la superficie de las células, el receptor de interferón de tipo I (IFNAR), que está compuesto por dos subunidades: IFNAR1 e IFNAR2. Este receptor es ubicuo, lo que significa que la mayoría de las células del cuerpo pueden responder al IFN-alfa.
La unión del IFN-alfa al IFNAR induce un cambio conformacional que activa quinasas Janus asociadas al receptor (JAKs), específicamente JAK1 y TYK2. Estas quinasas se autofosforilan y fosforilan residuos de tirosina en las colas citoplasmáticas de las subunidades del receptor. Estos sitios de fosforilación sirven como plataformas de acoplamiento para proteínas transductoras de señal y activadoras de la transcripción (STATs), en particular STAT1 y STAT2.
Una vez reclutadas, STAT1 y STAT2 son fosforiladas por las JAKs activadas. Tras la fosforilación, STAT1 y STAT2 se disocian del receptor, se heterodimerizan y se asocian con otra proteína reguladora, IRF9 (factor regulador de interferón 9), para formar un complejo trimérico conocido como el Factor de Transcripción Estimulado por Interferón (ISGF3). Este complejo ISGF3 se transloca al núcleo de la célula, donde se une a secuencias de ADN específicas en las regiones promotoras de los genes, conocidas como elementos estimulados por interferón (ISREs).
La unión de ISGF3 a los ISREs induce la transcripción de cientos de genes estimulados por interferón (ISGs). Los productos de estos ISGs son las proteínas efectoras que confieren el estado antiviral y antitumoral a la célula. Algunos de los ISGs más conocidos incluyen:
- Proteína quinasa R (PKR): Se activa por ARN de doble cadena viral y fosforila el factor de iniciación de la traducción eIF2α, inhibiendo la síntesis de proteínas virales y celulares.
- 2′-5′-oligoadenilato sintetasa (OAS) y RNasa L: OAS se activa por ARN de doble cadena y produce 2′-5′-oligoadenilatos, que a su vez activan a RNasa L, una endorribonucleasa que degrada el ARN viral y celular.
- Proteínas Mx: Son GTPasas que inhiben la replicación de diversos virus, incluyendo el virus de la gripe.
- ISG15 y TRIM25: Participan en la ubiquitinación de proteínas virales y celulares, afectando la estabilidad y función de estas.
- Proteínas de presentación antigénica (MHC clase I): Aumentan la expresión de moléculas MHC clase I, facilitando el reconocimiento de células infectadas por linfocitos T citotóxicos.
- Proteínas pro-apoptóticas: Inducen la muerte celular programada en células infectadas para limitar la propagación viral.
Más allá de su acción antiviral directa, el IFN-alfa también ejerce potentes efectos inmunomoduladores. Aumenta la actividad de las células natural killer (NK), que son cruciales para eliminar células infectadas o tumorales sin necesidad de una activación antigénica previa. También promueve la diferenciación de monocitos en células dendríticas, mejora la presentación de antígenos y modula la diferenciación de linfocitos T, inclinando la balanza hacia una respuesta Th1, esencial en la defensa contra patógenos intracelulares.
Antagonistas y Regulación de la Respuesta al IFN-alfa
La potente actividad del interferón alfa requiere una regulación estricta para evitar daños colaterales a los tejidos del huésped. Una respuesta prolongada o excesiva a los interferones puede conducir a autoinmunidad y efectos secundarios severos. Por ello, el cuerpo ha desarrollado mecanismos intrínsecos de retroalimentación negativa para modular la señalización del IFN-alfa.
Uno de los principales reguladores negativos son las proteínas SOCS (Supresores de la Señalización por Citoquinas), en particular SOCS1 y SOCS3. Los genes SOCS son ISGs, lo que significa que su expresión es inducida por el propio IFN-alfa. Una vez producidas, las proteínas SOCS pueden unirse a las JAKs o a los receptores de interferón, inhibiendo su actividad quinasa o promoviendo su degradación, creando así un circuito de retroalimentación negativa que limita la duración y la intensidad de la señal de interferón.
Además de los mecanismos intrínsecos del huésped, muchos virus han evolucionado sofisticadas estrategias para evadir o antagonizar la respuesta al IFN-alfa. Estas proteínas antagonistas virales pueden actuar en múltiples niveles de la vía de señalización del interferón:
- Inhibición de la producción de IFN-alfa: Algunos virus bloquean la activación de los factores de transcripción IRF3/IRF7 o la síntesis de ARN de IFN-alfa.
- Bloqueo de la señalización del receptor IFNAR: Proteínas virales pueden secuestrar el IFN-alfa, degradar el receptor IFNAR o inhibir la actividad de las JAKs.
- Interferencia con la formación o función de ISGF3: Algunos virus dirigen la degradación de STAT1 o STAT2, o impiden la translocación nuclear de ISGF3.
- Neutralización de los productos de ISGs: Otros virus desarrollan contramedidas directas contra proteínas efectoras como PKR, OAS/RNase L o las proteínas Mx.
La batalla evolutiva entre los virus y el sistema inmunitario del huésped se manifiesta claramente en la carrera armamentista entre la producción de IFN-alfa y las estrategias de evasión viral. Comprender estos mecanismos es fundamental para desarrollar nuevas terapias antivirales.
Biohacking Inmune: Optimización de la Respuesta al Interferón
¿Sabías que tu estilo de vida y dieta pueden influir en la eficacia de tu respuesta inmune al interferón? La vitamina D no es solo para la salud ósea; juega un papel crucial en la inmunomodulación, y se ha demostrado que niveles adecuados pueden optimizar la respuesta antiviral e incluso regular a la baja la inflamación excesiva que a veces acompaña a una respuesta de interferón descontrolada. Asegúrate de mantener niveles óptimos de vitamina D a través de la exposición solar segura o suplementación, especialmente si vives en latitudes donde el sol es escaso. ¡Es un pequeño hack para un sistema inmune más resiliente!
Aplicaciones Clínicas y el Rol del IFN-alfa en la Salud Metabólica
Históricamente, el interferón alfa ha sido una herramienta terapéutica vital en la medicina. Su capacidad antiviral y antiproliferativa lo convirtió en un tratamiento estándar para diversas afecciones:
- Hepatitis C crónica: Durante décadas, el IFN-alfa pegilado (una forma de acción prolongada) fue la terapia principal para la hepatitis C, a menudo combinado con ribavirina. Aunque ha sido en gran medida reemplazado por antivirales de acción directa más eficaces y con menos efectos secundarios, su impacto en la erradicación del virus fue monumental.
- Hepatitis B crónica: Todavía se utiliza en algunos casos de hepatitis B, especialmente en pacientes con baja carga viral o contraindicaciones a otros tratamientos.
- Ciertos tipos de cáncer: Ha demostrado eficacia en el tratamiento de la leucemia de células pilosas, el melanoma maligno (como terapia adyuvante para prevenir la recurrencia), el linfoma no Hodgkin de bajo grado y el sarcoma de Kaposi asociado al SIDA. Su acción antitumoral se debe a sus efectos antiproliferativos directos sobre las células tumorales y a su capacidad para potenciar la respuesta inmune antitumoral.
- Esclerosis múltiple (EM): Las formas de interferón beta (IFN-beta), estrechamente relacionadas con el IFN-alfa, se utilizan para reducir la frecuencia y severidad de los brotes en la esclerosis múltiple remitente-recurrente, modulando la respuesta inmune del sistema nervioso central.
A pesar de su eficacia, el IFN-alfa es conocido por su perfil de efectos secundarios significativos, que a menudo limitan su tolerabilidad. Estos incluyen síntomas similares a la gripe (fiebre, fatiga, mialgias, cefalea), depresión, irritabilidad, mielosupresión, trastornos tiroideos y toxicidad hepática, entre otros. Estos efectos se deben a la naturaleza pleiotrópica de la citoquina y a su amplia distribución de receptores en el organismo.
En el contexto del Glosario Ketocis, la relación entre el IFN-alfa y la salud metabólica es un área de investigación fascinante. Aunque el IFN-alfa no es directamente una hormona metabólica, su papel central en la inflamación y la respuesta inmune puede tener implicaciones indirectas. Por ejemplo, la inflamación crónica de bajo grado, común en la resistencia a la insulina y la obesidad, puede influir en la eficiencia de las respuestas inmunes. Algunos estudios sugieren que las dietas cetogénicas y el ayuno intermitente pueden modular la inflamación y la función inmune, potencialmente afectando la susceptibilidad a infecciones o la respuesta a terapias inmunomoduladoras.
La cetosis, por ejemplo, puede influir en el metabolismo de las células inmunes, alterando su capacidad para producir y responder a citoquinas como el IFN-alfa. Los cuerpos cetónicos pueden servir como fuentes de energía alternativas y también actuar como moléculas de señalización que modulan vías inflamatorias. Una respuesta inmune equilibrada, donde el IFN-alfa se produce de manera adecuada pero no excesiva, es crucial para la salud. Las estrategias de biohacking metabólico que promueven la resiliencia celular y reducen la inflamación sistémica podrían, en teoría, optimizar la capacidad del cuerpo para responder eficazmente a las amenazas, sin caer en respuestas hiperinflamatorias.
Desafíos y Futuro del Interferón Alfa
A pesar de los avances en terapias más específicas y con menos efectos secundarios para muchas de las enfermedades que el IFN-alfa solía tratar, el estudio de los interferones sigue siendo de vital importancia. La comprensión profunda de su biología ha abierto nuevas vías para el desarrollo de fármacos.
La investigación actual se centra en:
- Nuevas formulaciones: Desarrollar formas de IFN-alfa con mejor perfil farmacocinético y menos efectos secundarios.
- Combinaciones terapéuticas: Explorar cómo el IFN-alfa puede sinergizar con nuevas inmunoterapias (como los inhibidores de puntos de control inmunes) para potenciar la respuesta antitumoral.
- Moduladores de la vía de IFN-alfa: Identificar pequeñas moléculas que puedan activar o inhibir selectivamente componentes de la vía JAK-STAT para lograr efectos terapéuticos más precisos.
- Biomarcadores: Desarrollar biomarcadores que predigan la respuesta de los pacientes al tratamiento con IFN-alfa o que identifiquen a aquellos con deficiencias en la vía del interferón que los hacen más susceptibles a ciertas infecciones.
La pandemia de COVID-19, por ejemplo, ha resaltado la importancia crítica de una respuesta temprana y robusta de interferones de tipo I. Se ha observado que los pacientes con COVID-19 grave a menudo presentan una respuesta de interferón de tipo I tardía o defectuosa, lo que subraya la relevancia continua de estas citoquinas en la defensa antiviral.
Alerta Médica: El Riesgo de la Autoinmunidad Inducida por Interferón
Aunque el interferón alfa es una herramienta poderosa contra virus y cáncer, su uso terapéutico no está exento de riesgos. Uno de los peligros metabólicos y clínicos más serios es la inducción o exacerbación de enfermedades autoinmunes. El IFN-alfa puede desencadenar la producción de autoanticuerpos y la activación de células T autorreactivas, llevando a condiciones como la tiroiditis autoinmune, lupus eritematoso sistémico o psoriasis. Es crucial que cualquier tratamiento con IFN-alfa sea supervisado por un especialista, con monitoreo constante de los marcadores inmunológicos y clínicos para detectar y manejar estos efectos adversos a tiempo.
En resumen, el interferón alfa es mucho más que una simple molécula antiviral; es un director de orquesta de la respuesta inmune, una citoquina con un legado clínico impresionante y un futuro prometedor en la comprensión de la inmunidad y el desarrollo de nuevas terapias. Su estudio continuo nos permite desentrañar las complejidades de nuestras defensas internas y cómo podemos optimizarlas para una salud duradera.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.