Conducto Pancreático: Guía Definitiva de Anatomía y Salud
Resumen Clínico Rápido
🔬 Clasificación
Ducto Exocrino
⚙️ Función
Transporte enzimático y bicarbonato
📋 Impacto
Digestión, pH intestinal
¿Qué es el Conducto Pancreático? Una Exploración Profunda
En el intrincado laboratorio del cuerpo humano, donde cada órgano desempeña un papel insustituible en la orquesta de la vida, el páncreas emerge como una glándula de doble función, exocrina y endocrina, fundamental para la digestión y el control metabólico. Sin embargo, su labor exocrina —la producción de enzimas digestivas y bicarbonato— sería inútil sin un sistema de transporte eficiente. Aquí es donde el conducto pancreático, una estructura tubular de vital importancia, entra en escena. Este artículo, elaborado desde la perspectiva de un investigador médico PhD y copywriter clínico experto en SEO para el Glosario Ketocis, desentrañará la anatomía, fisiología, patologías y estrategias de optimización relacionadas con esta crucial vía.
Comprender el conducto pancreático no es meramente un ejercicio anatómico; es sumergirse en los mecanismos finos que regulan nuestra capacidad para asimilar nutrientes, mantener el equilibrio ácido-base y, en última instancia, sostener una salud metabólica robusta. Desde su ubicación estratégica hasta su interacción con dietas como la cetogénica o el ayuno, cada faceta de este ducto revela la sofisticación del diseño biológico.
Resumen Clínico
- El conducto pancreático principal (de Wirsung) es la vía central para enzimas digestivas y bicarbonato.
- Su obstrucción o disfunción puede desencadenar pancreatitis, una inflamación grave del páncreas.
- La salud del conducto es crucial para una óptima digestión y el mantenimiento del equilibrio metabólico.
Ubicación Anatómica y Estructura Esencial
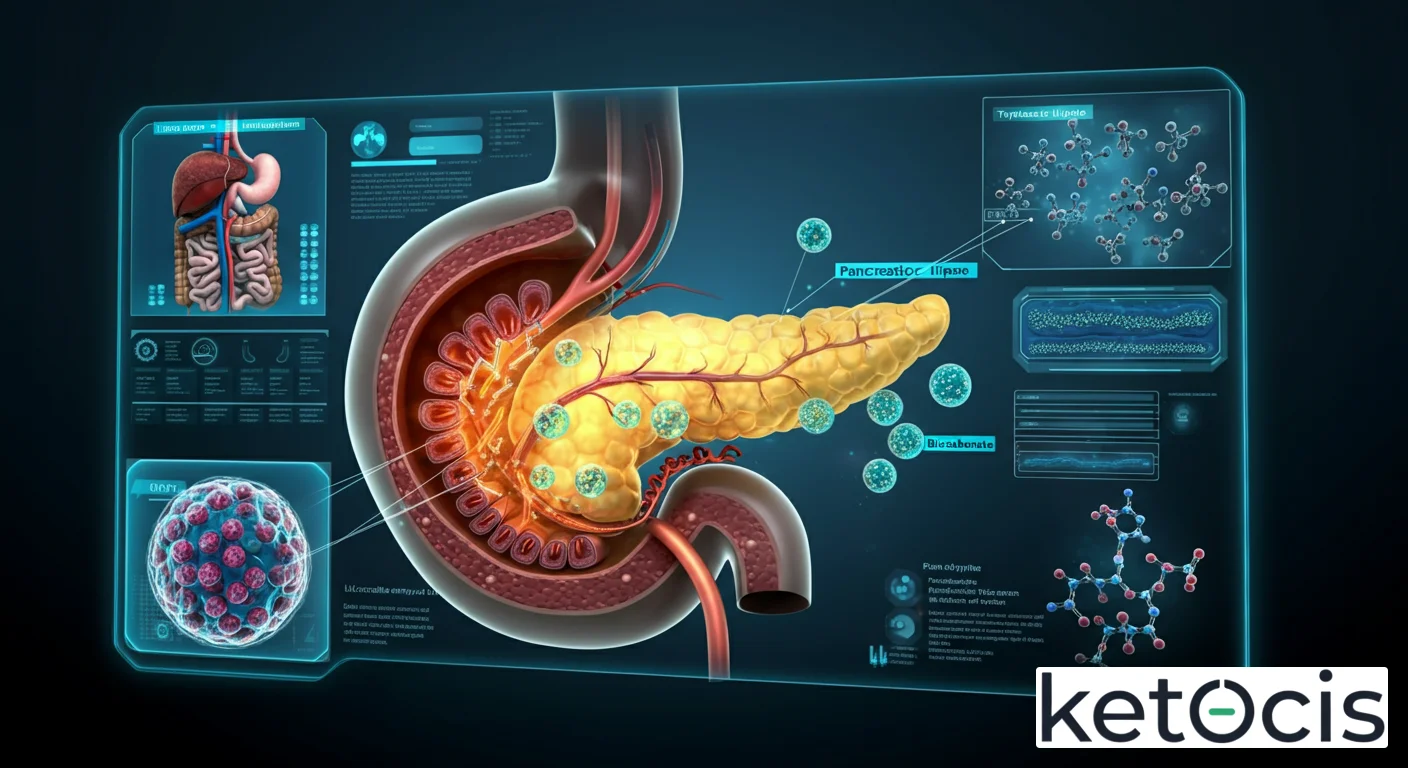
El páncreas es una glándula alargada y aplanada, situada profundamente en el abdomen, posterior al estómago y anterior a la columna vertebral. Se extiende transversalmente desde el duodeno, en el lado derecho, hasta el bazo, en el lado izquierdo. Dentro de este órgano multifuncional, una red de conductos se encarga de recolectar las secreciones exocrinas. El conducto pancreático principal, también conocido como conducto de Wirsung, atraviesa longitudinalmente la mayor parte del páncreas, desde su cola hasta su cabeza.
Este conducto principal se une comúnmente con el conducto biliar común (que transporta bilis desde el hígado y la vesícula biliar) para formar una dilatación conocida como la Ampolla de Vater (o ampolla hepatopancreática). Esta ampolla, a su vez, desemboca en la segunda porción del duodeno, el segmento inicial del intestino delgado. La salida de las secreciones está regulada por una válvula muscular circular, el esfínter de Oddi, que controla el flujo de bilis y jugo pancreático hacia el intestino, previniendo el reflujo de contenido duodenal.
Adicionalmente, aproximadamente en el 30-60% de los individuos, existe un conducto pancreático accesorio (o conducto de Santorini). Este conducto drena la porción superior de la cabeza del páncreas y suele desembocar en el duodeno de forma independiente, superior a la Ampolla de Vater. Aunque a menudo es de menor tamaño, su presencia puede tener implicaciones clínicas, especialmente en anomalías congénitas como el páncreas divisum.
Desde una perspectiva histológica, las paredes de estos conductos están revestidas por un epitelio columnar simple, especializado en la secreción de bicarbonato y agua. Este revestimiento epitelial es vital para la protección contra las potentes enzimas digestivas y para la neutralización del quimo ácido proveniente del estómago.
La pancreatitis es solo para alcohólicos.
Si bien el alcohol es un factor de riesgo significativo, la pancreatitis puede ser causada por cálculos biliares, triglicéridos altos, ciertos medicamentos, traumatismos y factores genéticos, entre otros.
Función Sana: La Orquesta Digestiva
La función primordial del conducto pancreático es actuar como una autopista para las secreciones exocrinas del páncreas, transportándolas desde los acinos pancreáticos, donde se producen, hasta el duodeno, donde ejercen su acción digestiva. Estas secreciones, colectivamente conocidas como jugo pancreático, son una mezcla compleja de enzimas y una solución acuosa rica en bicarbonato.
Las enzimas digestivas pancreáticas son esenciales para la descomposición de los macronutrientes: la amilasa pancreática digiere los carbohidratos complejos, la lipasa pancreática descompone las grasas en ácidos grasos y monoglicéridos, y las proteasas (como el tripsinógeno, quimotripsinógeno y procarboxipeptidasas) degradan las proteínas en péptidos más pequeños y aminoácidos. Es crucial señalar que estas proteasas se secretan en formas inactivas (cimógenos) para evitar la autodigestión del páncreas. Solo se activan una vez que alcanzan el duodeno, gracias a la enteroquinasa, una enzima de la pared intestinal.
La otra componente crítica del jugo pancreático es el bicarbonato. Secretado por las células ductales, el bicarbonato cumple la función vital de neutralizar el quimo gástrico altamente ácido que entra al duodeno desde el estómago. Esta neutralización es fundamental por varias razones: protege la mucosa duodenal del daño ácido, optimiza el pH para la actividad de las enzimas pancreáticas (que funcionan mejor en un ambiente alcalino) y facilita la absorción de nutrientes.
El volumen total de jugo pancreático secretado diariamente puede alcanzar entre 1.5 y 3 litros, lo que subraya la escala de esta operación digestiva. La regulación de esta secreción es un proceso finamente ajustado que involucra señales nerviosas y hormonales, asegurando que las enzimas y el bicarbonato se liberen en las cantidades y en el momento adecuados en respuesta a la ingesta de alimentos.
Regulación Hormonal y Nerviosa del Flujo Ductular
La liberación de las secreciones pancreáticas a través de los conductos está meticulosamente orquestada por un complejo sistema de control neurohumoral. Las dos hormonas principales involucradas son la secretina y la colecistoquinina (CCK), ambas producidas por las células enteroendocrinas de la mucosa duodenal en respuesta a la presencia de quimo.
Cuando el quimo ácido entra al duodeno, estimula la liberación de secretina. Esta hormona actúa principalmente sobre las células ductales pancreáticas, estimulando la secreción de una solución acuosa rica en bicarbonato. Su objetivo es neutralizar rápidamente el ácido gástrico y crear un ambiente óptimo para las enzimas digestivas.
Por otro lado, la presencia de grasas y proteínas en el duodeno estimula la liberación de CCK. La colecistoquinina tiene múltiples efectos: estimula las células acinares del páncreas para que secreten enzimas digestivas, provoca la contracción de la vesícula biliar (liberando bilis) y relaja el esfínter de Oddi, facilitando el flujo de bilis y jugo pancreático hacia el duodeno. Este efecto coordinado asegura que tanto las enzimas como el bicarbonato y la bilis lleguen al intestino cuando son más necesarios.
Además de la regulación hormonal, el sistema nervioso autónomo también juega un papel. La estimulación parasimpática (a través del nervio vago) tiende a aumentar tanto la secreción de enzimas como la de bicarbonato, preparando al páncreas para la digestión incluso antes de que los alimentos lleguen al duodeno (fase cefálica de la digestión).
Patologías Asociadas al Conducto Pancreático
Dada su función crítica y su estructura delicada, el conducto pancreático es vulnerable a diversas patologías que pueden tener consecuencias graves para la salud digestiva y general. La más conocida y devastadora es la pancreatitis, una inflamación del páncreas que puede ser aguda o crónica.
La pancreatitis aguda a menudo es causada por la obstrucción del conducto pancreático, comúnmente por cálculos biliares que quedan atrapados en la Ampolla de Vater. Otras causas incluyen el consumo excesivo de alcohol, niveles elevados de triglicéridos, ciertos medicamentos, traumatismos o tumores. La obstrucción provoca un reflujo de las enzimas pancreáticas activadas de vuelta al páncreas, lo que lleva a la autodigestión del propio órgano. Esto resulta en una inflamación severa, dolor abdominal intenso, náuseas, vómitos y, en casos graves, puede ser mortal.
La pancreatitis crónica es una inflamación progresiva y destructiva del páncreas, que a menudo se desarrolla después de episodios repetidos de pancreatitis aguda o por exposición crónica a factores de riesgo como el alcoholismo. Con el tiempo, la inflamación lleva a la fibrosis del páncreas y a la destrucción de los conductos, lo que resulta en insuficiencia exocrina (mala digestión) y endocrina (diabetes).
Otra patología relevante es el cáncer de páncreas, particularmente el adenocarcinoma ductal, que se origina en las células que recubren los conductos. Este tipo de cáncer es notoriamente agresivo y difícil de diagnosticar tempranamente, a menudo porque los síntomas no aparecen hasta que el tumor es grande o se ha diseminado, o cuando obstruye el conducto biliar o pancreático, causando ictericia o pancreatitis.
Anomalías congénitas, como el páncreas divisum, donde los conductos dorsal y ventral del páncreas no se fusionan correctamente, pueden predisponer a la pancreatitis recurrente debido a un drenaje inadecuado del conducto dorsal, que drena la mayor parte del páncreas.
Dato de Biohacking
¿Sabías que la estimulación del nervio vago, a través de técnicas como la respiración diafragmática profunda o la exposición al frío, puede modular la actividad del páncreas? Al activar el sistema nervioso parasimpático, se puede optimizar la secreción de jugo pancreático, mejorando potencialmente la eficiencia digestiva y la respuesta al estrés metabólico.
Rol del Conducto Pancreático en Cetosis y Ayuno
El conducto pancreático, como parte integral del sistema digestivo, experimenta adaptaciones en contextos metabólicos como la dieta cetogénica y el ayuno intermitente o prolongado. Estos estados nutricionales alteran significativamente la composición del quimo intestinal y, por ende, la señalización hormonal que regula la secreción pancreática.
Durante el ayuno, el páncreas exocrino experimenta un período de ‘descanso’. Al no haber ingesta de alimentos, la producción de secretina y CCK disminuye drásticamente, lo que reduce la estimulación para la secreción de enzimas y bicarbonato. El flujo de jugo pancreático a través de los conductos se minimiza, conservando recursos energéticos. Este descanso puede ser beneficioso, permitiendo la reparación y el mantenimiento celular dentro del páncreas, reduciendo el estrés metabólico asociado con la digestión continua. Sin embargo, en personas con patologías preexistentes, la reintroducción de alimentos tras un ayuno prolongado debe ser gradual para evitar una sobrecarga súbita del sistema.
En una dieta cetogénica, el patrón de macronutrientes cambia radicalmente: alta en grasas, moderada en proteínas y muy baja en carbohidratos. Esto tiene implicaciones directas en la composición del jugo pancreático. La reducción drástica de carbohidratos se traduce en una menor necesidad de amilasa pancreática. Por otro lado, el alto consumo de grasas estimula fuertemente la liberación de CCK, lo que a su vez incrementa la secreción de lipasa pancreática y el flujo de bilis. El conducto pancreático debe ser capaz de manejar este aumento en el volumen de lipasa y bilis para una digestión eficiente de las grasas. En individuos sanos, esta adaptación ocurre sin problemas. Sin embargo, en personas con predisposición a cálculos biliares o con una función pancreática comprometida, una dieta cetogénica muy alta en grasas podría, en teoría, exacerbar problemas si el conducto se obstruye o si la secreción biliar es excesiva.
Es fundamental que el sistema ductal sea permeable y funcional para evitar la acumulación de enzimas y la posterior autodigestión. Tanto en el ayuno como en la cetosis, el mantenimiento de la hidratación es crucial, ya que el agua es un componente esencial del jugo pancreático y ayuda a mantener la fluidez de las secreciones dentro de los conductos.
Optimización de la Salud del Conducto Pancreático
Mantener la salud del conducto pancreático es fundamental para una digestión eficiente y para prevenir condiciones debilitantes. Aunque no podemos ‘biohackear’ directamente el conducto en sí mismo, podemos adoptar estrategias que apoyen su función y minimicen el riesgo de patologías.
1. Dieta y Nutrición: Evitar el consumo excesivo de alcohol es la medida preventiva más importante para la pancreatitis. Una dieta equilibrada, rica en fibra y baja en grasas saturadas y trans, puede reducir el riesgo de cálculos biliares, una causa común de obstrucción. Para aquellos con antecedentes de pancreatitis, una dieta baja en grasas puede ser necesaria para reducir la carga sobre el páncreas. Incluir alimentos ricos en antioxidantes (frutas, verduras) puede ayudar a reducir el estrés oxidativo en el páncreas.
2. Hidratación Adecuada: Beber suficiente agua es crucial para mantener la fluidez de las secreciones pancreáticas y biliares, lo que facilita su paso a través de los conductos y reduce el riesgo de formación de cálculos o tapones.
3. Control de Enfermedades Subyacentes: Manejar condiciones como los niveles altos de triglicéridos, la diabetes y la hipercalcemia es vital, ya que pueden contribuir a la pancreatitis.
4. Evitar Tóxicos: Además del alcohol, el tabaquismo es un factor de riesgo conocido para la pancreatitis crónica y el cáncer de páncreas. Evitar el tabaco es una medida protectora esencial.
5. Atención a los Síntomas: El dolor abdominal superior que se irradia a la espalda, náuseas, vómitos, ictericia (coloración amarillenta de la piel y los ojos) o heces grasas pueden ser signos de problemas pancreáticos o biliares que requieren atención médica inmediata. La detección temprana es crucial, especialmente para condiciones como el cáncer de páncreas.
6. Consideraciones sobre Suplementos: En casos de insuficiencia pancreática exocrina (IPE), donde el páncreas no produce suficientes enzimas, la suplementación con enzimas pancreáticas de origen animal o vegetal puede ser necesaria. Esto ayuda a la digestión y reduce la carga sobre los conductos restantes. Sin embargo, esto debe hacerse bajo supervisión médica.
Advertencia Médica: El Peligro de la Obstrucción Pancreática
La obstrucción del conducto pancreático, aunque a menudo asintomática en sus etapas iniciales, puede llevar a una cascada de eventos devastadores, incluyendo pancreatitis aguda o crónica y, en algunos casos, ser un indicio de malignidad pancreática. Ignorar síntomas como dolor abdominal persistente, pérdida de peso inexplicable o ictericia puede retrasar un diagnóstico vital. La autodigestión del páncreas por enzimas atrapadas es una emergencia médica que requiere intervención inmediata para preservar la función del órgano y la vida.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.