Angiotensinógeno: La Clave del SRAA y Tu Salud Cardiovascular
Resumen Clínico Rápido
🔬 Clasificación
Glicoproteína Precursora (Alfa-2 Globulina)
⚙️ Función
Sustrato de Renina para Iniciar SRAA
📋 Impacto
Regulación Presión Arterial y Fluidos
Angiotensinógeno: El Precursor Silencioso que Regula Tu Vida Cardiovascular
En el intrincado universo de la fisiología humana, existen moléculas que, a pesar de su discreta presencia, orquestan sinfonías biológicas de una complejidad asombrosa. El angiotensinógeno es una de estas. Lejos de ser un mero actor secundario, esta glicoproteína de origen hepático es el punto de partida de uno de los sistemas más críticos para la homeostasis cardiovascular y renal: el Sistema Renina-Angiotensina-Aldosterona (SRAA). Su comprensión es fundamental no solo para la medicina convencional, sino también para quienes buscan optimizar su salud metabólica a través de enfoques como la cetosis y el ayuno, pues su regulación se entrelaza profundamente con el estado nutricional y la inflamación sistémica.
Como Investigador Médico PhD y Copywriter Clínico, mi objetivo es desentrañar la esencia del angiotensinógeno, llevándote por un viaje desde su génesis molecular hasta sus implicaciones clínicas y las estrategias de biohacking que pueden influir en su actividad. Prepárate para una inmersión profunda en la ciencia que subyace a la regulación de tu presión arterial, el equilibrio de tus fluidos y, en última instancia, tu bienestar general.
Resumen Clínico
- El angiotensinógeno (AGT) es una glicoproteína precursora, sintetizada principalmente en el hígado, fundamental para el inicio del Sistema Renina-Angiotensina-Aldosterona (SRAA).
- Actúa como el único sustrato para la enzima renina, que lo escinde para formar angiotensina I, el primer paso en la cascada de activación del SRAA.
- Su concentración plasmática es un factor limitante en la producción de angiotensina II, la principal hormona efectora del SRAA, que regula la presión arterial, el balance hidroelectrolítico y la función cardiovascular.
Origen y Síntesis: La Cuna Hepática de un Regulador Vital
El angiotensinógeno es una proteína de la clase de las globulinas alfa-2, con un peso molecular de aproximadamente 60-65 kDa. Su síntesis ocurre predominantemente en los hepatocitos del hígado, aunque se ha detectado su producción en menor medida en otros tejidos como el cerebro, los riñones, el tejido adiposo, el corazón y las células vasculares. Esta síntesis hepática es un proceso continuo y constituye la principal fuente del angiotensinógeno circulante en el plasma.
La expresión génica del angiotensinógeno (gen AGT) está bajo un control regulatorio estricto y multifactorial. Numerosas hormonas y factores de transcripción pueden modular su producción. Por ejemplo, los glucocorticoides, como el cortisol, aumentan la síntesis de AGT, lo que explica en parte la hipertensión asociada al síndrome de Cushing. De manera similar, las hormonas tiroideas y los estrógenos también pueden incrementar su expresión. En el caso de los estrógenos, esto es particularmente relevante durante el embarazo, donde se observa un aumento fisiológico del angiotensinógeno que contribuye a los cambios hemodinámicos gestacionales. La insulina, por otro lado, puede influir en la expresión de AGT, vinculando su regulación con el estado metabólico.
Además de la regulación hormonal, factores inflamatorios como las citoquinas proinflamatorias (IL-1, IL-6, TNF-α) también pueden estimular la síntesis de angiotensinógeno. Esta conexión subraya el papel potencial del SRAA en la respuesta inflamatoria y en condiciones patológicas donde la inflamación crónica es un componente, como la aterosclerosis o la enfermedad renal crónica. La comprensión de estos mecanismos de síntesis y regulación es crucial para entender cómo diversos estados fisiológicos y patológicos pueden influir en la actividad del SRAA en su conjunto.
El angiotensinógeno es una hormona activa que eleva directamente la presión arterial.
El angiotensinógeno es un precursor inactivo. Solo tras ser escindido por la renina se convierte en angiotensina I, que luego se transforma en la activa angiotensina II, responsable de la elevación de la presión arterial y otros efectos del SRAA.
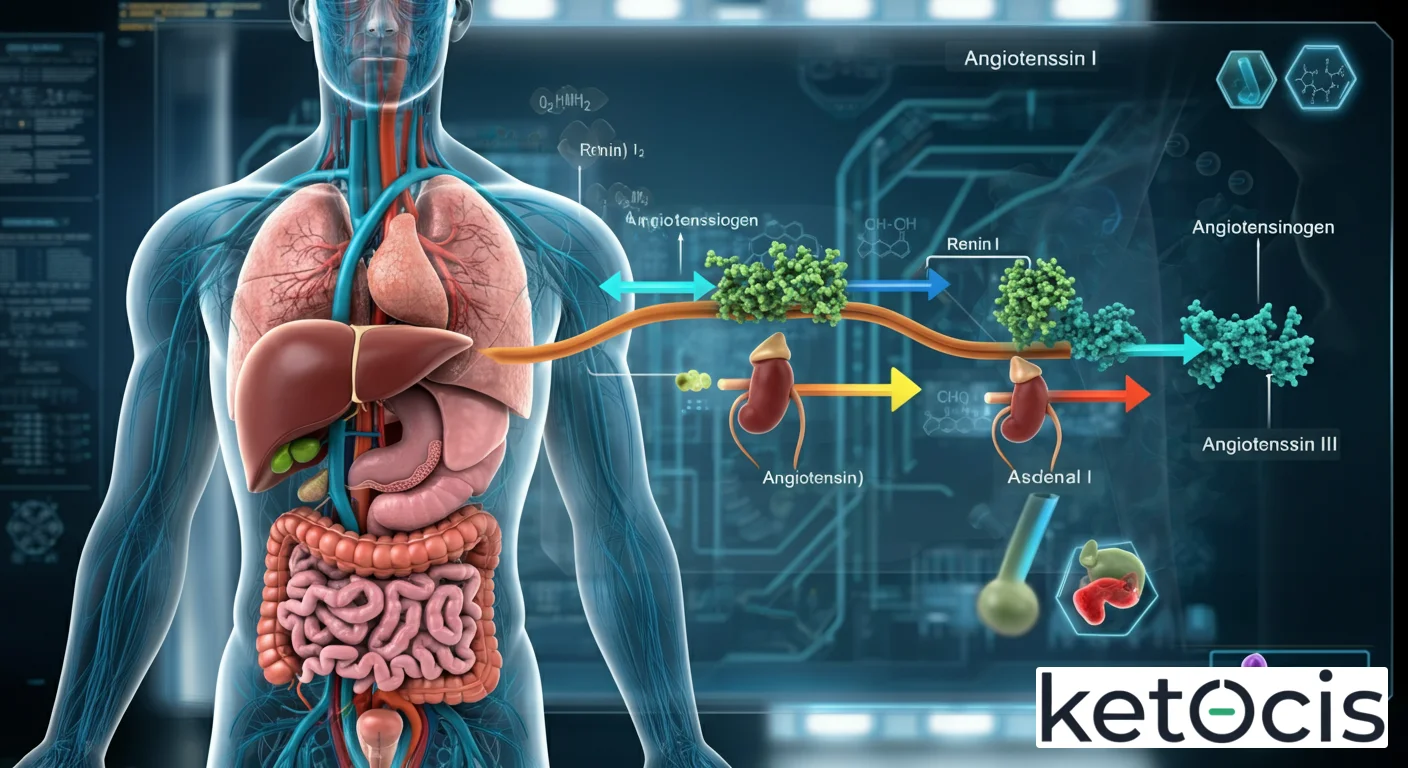
Mecanismo de Acción: El Corazón del SRAA
El angiotensinógeno es inactivo por sí mismo. Su función principal es servir como sustrato para la enzima renina, una aspartil proteasa altamente específica liberada por las células yuxtaglomerulares del riñón en respuesta a la disminución de la presión arterial, la reducción del volumen sanguíneo o la estimulación simpática. La interacción entre renina y angiotensinógeno es el paso limitante de la velocidad en la cascada del SRAA.
De Angiotensinógeno a Angiotensina I
Una vez liberada, la renina actúa sobre el angiotensinógeno circulante, escindiendo un decapéptido en su extremo N-terminal. Este decapéptido es la angiotensina I (Ang I). Aunque la Ang I tiene una actividad biológica mínima por sí misma, es el precursor inmediato de la hormona efectora clave del sistema.
La Enzima Convertidora de Angiotensina (ECA) y la Angiotensina II
La angiotensina I es rápidamente convertida en angiotensina II (Ang II) por la acción de la enzima convertidora de angiotensina (ECA), una metalopeptidasa de membrana presente en múltiples tejidos, pero con alta concentración en el endotelio vascular pulmonar. La ECA escinde dos aminoácidos de la Ang I, transformándola en el octapéptido Ang II, que es la molécula bioactiva más potente del SRAA.
Más allá de la ECA, existen vías alternativas para la formación de Ang II, involucrando enzimas como la quimasa en el corazón o la catepsina G en células inflamatorias, lo que resalta la redundancia y complejidad del sistema, especialmente en situaciones patológicas.
Los Efectos Pleiotrópicos de la Angiotensina II
La angiotensina II ejerce sus efectos a través de la unión a receptores específicos, principalmente el receptor de angiotensina tipo 1 (AT1) y, en menor medida, el receptor de angiotensina tipo 2 (AT2). La activación del receptor AT1 es la responsable de la mayoría de las acciones fisiológicas y patofisiológicas conocidas del SRAA:
- Vasoconstricción: Es un potente vasoconstrictor, aumentando la resistencia vascular periférica y, por ende, la presión arterial.
- Estimulación de la Aldosterona: Actúa sobre la corteza suprarrenal para estimular la liberación de aldosterona, una hormona que promueve la reabsorción de sodio y agua en los túbulos renales, y la excreción de potasio, contribuyendo al aumento del volumen sanguíneo y la presión arterial.
- Liberación de ADH: Estimula la liberación de la hormona antidiurética (ADH o vasopresina) desde la neurohipófisis, que aumenta la reabsorción de agua en los riñones.
- Activación Simpática: Potencia la actividad del sistema nervioso simpático, aumentando la liberación de noradrenalina y la sensibilidad de los vasos a los neurotransmisores adrenérgicos.
- Remodelación Cardiovascular y Renal: Promueve el crecimiento celular, la fibrosis y la inflamación en el corazón y los riñones, contribuyendo al remodelado patológico en enfermedades como la hipertensión, la insuficiencia cardíaca y la enfermedad renal crónica.
- Función Renal Directa: Afecta la hemodinámica glomerular y la reabsorción tubular de sodio.
El receptor AT2, por el contrario, a menudo ejerce efectos opuestos a los del AT1, como vasodilatación, antiproliferación y diferenciación celular, aunque su papel fisiológico completo aún está en investigación.
Antagonistas y Moduladores Farmacológicos: Interviniendo el SRAA
Dada la centralidad del SRAA en la regulación cardiovascular y su implicación en numerosas patologías, la modulación farmacológica de este sistema ha sido una piedra angular en el tratamiento de enfermedades como la hipertensión arterial, la insuficiencia cardíaca y la enfermedad renal crónica. Los principales grupos de fármacos que actúan sobre el SRAA incluyen:
- Inhibidores de la Enzima Convertidora de Angiotensina (IECA): Fármacos como el captopril, enalapril o lisinopril bloquean la acción de la ECA, impidiendo la conversión de Ang I a Ang II. Esto reduce los niveles de Ang II y, por ende, sus efectos vasoconstrictores y pro-proliferativos. También aumentan los niveles de bradicinina, un potente vasodilatador, lo que contribuye a sus efectos antihipertensivos.
- Bloqueadores de los Receptores de Angiotensina II (ARA II): Medicamentos como el losartán, valsartán o candesartán actúan bloqueando selectivamente el receptor AT1, impidiendo que la Ang II ejerza sus efectos. Ofrecen un perfil de efectos secundarios diferente a los IECA, ya que no afectan la bradicinina.
- Inhibidores Directos de Renina (IDR): Fármacos como el aliskiren bloquean la actividad de la renina, impidiendo la escisión del angiotensinógeno y la formación de Ang I. Aunque teóricamente muy efectivos, su uso clínico es más limitado debido a preocupaciones de seguridad y eficacia en combinación con otros fármacos del SRAA.
- Antagonistas de los Receptores de Mineralocorticoides (ARM): Aunque no actúan directamente sobre el angiotensinógeno o la Ang II, fármacos como la espironolactona o la eplerenona bloquean los efectos de la aldosterona, el producto final de la cascada del SRAA, reduciendo la retención de sodio y agua y mitigando la fibrosis.
Estos tratamientos demuestran la profunda comprensión y la capacidad de la medicina moderna para intervenir en la cascada iniciada por el angiotensinógeno, mejorando significativamente la calidad de vida y el pronóstico de millones de pacientes.
Biohacking: Optimiza tu Sistema Renina-Angiotensina
¿Sabías que tu estilo de vida puede modular la actividad de tu SRAA? Una dieta rica en potasio y baja en sodio puede ayudar a contrarrestar los efectos de la aldosterona, promoviendo la excreción de sodio y reduciendo la retención de líquidos. El magnesio es otro mineral crucial, ya que puede relajar las paredes de los vasos sanguíneos y modular la respuesta a la Angiotensina II. Además, la hidratación adecuada y la práctica regular de ejercicio aeróbico no solo mejoran la salud cardiovascular general, sino que también pueden optimizar la sensibilidad de tu SRAA y reducir la hipertensión, sin necesidad de intervención farmacológica en muchos casos.
Angiotensinógeno, Cetosis y Ayuno: Un Vínculo Metabólico
La interacción entre el angiotensinógeno y los estados metabólicos como la cetosis y el ayuno intermitente es un área de creciente interés. Aunque la investigación es aún incipiente, existen varias hipótesis y observaciones que sugieren una relación significativa:
- Sensibilidad a la Insulina y AGT: La resistencia a la insulina, común en dietas altas en carbohidratos y estados de obesidad, se asocia a menudo con niveles elevados de angiotensinógeno. Esto podría deberse a la capacidad de la insulina de influir en la expresión génica del AGT. Las dietas cetogénicas, al mejorar drásticamente la sensibilidad a la insulina, podrían teóricamente contribuir a una disminución en los niveles de AGT y, por ende, a una atenuación de la actividad del SRAA, lo que podría explicar parte de los efectos hipotensores observados en personas que adoptan este estilo de vida.
- Inflamación y AGT: Los estados de cetosis y ayuno suelen estar asociados con una reducción de la inflamación sistémica. Dado que las citoquinas proinflamatorias pueden estimular la síntesis de angiotensinógeno, la disminución de la inflamación podría indirectamente reducir los niveles de AGT y, por tanto, la activación del SRAA.
- Balance de Electrolitos: Las dietas cetogénicas pueden inducir una diuresis inicial y una pérdida de electrolitos, especialmente sodio. Esta alteración en el balance hidroelectrolítico podría influir en la actividad de la renina y, por extensión, en la cascada del SRAA. Es crucial asegurar una ingesta adecuada de electrolitos para mitigar efectos adversos como la hipotensión ortostática.
- Impacto en la Presión Arterial: Numerosos estudios observacionales y ensayos clínicos sugieren que las dietas cetogénicas y el ayuno intermitente pueden llevar a una reducción de la presión arterial en individuos hipertensos. Parte de este efecto podría atribuirse a la modulación del SRAA, ya sea a través de la mejora de la sensibilidad a la insulina, la reducción de la inflamación o la optimización del balance de fluidos.
Es importante destacar que la respuesta individual puede variar, y la supervisión médica es esencial al realizar cambios dietéticos significativos, especialmente en presencia de condiciones médicas preexistentes.
¡Alerta Médica!
Aunque el angiotensinógeno es vital, su desregulación crónica es un factor clave en el desarrollo de la hipertensión arterial y otras enfermedades cardiovasculares y renales. Una sobreactivación sostenida del SRAA puede conducir a daño orgánico progresivo, incluyendo hipertrofia cardíaca, fibrosis renal y aterosclerosis acelerada. Nunca subestimes la importancia de un control adecuado de la presión arterial y la consulta con un profesional de la salud si sospechas de alguna alteración en tu sistema cardiovascular o renal.
Impacto Clínico y Enfermedades Asociadas
La importancia del angiotensinógeno y, por extensión, del SRAA, se manifiesta en su profunda implicación en la fisiopatología de múltiples enfermedades:
- Hipertensión Arterial: Es quizás la asociación más conocida. Variantes genéticas en el gen AGT se han vinculado con un mayor riesgo de hipertensión. Niveles elevados de angiotensinógeno circulante pueden aumentar la disponibilidad de sustrato para la renina, impulsando una mayor producción de Ang II y, consecuentemente, una presión arterial elevada.
- Enfermedad Renal Crónica: La activación crónica del SRAA contribuye a la progresión de la enfermedad renal al promover la glomeruloesclerosis, la fibrosis intersticial y la proteinuria. Los fármacos que bloquean el SRAA son pilares en el tratamiento para preservar la función renal.
- Insuficiencia Cardíaca: La Ang II contribuye a la remodelación ventricular izquierda, la fibrosis miocárdica y la disfunción sistólica y diastólica. La inhibición del SRAA es fundamental para mejorar los resultados en pacientes con insuficiencia cardíaca.
- Diabetes Mellitus: Los pacientes diabéticos a menudo presentan una activación del SRAA, que contribuye a las complicaciones microvasculares (nefropatía, retinopatía) y macrovasculares. La microalbuminuria, un marcador temprano de daño renal en la diabetes, es a menudo atenuada con IECA o ARA II.
- Obesidad y Síndrome Metabólico: El tejido adiposo es una fuente extrarrenal de componentes del SRAA, incluyendo angiotensinógeno. La obesidad se asocia con un SRAA hiperactivo, lo que contribuye a la hipertensión y la resistencia a la insulina en el síndrome metabólico.
Investigación Futura y Perspectivas Terapéuticas
A pesar de décadas de investigación, el angiotensinógeno y el SRAA siguen siendo un campo fértil para el descubrimiento. Las líneas de investigación actuales se centran en:
- Nuevos Inhibidores: Desarrollo de fármacos que actúen en puntos de la cascada del SRAA aún no explorados, o que modulen el equilibrio entre los receptores AT1 y AT2.
- Terapias Génicas y ARN Interferente: Estrategias para reducir la expresión de angiotensinógeno a nivel genético, ofreciendo un control más duradero y específico.
- Medicina Personalizada: Identificación de perfiles genéticos y biomarcadores que permitan predecir la respuesta individual a los fármacos del SRAA y optimizar las estrategias de tratamiento.
- Interacción con el Microbioma: Exploración de cómo el microbioma intestinal puede influir en la regulación del SRAA y en la síntesis de angiotensinógeno.
Conclusión: El Silencioso Orquestador de Tu Salud
El angiotensinógeno, este precursor aparentemente modesto, es en realidad la primera pieza de un dominó molecular que impacta cada latido de tu corazón y cada filtración de tus riñones. Su comprensión no solo ilumina la complejidad de la fisiología cardiovascular, sino que también nos proporciona herramientas poderosas, tanto farmacológicas como de estilo de vida, para mantener el equilibrio y prevenir enfermedades.
Desde el laboratorio de investigación hasta la clínica y la mesa del comedor, el angiotensinógeno nos recuerda la interconexión de nuestros sistemas biológicos. Al integrar el conocimiento sobre su origen, mecanismo y modulación, podemos tomar decisiones más informadas para optimizar nuestra salud y prolongar una vida plena y vibrante. En el Glosario Ketocis, el estudio de moléculas como el angiotensinógeno nos permite trazar puentes entre la ciencia fundamental y las estrategias prácticas para el bienestar metabólico.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.