Proteínas de Fase Aguda: Guía Completa & Impacto Metabólico
Resumen Clínico Rápido
🔬 Clasificación
Proteínas Reactantes
⚙️ Función
Respuesta Inmune Innata
📋 Impacto
Marcador Inflamatorio
¿Qué son las Proteínas de Fase Aguda? La Guía Definitiva del Glosario Ketocis
En el vasto y complejo universo de la fisiología humana, existen mecanismos de defensa intrínsecos que se activan con una precisión asombrosa ante cualquier amenaza. Entre ellos, la respuesta de fase aguda emerge como una de las estrategias más primitivas y eficaces del sistema inmune innato. Centrales en esta orquesta bioquímica son las proteínas de fase aguda (PFA), un grupo heterogéneo de moléculas cuyas concentraciones plasmáticas se alteran drásticamente en respuesta a la inflamación, infección o daño tisular. Su comprensión no solo es fundamental para la medicina diagnóstica y pronóstica, sino que también ofrece una ventana fascinante hacia la interconexión entre el metabolismo, la inmunidad y la salud general, un campo de estudio de particular relevancia para la comunidad Ketocis.
Esta guía enciclopédica se adentrará en la esencia de las PFA, desglosando su propósito evolutivo, su intrincada fisiología molecular y el rol crucial que desempeñan en la salud y la enfermedad. Exploraremos cómo estos biomarcadores actúan como centinelas silenciosos de nuestro bienestar interno y, lo que es igualmente importante, cómo estados metabólicos como la cetosis y el ayuno pueden influir en su expresión y, por ende, en la modulación de la respuesta inflamatoria. Prepárese para desentrañar uno de los pilares de la inmunidad y descubrir su profundo impacto en su camino hacia la optimización de la salud.
Resumen Clínico
- Las proteínas de fase aguda (PFA) son biomarcadores sanguíneos que aumentan o disminuyen rápidamente en respuesta a la inflamación, infección o lesión tisular, actuando como centinelas de la respuesta inmune innata.
- La Proteína C Reactiva (PCR) es la PFA más estudiada y utilizada clínicamente, indicando la intensidad de la inflamación sistémica y sirviendo como predictor de riesgo cardiovascular y otras patologías.
- La producción de PFA es orquestada principalmente por el hígado bajo la influencia de citocinas proinflamatorias como la Interleucina-6 (IL-6), y su modulación es clave en la gestión de la inflamación crónica y sus enfermedades asociadas.
Propósito Evolutivo: La Defensa Ancestral del Organismo
Desde una perspectiva evolutiva, la respuesta de fase aguda representa un mecanismo de defensa conservado a lo largo de millones de años. Su finalidad primordial es la de contener y eliminar agentes patógenos, reparar tejidos dañados y restaurar la homeostasis del organismo de manera rápida y eficiente. Cuando un organismo se enfrenta a una infección bacteriana, viral, fúngica o parasitaria, o a una lesión traumática, se desencadena una cascada de eventos moleculares y celulares que culminan en la producción masiva de PFA. Este sistema de alerta temprana permite una movilización inmediata de recursos, mucho antes de que la inmunidad adaptativa, más específica pero más lenta, pueda entrar en acción.
Las PFA no solo son indicadoras de daño, sino que participan activamente en el proceso de curación. Por ejemplo, algunas PFA tienen propiedades antimicrobianas directas, mientras que otras actúan como opsoninas, facilitando la fagocitosis de patógenos y células dañadas por parte de los macrófagos. Su aumento es una señal de que el cuerpo está en modo de combate y reparación, una respuesta vital para la supervivencia de la especie. Sin embargo, en la era moderna, donde la inflamación crónica de bajo grado es una epidemia silenciosa, esta respuesta ancestral puede volverse desadaptativa, contribuyendo a la patogénesis de diversas enfermedades crónicas.
La inflamación es siempre perjudicial y debe ser suprimida a toda costa.
La inflamación aguda es una respuesta protectora esencial del sistema inmune para combatir infecciones y reparar tejidos. Es la inflamación crónica y desregulada la que es patológica y debe ser abordada.
Fisiología Molecular y Producción: La Orquesta Hepática de la Inmunidad
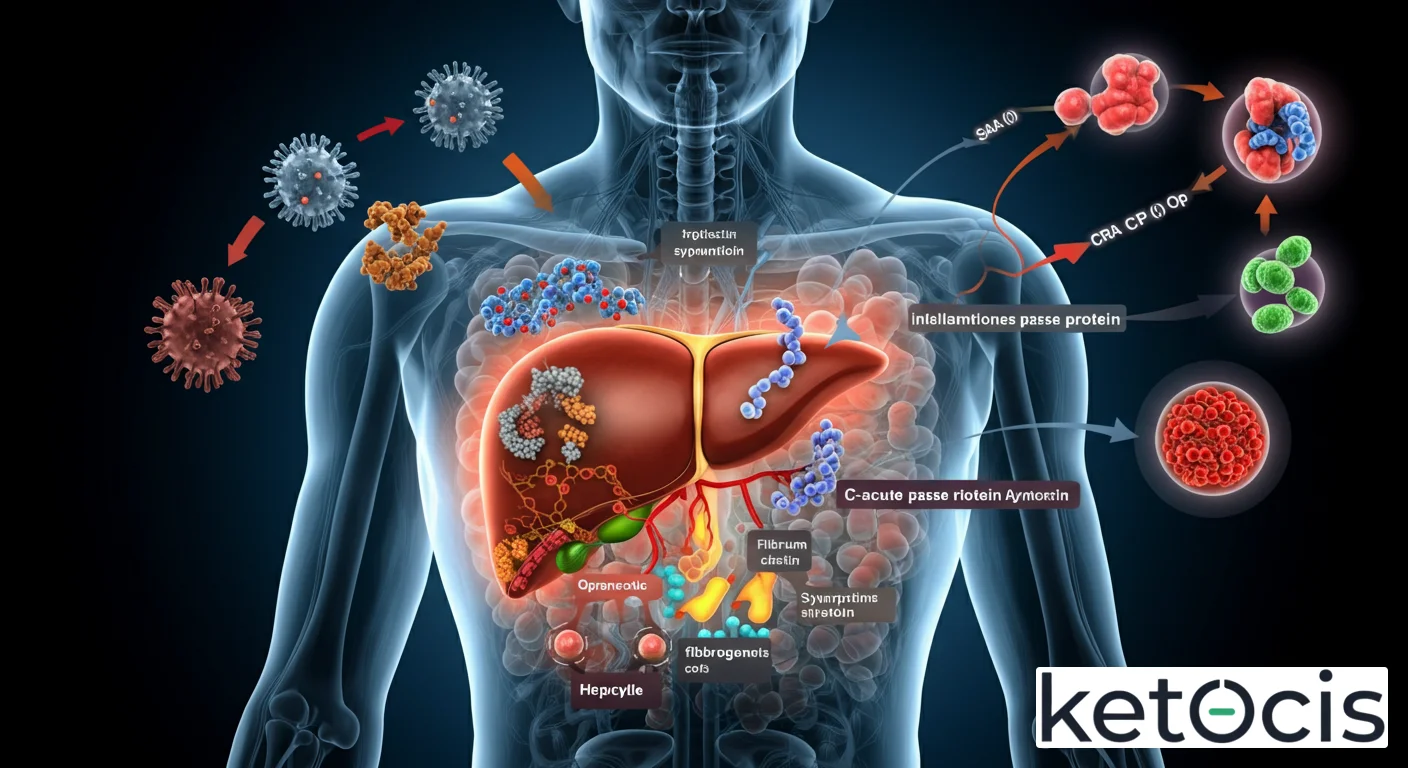
La producción de proteínas de fase aguda es un proceso finamente regulado, predominantemente orquestado por el hígado, específicamente por los hepatocitos. Ante un estímulo inflamatorio, las células inmunes residentes en los tejidos lesionados o infectados (como macrófagos y células dendríticas) liberan un torrente de citocinas proinflamatorias. Las más influyentes en la inducción de PFA son la Interleucina-6 (IL-6), la Interleucina-1 beta (IL-1β) y el Factor de Necrosis Tumoral alfa (TNF-α).
Estas citocinas viajan a través del torrente sanguíneo hasta el hígado, donde se unen a receptores específicos en la superficie de los hepatocitos. Esta unión activa vías de señalización intracelular, como la vía JAK/STAT para la IL-6, que culminan en la transcripción y traducción de genes que codifican las PFA. El resultado es un aumento exponencial de sus concentraciones plasmáticas, a veces hasta mil veces su nivel basal, en cuestión de horas o días. Este fenómeno se conoce como la respuesta de fase aguda.
Clasificación y Ejemplos Clave de Proteínas de Fase Aguda
Las PFA se clasifican generalmente en dos categorías, dependiendo de cómo sus niveles séricos cambian durante la respuesta de fase aguda:
- Proteínas de Fase Aguda Positivas: Aquellas cuyas concentraciones aumentan. Incluyen la mayoría de las PFA clínicamente relevantes.
- Proteínas de Fase Aguda Negativas: Aquellas cuyas concentraciones disminuyen. Ejemplos incluyen la albúmina y la prealbúmina, cuya síntesis hepática se reduce para conservar aminoácidos para la producción de PFA positivas.
Entre las PFA positivas más destacadas y sus funciones, encontramos:
- Proteína C Reactiva (PCR): Sin duda, la PFA más conocida y utilizada. Es un pentámero que se une a fosfocolina en membranas celulares dañadas o patógenos, activando el sistema del complemento y facilitando la fagocitosis. Sus niveles se elevan dramáticamente en respuesta a la inflamación aguda.
- Amiloide Sérico A (SAA): Otra PFA mayor que se eleva significativamente. Participa en el transporte de colesterol al hígado y en la quimiotaxis de células inmunes. Niveles elevados crónicos pueden llevar a amiloidosis.
- Fibrinógeno: Una glicoproteína esencial para la coagulación sanguínea y la reparación de tejidos. Contribuye a la formación de coágulos y a la sedimentación de eritrocitos (elevando la velocidad de sedimentación globular, VSG).
- Haptoglobina: Se une a la hemoglobina libre liberada de eritrocitos dañados, previniendo el daño oxidativo y la pérdida de hierro. Actúa como un antioxidante y suprime la inflamación.
- Alfa-1-Antitripsina (AAT): Un potente inhibidor de proteasas, especialmente la elastasa de neutrófilos, protegiendo los tejidos del daño enzimático excesivo durante la inflamación.
- Ceruloplasmina: Una ferroxidasa que contiene cobre, crucial para el metabolismo del hierro. Actúa como antioxidante y puede tener propiedades pro-inflamatorias y anti-inflamatorias dependiendo del contexto.
El Papel Crucial de la Proteína C Reactiva (PCR)
La Proteína C Reactiva (PCR) merece una mención especial debido a su ubicuidad en la práctica clínica y su profunda implicación en la evaluación de la inflamación. Descubierta inicialmente por su capacidad de reaccionar con el polisacárido C de la pared celular del neumococo, la PCR es un indicador extremadamente sensible y rápido de la inflamación sistémica. Sus niveles pueden aumentar hasta 1000 veces en 24-48 horas tras un estímulo inflamatorio agudo.
Más allá de su rol en infecciones, la introducción de la PCR de alta sensibilidad (hs-PCR) ha revolucionado su aplicación clínica. La hs-PCR es capaz de detectar niveles bajos pero crónicamente elevados de PCR, que son indicativos de inflamación de bajo grado. Este tipo de inflamación subclínica se ha correlacionado fuertemente con un mayor riesgo de enfermedades cardiovasculares (aterosclerosis), diabetes tipo 2, síndrome metabólico e incluso ciertos tipos de cáncer. Por lo tanto, la hs-PCR no solo es un marcador de enfermedad aguda, sino también un predictor importante de riesgo para condiciones crónicas que afectan a millones de personas.
APPs y la Respuesta Inflamatoria Sistémica
La respuesta de fase aguda no es un evento aislado, sino una parte integral de la respuesta inflamatoria sistémica. La elevación de las PFA se acompaña a menudo de otros signos y síntomas de inflamación, como fiebre, leucocitosis (aumento de glóbulos blancos), cambios en el metabolismo de los lípidos y proteínas, y una alteración en el equilibrio de electrolitos. Estas manifestaciones clínicas y bioquímicas son el resultado de la acción coordinada de citocinas y PFA, que reprograman el metabolismo y la función de varios órganos para priorizar la defensa y la reparación.
El objetivo es movilizar nutrientes y energía hacia los tejidos inflamados, aumentar la producción de células inmunes y acelerar la eliminación de la causa subyacente de la inflamación. Sin embargo, si esta respuesta se prolonga o se vuelve crónica, puede tener consecuencias deletéreas. La inflamación crónica de bajo grado, caracterizada por niveles persistentemente elevados de PFA como la hs-PCR, es un factor contribuyente clave en la patogénesis de muchas enfermedades crónicas no transmisibles, desde la obesidad y la resistencia a la insulina hasta las enfermedades neurodegenerativas.
Biohacking para la Modulación de la Inflamación
¿Sabías que la exposición controlada al frío (crioterapia o duchas frías) puede inducir la liberación de norepinefrina, una hormona que no solo mejora el estado de ánimo y la concentración, sino que también tiene potentes efectos antiinflamatorios al suprimir la producción de citocinas proinflamatorias como la IL-6 y el TNF-α? Integrar sesiones cortas de frío en tu rutina puede ser una estrategia efectiva para modular tu respuesta inflamatoria y potencialmente optimizar tus niveles de PFA.
La Intersección con la Salud Metabólica: Cetosis y Ayuno
Para la comunidad Ketocis, la relación entre las proteínas de fase aguda y los estados metabólicos de cetosis y ayuno es de particular interés. Ambas estrategias dietéticas y de estilo de vida han ganado reconocimiento por sus potenciales beneficios antiinflamatorios, lo que sugiere una modulación de la respuesta de fase aguda.
Cetosis y su Impacto en la Inflamación
La dieta cetogénica, al inducir un estado de cetosis nutricional, donde el cuerpo quema grasas para obtener energía produciendo cuerpos cetónicos (beta-hidroxibutirato, acetoacetato y acetona), parece ejercer efectos antiinflamatorios significativos. El principal cuerpo cetónico, el beta-hidroxibutirato (BHB), no es solo una fuente de energía alternativa, sino también una molécula de señalización con propiedades antiinflamatorias directas. Se ha demostrado que el BHB inhibe el inflamasoma NLRP3, un complejo multiproteico crucial en la iniciación de la respuesta inflamatoria y la producción de citocinas como IL-1β e IL-18. Al suprimir el NLRP3, la cetosis puede reducir la liberación de citocinas proinflamatorias que, a su vez, son los principales inductores de las PFA en el hígado.
Estudios en humanos y modelos animales han mostrado que la dieta cetogénica puede reducir los niveles de hs-PCR y otras PFA en individuos con enfermedades inflamatorias crónicas, obesidad o síndrome metabólico. Este efecto se atribuye no solo a la acción directa del BHB, sino también a la pérdida de peso asociada, la mejora de la sensibilidad a la insulina y la alteración favorable del microbioma intestinal, todos factores que influyen en el estado inflamatorio sistémico.
Ayuno Intermitente y su Efecto Antiinflamatorio
El ayuno intermitente (AI), otra práctica popular en Ketocis, también ha demostrado tener profundos efectos sobre la inflamación y la respuesta de fase aguda. Durante los períodos de ayuno, el cuerpo activa mecanismos de reparación celular y autofagia, un proceso de limpieza que elimina componentes celulares dañados. Además, el ayuno puede reducir los niveles de citocinas proinflamatorias y mejorar la función inmunitaria. La restricción calórica y los períodos sin ingesta de alimentos pueden disminuir el estrés oxidativo y la inflamación, lo que se refleja en una reducción de los biomarcadores inflamatorios como la PCR.
El ayuno también puede influir en la composición del microbioma intestinal, que juega un papel crítico en la modulación de la inflamación sistémica. Un microbioma saludable y diverso tiende a producir metabolitos con efectos antiinflamatorios, mientras que la disbiosis (desequilibrio) puede promover la inflamación. Al igual que la cetosis, el ayuno intermitente puede ser una herramienta poderosa para optimizar la respuesta de fase aguda y mitigar la inflamación crónica.
Implicaciones Clínicas y Diagnósticas
La medición de las proteínas de fase aguda es una herramienta diagnóstica y pronóstica indispensable en la medicina moderna. Sus aplicaciones son vastas:
- Detección de Inflamación e Infección: Una elevación significativa de PFA, especialmente PCR, es un claro indicador de un proceso inflamatorio o infeccioso agudo.
- Monitorización de la Actividad de la Enfermedad: En enfermedades crónicas inflamatorias como la artritis reumatoide o la enfermedad de Crohn, los niveles de PFA pueden usarse para evaluar la actividad de la enfermedad y la respuesta al tratamiento.
- Pronóstico y Estratificación del Riesgo: Como se mencionó, la hs-PCR es un predictor independiente de riesgo cardiovascular y de mortalidad en diversas condiciones.
- Diferenciación entre Infecciones Bacterianas y Virales: Aunque no es absoluta, en ciertos contextos, una elevación muy pronunciada de PCR puede sugerir una infección bacteriana más que viral.
Es crucial recordar que las PFA son marcadores inespecíficos; una elevación indica inflamación, pero no su causa. Por lo tanto, deben interpretarse siempre en el contexto clínico completo del paciente, junto con otros hallazgos de laboratorio y de imagen.
Alerta Médica: La Trampa de la Inflamación Crónica Silenciosa
No subestimes los niveles crónicamente elevados de Proteína C Reactiva de alta sensibilidad (hs-PCR). Aunque no sientas dolor agudo, una hs-PCR persistentemente alta (por encima de 1-3 mg/L) es un indicador de inflamación sistémica de bajo grado, un factor de riesgo silencioso y significativo para enfermedades cardiovasculares, resistencia a la insulina, diabetes tipo 2 y ciertos cánceres. Ignorar esta señal metabólica puede llevar a consecuencias graves a largo plazo. Es fundamental investigar y abordar las causas subyacentes de esta inflamación persistente, no solo suprimir los síntomas.
Mitos y Realidades sobre las APPs y la Inflamación
Existen varios conceptos erróneos en torno a la inflamación y las PFA que es importante aclarar:
- Mito: Toda inflamación es mala y debe ser eliminada.
- Realidad: La inflamación aguda es una respuesta protectora esencial del sistema inmune para combatir infecciones y reparar tejidos. Es un proceso vital para la supervivencia. El problema surge con la inflamación crónica, desregulada y de bajo grado, que es patológica y contribuye a la enfermedad. Las PFA son marcadores de esta respuesta, buena o mala, dependiendo del contexto.
- Mito: Si mi PCR es normal, no tengo ninguna inflamación.
- Realidad: Aunque la PCR es un excelente marcador, no es el único. Algunas condiciones inflamatorias pueden no elevar significativamente la PCR, o la inflamación puede ser muy localizada. Además, la PCR de alta sensibilidad (hs-PCR) es necesaria para detectar la inflamación de bajo grado asociada a enfermedades crónicas.
- Mito: Tomar antiinflamatorios siempre es la solución para una PCR alta.
- Realidad: Los antiinflamatorios no esteroideos (AINEs) pueden reducir la PCR, pero no abordan la causa subyacente de la inflamación. Es crucial identificar y tratar la raíz del problema, ya sea una infección, una enfermedad autoinmune, factores dietéticos, estrés o un estilo de vida sedentario.
Estrategias de Optimización y Biohacking para la Modulación de la Respuesta de Fase Aguda
Comprender las PFA nos capacita para tomar medidas proactivas para modular la respuesta inflamatoria y optimizar la salud. Aquí hay algunas estrategias basadas en la evidencia:
- Dieta Antiinflamatoria: Priorice alimentos ricos en antioxidantes y ácidos grasos omega-3. Esto incluye verduras de hoja verde, bayas, pescados grasos (salmón, sardinas), aceite de oliva virgen extra y frutos secos. Reduzca drásticamente los azúcares refinados, grasas trans y alimentos procesados, que son proinflamatorios.
- Cetosis Nutricional y Ayuno Intermitente: Como se discutió, estas estrategias pueden activar vías antiinflamatorias y reducir la producción de citocinas que inducen PFA. Una dieta cetogénica bien formulada y un protocolo de ayuno adecuado pueden ser herramientas poderosas.
- Manejo del Estrés: El estrés crónico eleva el cortisol y las citocinas proinflamatorias, impactando negativamente en la respuesta de fase aguda. Prácticas como la meditación, el yoga, la atención plena y la respiración profunda son esenciales.
- Sueño de Calidad: La privación crónica del sueño se asocia con un aumento de la inflamación sistémica y de las PFA. Priorice 7-9 horas de sueño reparador cada noche.
- Ejercicio Regular: La actividad física moderada y regular tiene efectos antiinflamatorios bien documentados. Evite el sobreentrenamiento, que puede ser proinflamatorio.
- Suplementación Dirigida: Ciertos suplementos pueden ayudar a modular la inflamación. Esto incluye la vitamina D, magnesio, curcumina, resveratrol y omega-3 (EPA/DHA). Consulte siempre a un profesional de la salud antes de iniciar cualquier suplemento.
- Optimización de la Salud Intestinal: Un microbioma intestinal equilibrado es fundamental para una respuesta inmune saludable. Consuma alimentos ricos en fibra prebiótica y probióticos para apoyar la diversidad microbiana.
Conclusión: Las PFA como Brújula de Nuestra Salud Interna
Las proteínas de fase aguda son mucho más que simples marcadores de laboratorio; son la brújula interna que nos orienta sobre el estado de nuestra respuesta inmune y el equilibrio inflamatorio. Desde su propósito evolutivo de defensa ancestral hasta su intrincada fisiología molecular en el hígado, estas moléculas nos ofrecen una visión profunda de cómo nuestro cuerpo reacciona ante el estrés, la infección y el daño. Para la comunidad de Ketocis y para cualquier individuo comprometido con la optimización de su salud, comprender las PFA es empoderador.
Al reconocer el papel de la inflamación de bajo grado, detectada a menudo por la hs-PCR, y al implementar estrategias metabólicas como la cetosis y el ayuno, junto con un estilo de vida saludable, podemos influir activamente en esta respuesta. No se trata de eliminar la inflamación por completo, sino de modularla, de asegurar que sirva a su propósito protector sin volverse un enemigo silencioso. La información es poder, y con este conocimiento, usted está mejor equipado para navegar el complejo paisaje de su salud, tomando decisiones informadas que fomenten la vitalidad y el bienestar a largo plazo.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.