PTH y Riñón: Guía Definitiva de la Hormona Paratiroidea
Resumen Clínico Rápido
🔬 Clasificación
Hormona Peptídica
⚙️ Función
Regula Calcio y Fósforo
📋 Impacto
Salud Ósea y Renal
La Hormona Paratiroidea (PTH) en el Riñón: Un Pilar de la Homeostasis Mineral
En el intrincado laboratorio de nuestro cuerpo, la regulación de minerales esenciales como el calcio y el fósforo es un ballet bioquímico de precisión milimétrica. En el centro de esta coreografía se encuentra la hormona paratiroidea (PTH), un péptido vital secretado por las glándulas paratiroides. Aunque su impacto es sistémico, su interacción con los riñones es fundamental, orquestando procesos que definen no solo la salud ósea, sino también la función neuromuscular, la coagulación sanguínea y la integridad celular. Comprender el papel de la PTH en el contexto renal es desentrañar uno de los mecanismos más sofisticados de adaptación fisiológica, especialmente relevante en contextos metabólicos como la cetosis o el ayuno, donde el equilibrio electrolítico adquiere una importancia crítica.
Esta guía enciclopédica se adentrará en la esencia de la PTH, explorando su origen, su complejo mecanismo de acción específicamente en el riñón, sus antagonistas, las implicaciones de su disfunción y las estrategias de optimización. Nuestro objetivo es proporcionar una perspectiva autoritativa y científicamente rigurosa, desglosando la fisiología molecular y el impacto clínico de esta hormona en la salud renal y sistémica, con un enfoque particular en su relevancia para el Glosario Ketocis.
Resumen Clínico
- La PTH es un regulador clave del calcio y el fósforo, actuando primariamente en el riñón y el hueso para mantener la homeostasis mineral.
- En el riñón, la PTH incrementa la reabsorción de calcio y disminuye la reabsorción de fosfato, y estimula la síntesis de calcitriol (vitamina D activa).
- Su acción renal es esencial para prevenir la hipocalcemia, pero un exceso crónico puede llevar a enfermedad ósea y cálculos renales.
La PTH solo afecta a los huesos.
La PTH tiene un papel crucial en los riñones, donde regula la excreción de fósforo, la reabsorción de calcio y la activación de la vitamina D, impactando directamente la homeostasis mineral y la salud renal.
Origen y Síntesis de la Hormona Paratiroidea
La hormona paratiroidea es un polipéptido de 84 aminoácidos, secretado por las células principales de las glándulas paratiroides. Estas cuatro pequeñas glándulas, generalmente ubicadas en la parte posterior de la glándula tiroides, actúan como los principales sensores del calcio sérico. Su función primordial es monitorear constantemente los niveles de calcio ionizado en la sangre a través de receptores sensibles al calcio (CaSR) presentes en la superficie de estas células.
Cuando los niveles de calcio sérico disminuyen (hipocalcemia), los CaSR se activan, lo que desencadena una cascada de señales intracelulares que culmina en la liberación rápida de PTH preformada y la estimulación de su síntesis de novo. Por el contrario, la hipercalcemia suprime la secreción de PTH. Este sistema de retroalimentación negativa es extraordinariamente eficiente, permitiendo ajustes finos en la concentración de calcio en cuestión de minutos. Además de la hipocalcemia, la hiperfosfatemia crónica también puede estimular la secreción de PTH, ya que el fósforo elevado tiende a formar complejos con el calcio, reduciendo el calcio ionizado disponible.
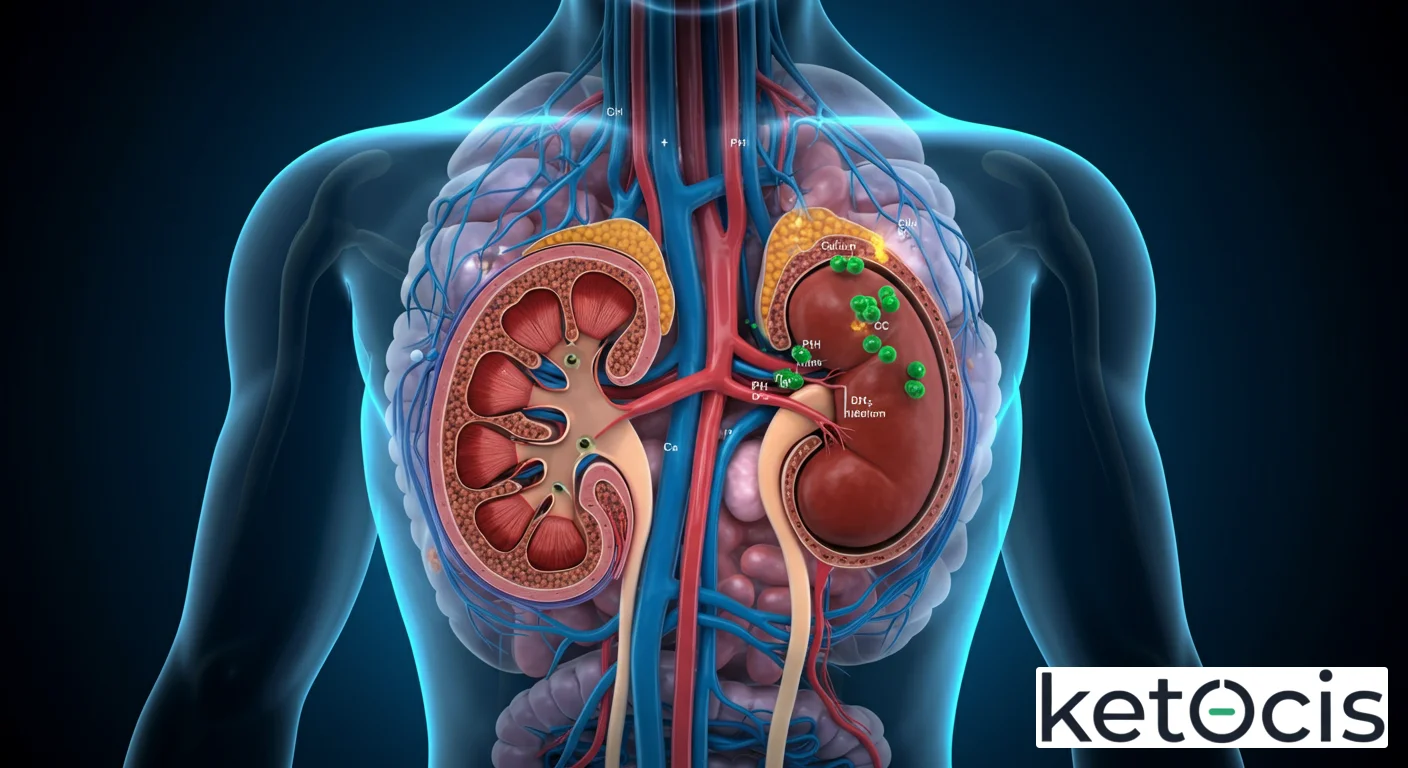
Mecanismo de Acción de la PTH en el Riñón: Un Orquestador Renal
La acción de la PTH es pleiotrópica, pero sus efectos en el riñón son quizás los más directos y rápidos para corregir un desequilibrio de calcio y fósforo. La PTH ejerce sus efectos uniéndose a receptores específicos, principalmente el receptor de PTH tipo 1 (PTHR1), que es un receptor acoplado a proteínas G. Estos receptores se encuentran abundantemente en las células de los túbulos renales y en los osteoblastos del hueso.
Efectos en la Reabsorción de Fosfato
Uno de los roles más críticos y directos de la PTH en el riñón es la regulación del fósforo. En el túbulo contorneado proximal (TCP), la PTH disminuye significativamente la reabsorción de fosfato. Lo logra al internalizar y degradar los cotransportadores de sodio-fosfato (NPT2a y NPT2c) en la membrana apical de las células tubulares. Al reducir la cantidad de estos transportadores funcionales, la PTH promueve la excreción de fosfato en la orina (fosfaturia), lo que contribuye a reducir los niveles séricos de fósforo. Esta acción es vital, ya que el exceso de fósforo puede complejarse con el calcio, exacerbando la hipocalcemia y fomentando la calcificación de tejidos blandos.
Efectos en la Reabsorción de Calcio
Mientras que la PTH reduce la reabsorción de fosfato, simultáneamente aumenta la reabsorción de calcio en el riñón. Este efecto se produce principalmente en el túbulo contorneado distal (TCD) y en el túbulo colector. La PTH estimula la expresión y actividad de canales de calcio epiteliales (como TRPV5 y TRPV6) y proteínas de unión a calcio intracelulares (calbindinas) en estas porciones de la nefrona. Este mecanismo permite al riñón recuperar más calcio de la orina en formación, devolviéndolo a la circulación sanguínea y contribuyendo directamente al aumento del calcio sérico.
Estimulación de la Síntesis de Calcitriol
Quizás uno de los efectos más trascendentales de la PTH en el riñón es su papel en la activación de la vitamina D. La PTH es el principal estímulo para la enzima 1-alfa-hidroxilasa, localizada en las mitocondrias de las células del TCP. Esta enzima cataliza la hidroxilación del 25-hidroxivitamina D (calcidiol) a 1,25-dihidroxivitamina D (calcitriol o vitamina D activa). El calcitriol es una hormona esteroidea con potentes efectos en la homeostasis del calcio y el fósforo, incluyendo la promoción de la absorción intestinal de calcio y fósforo, y la modulación de la resorción ósea. Esta interacción subraya la complejidad y la interconexión de los sistemas reguladores de minerales.
Interacciones Hormonales y Fisiológicas Clave
La PTH no opera de forma aislada; interactúa con otras hormonas y factores para mantener la homeostasis mineral. El calcitriol, producido bajo la influencia de la PTH, ejerce una retroalimentación negativa directa sobre la secreción de PTH, inhibiendo tanto su síntesis como su liberación. Además, el calcitriol potencia los efectos de la PTH en la resorción ósea y la absorción intestinal de calcio y fósforo. Otra hormona, la calcitonina, producida por las células parafoliculares de la tiroides, tiene efectos opuestos a la PTH (disminuye el calcio sérico), pero su papel en la homeostasis del calcio en humanos es generalmente menos prominente que el de la PTH y el calcitriol.
Recientemente, el factor de crecimiento de fibroblastos 23 (FGF23) ha emergido como un actor crucial en la regulación del fósforo. FGF23 es secretado por los osteocitos y suprime la reabsorción renal de fosfato y la síntesis de calcitriol, actuando como un antagonista funcional de la PTH en la homeostasis del fósforo. La interacción entre PTH, calcitriol y FGF23 es un área de intensa investigación, particularmente en el contexto de la enfermedad renal crónica.
Impacto de la PTH en la Salud Renal y Sistémica
Un desequilibrio en la producción o acción de la PTH puede tener profundas consecuencias. El hiperparatiroidismo, una condición caracterizada por la secreción excesiva de PTH, puede ser primario (debido a un adenoma o hiperplasia de las glándulas paratiroides), secundario (más comúnmente en la enfermedad renal crónica, donde la hipocalcemia y la hiperfosfatemia crónicas estimulan la PTH) o terciario (cuando las glándulas paratiroides se vuelven autónomas tras un hiperparatiroidismo secundario prolongado). Sus manifestaciones renales incluyen la nefrolitiasis (cálculos renales de calcio) y la nefrocalcinosis, debido a la hipercalciuria y la hiperfosfaturia persistentes. A nivel óseo, conduce a la resorción ósea excesiva y la osteítis fibrosa quística.
Por otro lado, el hipoparatiroidismo, caracterizado por una producción insuficiente de PTH, conduce a hipocalcemia e hiperfosfatemia. Esto puede manifestarse con síntomas neuromusculares como tetania, espasmos musculares y convulsiones, así como con calcificaciones de ganglios basales en el cerebro y cataratas.
Biohacking para la Salud Ósea y Renal
Optimizar la función de la PTH y la salud mineral implica un enfoque holístico. Asegurar una ingesta adecuada de magnesio es fundamental, ya que este mineral es un cofactor esencial para la secreción y acción de la PTH, y su deficiencia puede mimetizar la hipocalcemia. Asimismo, la suplementación estratégica con vitamina K2 (especialmente MK-7) puede ayudar a dirigir el calcio hacia los huesos y lejos de los tejidos blandos y arterias, trabajando en sinergia con la vitamina D y la PTH para una mejor homeostasis del calcio.
Antagonistas Fisiológicos y Farmacológicos
El principal antagonista fisiológico de la PTH en términos de su propia secreción es el calcitriol, que, como se mencionó, ejerce una retroalimentación negativa. Otros factores que modulan la PTH incluyen los niveles de calcio y magnesio séricos. Farmacológicamente, se utilizan varias estrategias para manejar los trastornos de la PTH. Los calcimiméticos, como el cinacalcet, actúan directamente sobre el CaSR de las glándulas paratiroides, aumentando su sensibilidad al calcio y, por lo tanto, reduciendo la secreción de PTH. Esto es particularmente útil en el hiperparatiroidismo secundario en pacientes con enfermedad renal crónica.
En casos de hipoparatiroidismo, el tratamiento se centra en la suplementación con calcio y vitamina D activa (calcitriol o análogos) para restaurar los niveles de calcio sérico y manejar la hiperfosfatemia. La PTH recombinante humana (teriparatida) se utiliza en algunos casos de osteoporosis severa, pero su uso en hipoparatiroidismo es más complejo y generalmente reservado para casos refractarios.
El Rol de la PTH en Contextos Metabólicos: Cetosis y Ayuno
En el contexto de dietas cetogénicas o períodos de ayuno, el equilibrio electrolítico, y por ende la función renal y la PTH, adquiere una relevancia particular. La cetosis, especialmente en sus etapas iniciales, puede inducir una diuresis significativa, lo que lleva a la pérdida de agua y electrolitos, incluyendo sodio, potasio y magnesio. Si bien la cetosis no tiene un efecto directo primario sobre la secreción de PTH, los cambios en el volumen plasmático y los electrolitos pueden influir indirectamente. Por ejemplo, una deshidratación severa o una deficiencia de magnesio pueden alterar la sensibilidad de las glándulas paratiroides o la respuesta de los órganos diana a la PTH. Mantener una hidratación adecuada y asegurar una ingesta suficiente de electrolitos es crucial para preservar la función renal y la homeostasis mineral en estos estados metabólicos.
Optimización y Estrategias para una PTH Saludable con Enfoque Renal
Mantener una función paratiroidea y renal saludable es fundamental para la salud general. Aquí hay algunas estrategias clave:
- Dieta Equilibrada: Asegurar una ingesta adecuada de calcio, fósforo y magnesio. Fuentes de calcio incluyen productos lácteos, vegetales de hoja verde y alimentos fortificados. El fósforo se encuentra en proteínas y cereales. El magnesio abunda en frutos secos, semillas, legumbres y vegetales verdes.
- Vitamina D Suficiente: Mantener niveles óptimos de vitamina D es crucial para la absorción de calcio y para la supresión de la PTH. Esto se logra a través de la exposición solar, alimentos fortificados y, si es necesario, suplementos.
- Hidratación Adecuada: Beber suficiente agua es esencial para la función renal, ayudando a prevenir la formación de cálculos renales y facilitando la excreción de desechos.
- Ejercicio Regular: La actividad física, especialmente el ejercicio de carga, fortalece los huesos y puede influir positivamente en la homeostasis mineral.
- Manejo de Enfermedades Crónicas: En el caso de la enfermedad renal crónica, un control estricto de la dieta, el fósforo y la vitamina D es vital para prevenir el hiperparatiroidismo secundario y sus complicaciones.
Alerta Médica: El Peligro del Desequilibrio Calcio-Fósforo
La homeostasis del calcio y el fósforo es delicada. Un exceso crónico de fósforo, común en dietas ricas en alimentos procesados y bebidas carbonatadas, puede estimular la secreción de PTH y el factor FGF23, contribuyendo a la enfermedad ósea, la calcificación vascular y un mayor riesgo cardiovascular, especialmente en individuos con función renal comprometida. Evita la suplementación excesiva de calcio sin supervisión médica, ya que puede conducir a hipercalcemia y aumentar el riesgo de cálculos renales y calcificaciones de tejidos blandos, exacerbando el trabajo renal.
En resumen, la hormona paratiroidea es un centinela incansable del equilibrio mineral en nuestro cuerpo, con el riñón como su principal campo de acción. Su capacidad para modular la reabsorción de calcio y fósforo y para activar la vitamina D la convierte en un actor central en la salud ósea y renal. Comprender su fisiología y sus interacciones nos permite apreciar la complejidad de nuestros sistemas biológicos y nos equipa con el conocimiento necesario para optimizar nuestra salud a través de estrategias informadas.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.