Túbulos Seminíferos: Guía Definitiva de Fisiología y Salud
Resumen Clínico Rápido
🔬 Clasificación
Micro-órgano tubular
⚙️ Función
Espermatogénesis
📋 Impacto
Fertilidad masculina
¿Qué son los Túbulos Seminíferos? La Fábrica Maestra de la Vida Masculina
En el intrincado universo de la biología reproductiva masculina, pocas estructuras poseen una relevancia tan fundamental como los túbulos seminíferos. Estas diminutas pero extraordinariamente complejas unidades tubulares representan el epicentro de la espermatogénesis, el proceso mediante el cual se producen los espermatozoides. Lejos de ser meros conductos, los túbulos seminíferos son verdaderas fábricas biológicas, orquestando una danza celular y hormonal precisa que es indispensable para la fertilidad y la perpetuación de la especie. Como Investigador Médico PhD y Copywriter Clínico experto en SEO, me complace desentrañar la profunda ciencia detrás de estas estructuras vitales para el Glosario Ketocis, ofreciendo una guía exhaustiva que va desde su anatomía hasta su optimización metabólica.
La comprensión de los túbulos seminíferos no solo es crucial para la endocrinología y la urología, sino que también ofrece perspectivas fascinantes sobre cómo factores externos, incluyendo la dieta y el estilo de vida, pueden influir en la salud reproductiva. A lo largo de esta guía, exploraremos su ubicación precisa dentro de los testículos, su compleja función, el impacto de estados metabólicos como la cetosis y el ayuno, y estrategias concretas para su optimización.
Resumen Clínico
- Los túbulos seminíferos son las estructuras microscópicas dentro de los testículos responsables de la espermatogénesis.
- Albergan células de Sertoli (soporte) y células germinales (producción de espermatozoides), protegidas por la barrera hemato-testicular.
- Su función es vital para la fertilidad masculina y está intrínsecamente ligada a la salud hormonal y metabólica general del individuo.
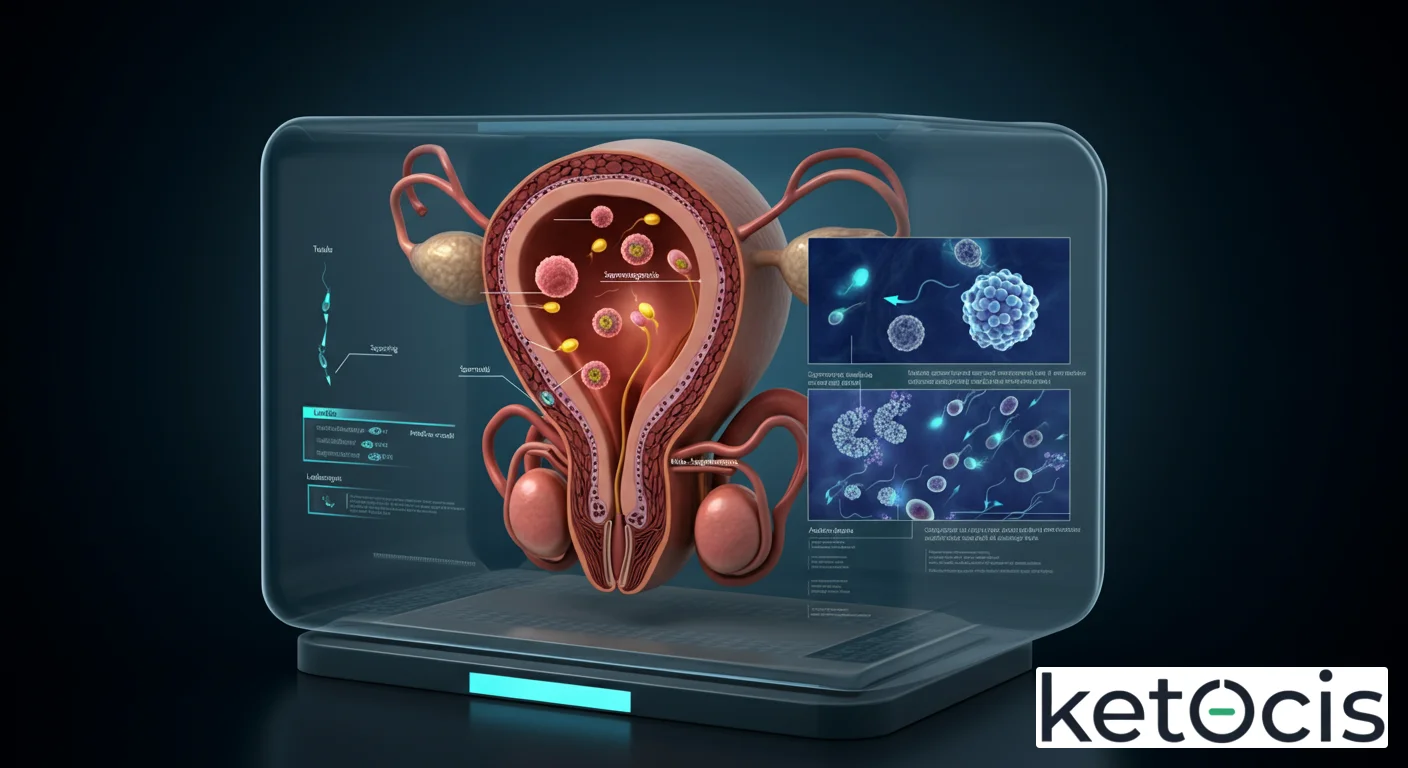
Ubicación y Arquitectura Microscópica
Los túbulos seminíferos son estructuras tubulares altamente enrolladas y compactas que constituyen la mayor parte del parénquima testicular. Cada testículo humano contiene cientos de estos túbulos, que, si se desenrollaran, medirían varios metros de longitud. Se encuentran inmersos en una matriz de tejido conectivo laxo, conocido como el tejido intersticial, donde residen las cruciales células de Leydig, responsables de la producción de andrógenos, principalmente testosterona.
La pared de cada túbulo seminífero es un epitelio complejo, estratificado y altamente organizado, denominado epitelio seminífero. Este epitelio está compuesto por dos poblaciones celulares principales: las células germinales, que están en diferentes etapas de desarrollo hacia espermatozoides, y las células de Sertoli, que son células somáticas de soporte. Las células de Sertoli se extienden desde la membrana basal del túbulo hasta la luz y forman uniones estrechas entre sí, estableciendo la fundamental barrera hemato-testicular. Esta barrera es un sistema de protección inmunológica y metabólica que aísla las células germinales en desarrollo del torrente sanguíneo, creando un microambiente químico único y controlado, esencial para la espermatogénesis. Sin esta barrera, el sistema inmunitario del cuerpo podría reconocer las células germinales como extrañas y atacarlas, ya que estas células expresan proteínas diferentes a las células somáticas del cuerpo una vez que inician la meiosis.
Un mito común es que la calidad del esperma solo depende de la edad, y que un hombre mayor es inherentemente menos fértil.
Si bien la edad avanzada puede afectar la calidad del esperma (aumento de mutaciones en el ADN), la fertilidad masculina es un proceso dinámico influenciado por múltiples factores como la dieta, el estilo de vida, la exposición a toxinas y la salud metabólica. Un hombre mayor con un estilo de vida saludable puede tener una mejor calidad de esperma que un hombre joven con hábitos perjudiciales. La edad es un factor, pero no el único ni el más determinante en todos los casos.
Función Sana: El Milagro de la Espermatogénesis
La función primordial de los túbulos seminíferos es la espermatogénesis, un proceso continuo y altamente regulado que transforma células germinales diploides (espermagonias) en espermatozoides haploides maduros. Este proceso se divide en tres fases principales:
- Proliferación (Mitosis): Las espermatogonias, que se encuentran en la membrana basal del túbulo, se dividen por mitosis para reponer su propia población y producir espermatocitos primarios.
- Meiosis: Los espermatocitos primarios se someten a dos divisiones meióticas sucesivas. La primera división meiótica produce espermatocitos secundarios, y la segunda división meiótica da lugar a espermátides haploides. Este es un paso crítico, ya que reduce el número de cromosomas a la mitad, asegurando que el cigoto resultante de la fertilización tenga el número correcto de cromosomas.
- Espermiogénesis: Las espermátides, que inicialmente son células redondas, sufren una drástica transformación morfológica para convertirse en espermatozoides maduros. Este proceso implica la formación de la cabeza (que contiene el núcleo y el acrosoma), el cuello, la pieza intermedia (rica en mitocondrias) y la cola (flagelo), que proporciona la motilidad.
Las células de Sertoli son los arquitectos y cuidadores de este proceso. Proporcionan soporte estructural, nutrición a las células germinales, eliminan el citoplasma residual durante la espermiogénesis y secretan una variedad de sustancias esenciales, incluyendo la proteína de unión a andrógenos (ABP), que mantiene altas concentraciones locales de testosterona, y la inhibina, que regula la secreción de FSH por la hipófisis. La interacción íntima entre las células germinales y las células de Sertoli es fundamental para el éxito de la espermatogénesis.
Biohacking Reproductivo: El Poder de la Temperatura
Sabías que la ubicación externa de los testículos en el escroto no es una casualidad evolutiva? La espermatogénesis es un proceso termolábil, lo que significa que es extremadamente sensible a la temperatura. Requiere una temperatura óptima de aproximadamente 2-4°C por debajo de la temperatura corporal central. Pequeños aumentos de temperatura, incluso de 1-2°C, pueden afectar negativamente la producción y calidad del esperma. Estrategias de ‘biohacking’ como evitar ropa interior ajustada, duchas muy calientes o el uso prolongado de laptops directamente sobre el regazo pueden ser micro-intervenciones simples para proteger la función óptima de tus túbulos seminíferos.
Rol en Cetosis y Ayuno: Perspectivas Metabólicas
La espermatogénesis es uno de los procesos metabólicamente más activos del cuerpo. Las células germinales en desarrollo y las células de Sertoli tienen altas demandas energéticas para la proliferación, diferenciación y mantenimiento. Tradicionalmente, la glucosa ha sido considerada el sustrato energético principal para muchos procesos celulares, pero la cetosis y el ayuno cambian drásticamente el panorama metabólico del cuerpo, favoreciendo el uso de cuerpos cetónicos y ácidos grasos.
Existen evidencias que sugieren que las células testiculares, incluyendo las de Sertoli y las germinales, pueden utilizar lactato como fuente de energía, el cual puede ser producido a partir de glucosa por las células de Sertoli. Sin embargo, la capacidad de estas células para utilizar cuerpos cetónicos directamente, como el beta-hidroxibutirato (BHB), es un área de investigación activa. Algunos estudios en modelos animales han indicado que la cetosis nutricional puede influir en la función testicular y la producción de testosterona, aunque los resultados son variados y a menudo dependientes de la duración y la intensidad del estado cetogénico.
El ayuno intermitente o prolongado puede tener efectos complejos. Por un lado, puede mejorar la sensibilidad a la insulina y reducir el estrés oxidativo, lo que podría beneficiar la salud celular general, incluyendo la de los túbulos seminíferos. Por otro lado, un estrés calórico severo o crónico podría teóricamente desviar recursos energéticos de procesos no esenciales para la supervivencia inmediata, como la reproducción, lo que podría impactar negativamente la espermatogénesis. Sin embargo, los estudios en humanos son limitados y a menudo se centran en los niveles hormonales generales (testosterona, LH, FSH) más que en la función directa de los túbulos seminíferos. Es crucial destacar que una cetosis bien formulada y un ayuno moderado, en individuos sanos, generalmente no se asocian con efectos adversos significativos en la fertilidad, y en algunos casos, pueden incluso mejorar marcadores de salud metabólica que indirectamente benefician la función reproductiva.
Optimización de la Función de los Túbulos Seminíferos
La optimización de la función de los túbulos seminíferos y, por ende, de la fertilidad masculina, es un enfoque multifactorial que abarca nutrición, estilo de vida y exposición ambiental. Dada la complejidad del proceso espermatogénico, cada factor juega un papel crucial.
1. Nutrición y Micronutrientes:
- Antioxidantes: El estrés oxidativo es un conocido disruptor de la espermatogénesis. Nutrientes como la vitamina C, vitamina E, selenio y zinc son potentes antioxidantes que protegen las células germinales del daño. El zinc, en particular, es esencial para la integridad del ADN del esperma y la motilidad.
- Ácidos Grasos Omega-3: Presentes en el aceite de pescado, los omega-3 (EPA y DHA) son importantes para la fluidez de la membrana espermática y la morfología del esperma.
- Folato y Vitamina B12: Cruciales para la síntesis de ADN y la metilación, procesos fundamentales para la producción de esperma sano.
- L-Carnitina: Un aminoácido que juega un papel vital en el transporte de ácidos grasos a las mitocondrias para la producción de energía, esencial para la motilidad del esperma.
2. Estilo de Vida:
- Ejercicio Moderado: La actividad física regular se asocia con niveles más altos de testosterona y una mejor calidad del esperma. Sin embargo, el ejercicio excesivo o de muy alta intensidad puede tener el efecto contrario, potencialmente debido al estrés oxidativo o alteraciones hormonales.
- Manejo del Estrés: El estrés crónico puede impactar negativamente el eje hipotálamo-hipófisis-gonadal (HPG), alterando la producción hormonal y la espermatogénesis. Técnicas de relajación y mindfulness son beneficiosas.
- Sueño de Calidad: La privación del sueño y los patrones de sueño irregulares pueden afectar la producción de hormonas reproductivas, como la testosterona, que es vital para la función de los túbulos seminíferos.
3. Factores Ambientales y Exógenos:
- Evitar Disruptores Endocrinos: Químicos como los ftalatos, bisfenol A (BPA) y ciertos pesticidas pueden imitar o bloquear hormonas, afectando la función testicular. Minimizar la exposición a plásticos, cosméticos y alimentos procesados es aconsejable.
- Temperatura Escrotal: Como se mencionó, el sobrecalentamiento escrotal (por ropa ajustada, saunas, laptops en el regazo) puede dañar la espermatogénesis. Mantener una temperatura escrotal óptima es clave.
- Limitar Alcohol y Tabaco: Ambos son tóxicos para las células germinales y pueden reducir significativamente la calidad y cantidad del esperma.
- Peso Corporal Saludable: La obesidad se asocia con desequilibrios hormonales (niveles bajos de testosterona, niveles altos de estrógeno) y un aumento del estrés oxidativo, lo que puede perjudicar la función de los túbulos seminíferos.
¡Alerta Metabólica! Los Peligros de la Inflamación Crónica
La inflamación sistémica crónica, a menudo impulsada por dietas altas en azúcares refinados y grasas trans, así como por la obesidad, representa una amenaza significativa para la salud testicular. La inflamación puede dañar la barrera hemato-testicular, comprometer la función de las células de Sertoli y Leydig, e inducir un estrés oxidativo que deteriora la calidad del esperma. Mantener una dieta antiinflamatoria, rica en nutrientes y antioxidantes, es fundamental para proteger la integridad de los túbulos seminíferos y la fertilidad.
Conclusión: La Importancia Fundamental de los Túbulos Seminíferos
Los túbulos seminíferos son mucho más que simples conductos; son micro-órganos de una sofisticación biológica asombrosa, esenciales para la reproducción humana. Su correcta función depende de una compleja interacción de células, hormonas y un microambiente cuidadosamente regulado. Comprender su biología y los factores que influyen en su salud nos permite adoptar estrategias proactivas para optimizar la fertilidad y el bienestar masculino general.
Desde la protección de la barrera hemato-testicular hasta la intrincada coreografía de la espermatogénesis, cada aspecto de los túbulos seminíferos subraya la maravilla de la fisiología humana. Al integrar conocimientos de nutrición, estilo de vida y conciencia ambiental, podemos empoderar a los hombres para salvaguardar y mejorar esta función reproductiva vital, asegurando no solo la capacidad de procrear, sino también un indicador robusto de la salud metabólica y hormonal general.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.