Macrófago Derivado de Monocito: Guía Definitiva Ketocis
Resumen Clínico Rápido
🔬 Clasificación
Célula Inmune Mieloide
⚙️ Función Principal
Fagocitosis, Presentación Antigénica, Secreción de Citoquinas
📋 Impacto Metabólico
Regulación Inflamatoria, Homeostasis Tisular y Energética
El Macrófago Derivado de Monocito: Centinela, Constructor y Modulador de la Salud Metabólica
En el intrincado universo de la inmunología, pocas células encarnan la versatilidad y la importancia crítica para la homeostasis como el macrófago derivado de monocito (MDM). Estas células, verdaderos camaleones del sistema inmune, no solo patrullan incansablemente nuestros tejidos en busca de patógenos y desechos celulares, sino que también actúan como arquitectos y reguladores de la inflamación, la reparación tisular y, fundamentalmente, la salud metabólica. Comprender su origen, su asombrosa plasticidad y sus múltiples funciones es adentrarse en la esencia de cómo nuestro cuerpo se defiende, se cura y se adapta a entornos cambiantes, incluyendo estados metabólicos como la cetosis y el ayuno. En esta guía definitiva para el Glosario Ketocis, desvelaremos la profunda biología de los MDM, su rol en la salud y la enfermedad, y cómo las intervenciones de estilo de vida pueden optimizar su función.
Origen y Diferenciación: La Metamorfosis Inmunológica
El viaje del macrófago derivado de monocito comienza en la médula ósea, el santuario de la hematopoyesis. Aquí, las células madre hematopoyéticas multipotentes dan lugar a los precursores mieloides, que eventualmente se diferencian en monocitos. Estas células, una vez maduras, son liberadas al torrente sanguíneo, donde circulan durante un período relativamente corto, actuando como centinelas móviles. Sin embargo, su verdadero destino y su funcionalidad plena se revelan cuando abandonan la circulación y se infiltran en los tejidos.
La migración de los monocitos desde la sangre a los tejidos es un proceso finamente regulado, orquestado por una compleja red de quimioquinas y moléculas de adhesión. Una vez en el tejido, los monocitos experimentan una transformación notable, diferenciándose en macrófagos. Esta diferenciación no es un proceso pasivo; es activamente moldeado por el microambiente tisular, que incluye factores de crecimiento como el Factor Estimulante de Colonias de Macrófagos (M-CSF), citoquinas, componentes de la matriz extracelular y metabolitos locales. Esta flexibilidad es lo que confiere a los MDM su capacidad única para adaptarse y desempeñar roles especializados en diversos órganos, desde las células de Kupffer en el hígado hasta los macrófagos alveolares en los pulmones, pasando por la microglía en el cerebro, aunque es importante notar que algunos macrófagos residentes en tejidos tienen un origen embrionario y se mantienen por autorrenovación, coexistiendo con los MDM.
Los macrófagos son solo 'limpiadores' pasivos del cuerpo.
Si bien la fagocitosis es una función crucial, los macrófagos son células altamente dinámicas y multifuncionales. Actúan como presentadores de antígenos, orquestan respuestas inmunes complejas mediante la secreción de citoquinas, modulan la inflamación y participan activamente en la reparación y remodelación de tejidos, adaptando su fenotipo a las señales del microambiente.
Morfología y Fenotipos: La Versatilidad de los MDM
Los MDM son células grandes, con citoplasma abundante y, a menudo, vacuolas que reflejan su actividad fagocítica. Sin embargo, su verdadera complejidad reside en su plasticidad fenotípica. Lejos de ser un tipo celular homogéneo, los MDM pueden adoptar una miríada de estados funcionales, o fenotipos, en respuesta a las señales de su entorno. Esta capacidad de polarización es fundamental para su rol en la salud y la enfermedad.
Polarización Clásica (M1): El Guerrero Inflamatorio
Los macrófagos polarizados clásicamente, o macrófagos M1, son los guerreros por excelencia del sistema inmune. Se activan en presencia de lipopolisacáridos (LPS) bacterianos y citoquinas pro-inflamatorias como el interferón gamma (IFN-γ). Su función principal es erradicar patógenos intracelulares y células tumorales. Para ello, producen grandes cantidades de mediadores inflamatorios, como el óxido nítrico (NO), especies reactivas de oxígeno (ROS) y citoquinas pro-inflamatorias (TNF-α, IL-1β, IL-6, IL-12). Los macrófagos M1 son esenciales en las fases iniciales de una infección o lesión, pero una activación M1 prolongada o descontrolada puede conducir a la inflamación crónica y al daño tisular, contribuyendo a patologías como la aterosclerosis, la resistencia a la insulina y enfermedades autoinmunes.
Polarización Alternativa (M2): El Sanador y Reparador
En contraste, los macrófagos polarizados alternativamente, o macrófagos M2, son los “sanadores” del sistema inmune. Su activación se induce por citoquinas como la interleuquina-4 (IL-4) y la interleuquina-13 (IL-13), a menudo en el contexto de la resolución de la inflamación, la reparación de tejidos y la defensa contra parásitos. Los macrófagos M2 se caracterizan por la producción de citoquinas anti-inflamatorias (IL-10, TGF-β), factores de crecimiento (VEGF, PDGF) y enzimas que promueven la remodelación de la matriz extracelular. Su papel es crucial en la cicatrización de heridas, la angiogénesis, la supresión de la respuesta inmune y la homeostasis tisular, ayudando a restaurar la función normal después de un insulto inflamatorio. Sin embargo, un predominio excesivo de M2 puede estar implicado en la progresión tumoral y la fibrosis.
Funciones Inmunes Clave: Los Centinelas del Sistema
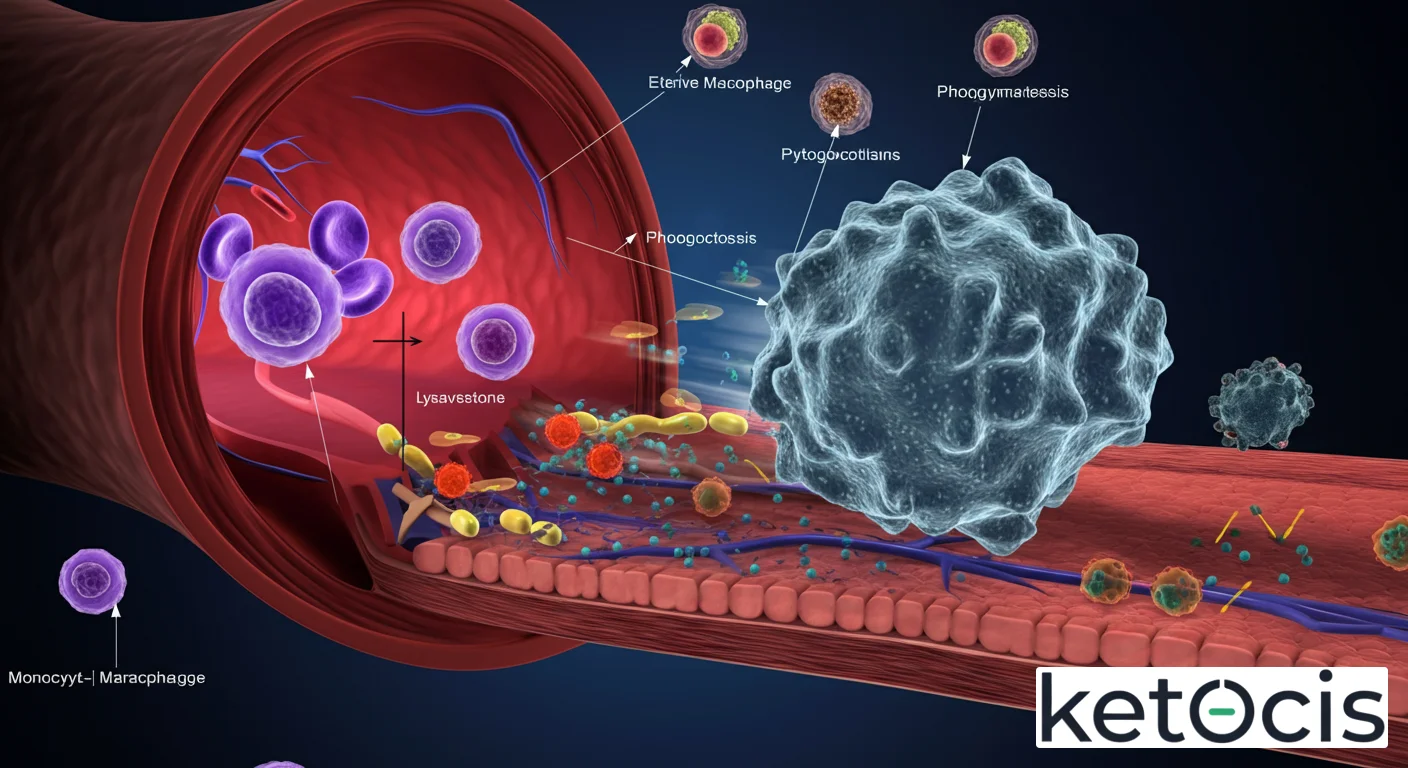
Las funciones de los MDM son tan variadas como los entornos en los que residen. Constituyen una primera línea de defensa y son actores clave en la coordinación de respuestas inmunes adaptativas.
- Fagocitosis: Esta es quizás la función más icónica de los macrófagos. Son “comedores de células”, ingiriendo y digiriendo patógenos (bacterias, virus, hongos), células muertas o dañadas (apoptóticas) y restos celulares. Este proceso es vital para limpiar el microambiente y prevenir la acumulación de detritos que podrían desencadenar inflamación.
- Presentación Antigénica: Los MDM son células presentadoras de antígenos (APC) profesionales. Después de fagocitar un patógeno, procesan sus componentes y presentan fragmentos antigénicos en su superficie, en el contexto de moléculas del Complejo Mayor de Histocompatibilidad (MHC) de clase II. Esta presentación es crucial para activar y educar a las células T, iniciando así una respuesta inmune adaptativa específica.
- Secreción de Citoquinas y Quimioquinas: Los MDM actúan como verdaderos directores de orquesta de la respuesta inmune, liberando una amplia gama de moléculas señalizadoras. Las citoquinas regulan la inflamación, la proliferación celular y la diferenciación de otras células inmunes. Las quimioquinas dirigen el reclutamiento de leucocitos a los sitios de infección o lesión, asegurando que las células inmunes adecuadas lleguen donde son necesarias.
- Remodelación y Reparación Tisular: Más allá de la inmunidad, los MDM son fundamentales para el mantenimiento y la reparación de los tejidos. Participan en la angiogénesis (formación de nuevos vasos sanguíneos), la fibrogénesis y la remodelación de la matriz extracelular, eliminando el tejido dañado y facilitando la regeneración.
Macrófagos Derivados de Monocitos en la Salud y la Enfermedad
La función equilibrada de los MDM es indispensable para la salud. En un estado de homeostasis, contribuyen a la vigilancia inmunológica constante, eliminando amenazas y manteniendo la integridad tisular. Sin embargo, cuando su función se desregula, pueden convertirse en motores de diversas patologías.
Inflamación Crónica y Patología
La disfunción de los MDM está implicada en una amplia gama de enfermedades crónicas no transmisibles. En la aterosclerosis, los MDM que infiltran la pared arterial fagocitan lípidos oxidados, transformándose en células espumosas que contribuyen a la formación de placas. En el cáncer, los macrófagos asociados a tumores (TAMs), a menudo con un fenotipo similar al M2, pueden promover el crecimiento tumoral, la angiogénesis y la metástasis, e incluso suprimir la respuesta inmune antitumoral. En las enfermedades autoinmunes, los MDM pueden perpetuar la inflamación y el daño tisular al presentar autoantígenos y secretar citoquinas pro-inflamatorias. La resistencia a la insulina y la diabetes tipo 2 también están intrínsecamente ligadas a la inflamación crónica de bajo grado, donde los MDM en el tejido adiposo adoptan un fenotipo pro-inflamatorio M1, liberando citoquinas que interfieren con la señalización de la insulina.
El MDM y el Ecosistema Metabólico: Interacciones con Cetosis y Ayuno
La relación entre el sistema inmune y el metabolismo es un campo de investigación vibrante, conocido como inmunometabolismo. Los MDM, al ser células con altas demandas energéticas y roles cruciales en la respuesta a los nutrientes, son actores centrales en esta intersección. El estado metabólico del organismo, influenciado por la dieta y el ayuno, tiene un profundo impacto en la función y polarización de los MDM.
Modulación Antiinflamatoria en Cetosis
La dieta cetogénica, caracterizada por una alta ingesta de grasas y una restricción severa de carbohidratos, induce un estado metabólico en el que el cuerpo produce y utiliza cuerpos cetónicos (β-hidroxibutirato, acetoacetato, acetona) como principal fuente de energía. El β-hidroxibutirato (BHB), en particular, ha demostrado tener efectos inmunomoduladores directos sobre los macrófagos. Se ha observado que el BHB puede inhibir la activación del inflamasoma NLRP3, una plataforma multiproteica clave en la respuesta inflamatoria, reduciendo así la producción de citoquinas pro-inflamatorias como la IL-1β y la IL-18. Esto sugiere que la cetosis puede inclinar la balanza de los MDM hacia un fenotipo más antiinflamatorio, posiblemente favoreciendo la resolución de la inflamación y la reparación tisular. La cetosis también puede modular el metabolismo de los macrófagos, alterando la disponibilidad de sustratos energéticos y afectando vías de señalización que influyen en su polarización.
Ayuno y Reprogramación Macrófaga
El ayuno intermitente y el ayuno prolongado son intervenciones metabólicas que también han demostrado influir significativamente en la función de los MDM. El ayuno activa la autofagia, un proceso de reciclaje celular esencial para la eliminación de componentes celulares dañados y la producción de energía. En los macrófagos, la autofagia es crucial para mantener la homeostasis, regular la inflamación y modular la presentación antigénica. El ayuno puede inducir una reprogramación metabólica en los macrófagos, favoreciendo una mayor eficiencia en el uso de ácidos grasos como combustible y promoviendo un fenotipo más resolutivo y antiinflamatorio. Esta reprogramación contribuye a la mitigación de la inflamación crónica y a la mejora de la sensibilidad a la insulina, efectos beneficiosos observados con el ayuno.
Estrategias de Optimización y Modulación de la Función del MDM
Dada la centralidad de los MDM en la salud y la enfermedad, el desarrollo de estrategias para modular su función y polarización es un área de intenso interés. Aquí, nos centramos en intervenciones de estilo de vida que pueden impactar positivamente en estos guardianes celulares.
Intervenciones Dietéticas
- Dieta Cetogénica: Como se mencionó, la inducción de la cetosis mediante una dieta cetogénica estricta puede reducir la inflamación sistémica al modular la activación del inflamasoma y alterar el metabolismo de los macrófagos, favoreciendo un fenotipo más antiinflamatorio.
- Ayuno Intermitente y Prolongado: Estas prácticas dietéticas promueven la autofagia y la reprogramación metabólica en los macrófagos, contribuyendo a la resolución de la inflamación y a la mejora de la sensibilidad a la insulina. El ayuno puede “reiniciar” el sistema inmune, eliminando células viejas y disfuncionales, incluyendo macrófagos pro-inflamatorios.
- Dieta Antiinflamatoria: Una dieta rica en ácidos grasos omega-3 (pescado graso, semillas de chía), antioxidantes (frutas y verduras coloridas) y fibra (prebióticos) puede reducir la inflamación general y proporcionar un entorno favorable para la polarización M2 de los macrófagos, mientras que la reducción de azúcares refinados y grasas trans disminuye los estímulos pro-inflamatorios.
Ejercicio Físico
La actividad física regular es un potente modulador de la función inmune. El ejercicio puede reducir la inflamación crónica de bajo grado y mejorar la función de los macrófagos, promoviendo un fenotipo más equilibrado y menos pro-inflamatorio. Se cree que el ejercicio induce la liberación de mioquinas y otros factores que influyen directamente en la polarización de los macrófagos y su capacidad de resolución.
Manejo del Estrés y Sueño
El estrés crónico y la privación del sueño son conocidos por promover la inflamación sistémica. El cortisol, una hormona del estrés, puede inicialmente suprimir la respuesta inmune, pero el estrés crónico puede llevar a una disfunción inmunológica, incluyendo una polarización pro-inflamatoria de los macrófagos. Un sueño adecuado y técnicas de manejo del estrés (meditación, mindfulness) son cruciales para mantener la homeostasis inmunológica y un perfil de macrófagos saludable.
Mitos y Conceptos Erróneos sobre los Macrófagos
Existe un mito popular que a menudo reduce a los macrófagos a simples “limpiadores” pasivos del cuerpo, subestimando su complejidad y roles multifacéticos. Si bien la fagocitosis es una función crucial y visualmente impactante, esta visión simplista es incompleta y engañosa. Los macrófagos son mucho más que meros recolectores de basura celular; son células altamente dinámicas, inteligentes y multifuncionales que se adaptan a su entorno y orquestan respuestas inmunes complejas.
La realidad científica nos muestra que los macrófagos actúan como presentadores de antígenos, educando a otras células inmunes. Secretan una vasta gama de citoquinas y quimioquinas que dirigen la inflamación, la supresión inmune y la reparación de tejidos. Su plasticidad les permite cambiar de fenotipo, pasando de guerreros pro-inflamatorios a sanadores reparadores según las necesidades del organismo. Son integradores de señales, traduciendo información del microambiente en respuestas funcionales que impactan todo, desde la defensa contra patógenos hasta la remodelación ósea y la salud metabólica. Comprender su verdadera complejidad es fundamental para apreciar su importancia en la biología humana.
Conclusión: La Promesa de la Inmunometabolismo
El macrófago derivado de monocito es, sin lugar a dudas, una de las células más fascinantes y vitales de nuestro sistema inmune. Su capacidad de diferenciación, su plasticidad fenotípica y su vasta gama de funciones lo posicionan como un actor central en la vigilancia inmunológica, la resolución de la inflamación y la homeostasis tisular. La interconexión entre los MDM y el metabolismo, particularmente en el contexto de intervenciones como la cetosis y el ayuno, abre nuevas avenidas para comprender y modular la salud humana. Al optimizar la función de nuestros macrófagos a través de elecciones dietéticas y de estilo de vida, podemos fortalecer nuestra inmunidad, mitigar la inflamación crónica y pavimentar el camino hacia una salud metabólica robusta y duradera. El futuro de la medicina regenerativa e inmunológica sin duda seguirá explorando las profundidades de estas increíbles células.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.