Plasmocito: Célula Maestra de la Inmunidad Humoral Adaptativa
Resumen Clínico Rápido
🔬 Clasificación
Célula Inmune Especializada
⚙️ Función
Producción de Anticuerpos
📋 Impacto
Inmunidad Humoral Adaptativa
El Plasmocito: Arquitecto Esencial de la Inmunidad Humoral Adaptativa
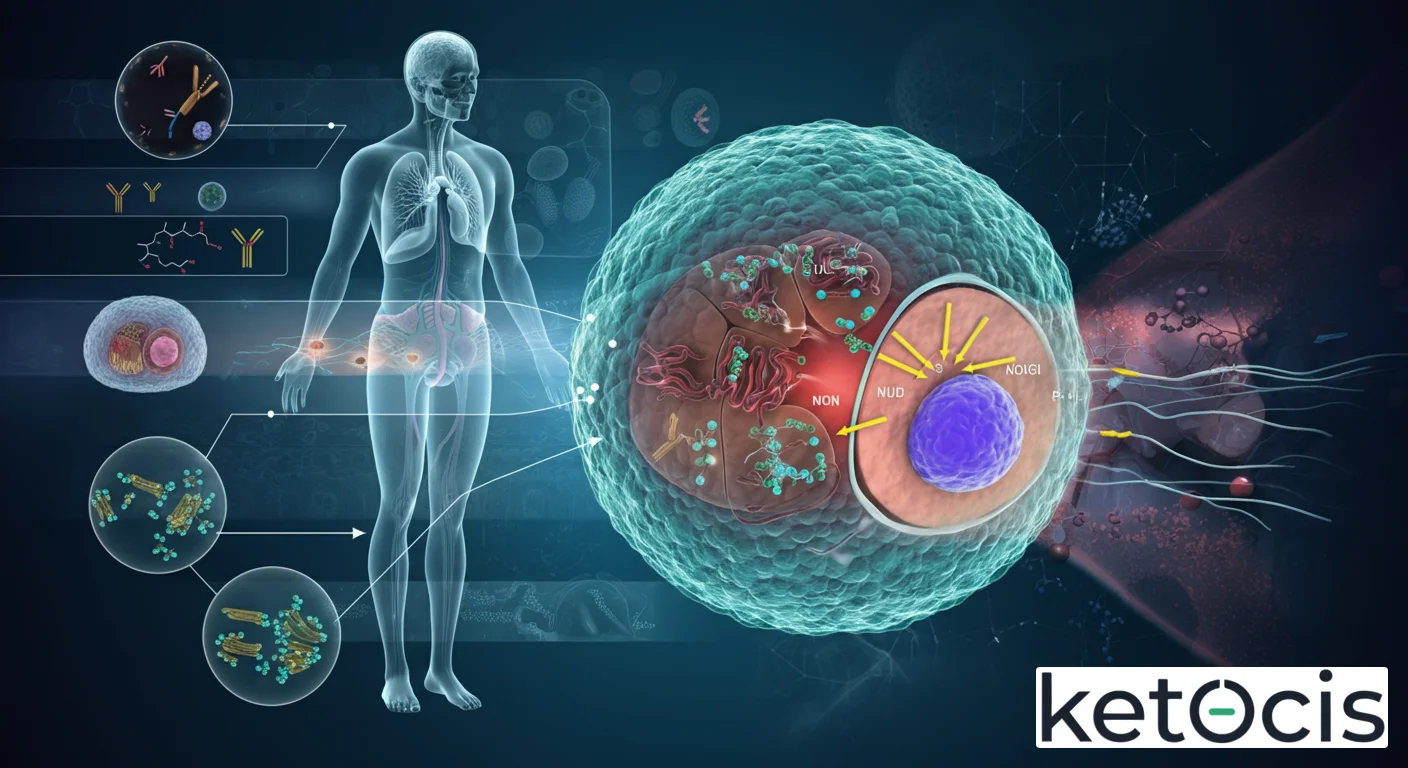
En el vasto y complejo universo de la biología humana, donde cada célula desempeña un rol crucial, el plasmocito emerge como una figura central en la defensa de nuestro organismo. Esta célula especializada, a menudo subestimada en la narrativa popular de la inmunidad, es en realidad la fábrica por excelencia de los anticuerpos, las moléculas protectoras que neutralizan patógenos y toxinas. Comprender al plasmocito no es solo adentrarse en la inmunología, sino también desvelar los mecanismos más sofisticados que nuestro cuerpo emplea para mantener la homeostasis frente a las constantes amenazas externas e internas.
El Glosario Ketocis se complace en presentar esta guía definitiva sobre el plasmocito, explorando su origen, su función vital, y cómo factores metabólicos como la cetosis y el ayuno pueden influir en su rendimiento. Acompáñenos en este viaje microscópico para desentrañar la ciencia detrás de una de las células más poderosas de nuestro sistema inmunitario adaptativo.
Resumen Clínico
- Los plasmocitos son células inmunes altamente especializadas, derivadas de los linfocitos B activados.
- Su función principal es la producción masiva y secreción de anticuerpos (inmunoglobulinas) específicos.
- Son cruciales para la inmunidad humoral adaptativa, proporcionando defensa a largo plazo contra patógenos.
- Se encuentran predominantemente en la médula ósea, ganglios linfáticos, bazo y tejidos mucosos.
- La disfunción plasmocitaria puede llevar a inmunodeficiencias o enfermedades autoinmunes y neoplásicas.
Definición y Origen del Plasmocito: De Linfocito B a Fábrica de Anticuerpos
El plasmocito, también conocido como célula plasmática, representa el estadio final y altamente diferenciado de un linfocito B activado. Los linfocitos B son un tipo de glóbulo blanco que forma parte del sistema inmunitario adaptativo, encargado de reconocer antígenos específicos y montar una respuesta dirigida. Cuando un linfocito B virgen se encuentra con su antígeno específico y recibe señales coestimuladoras adecuadas (a menudo con la ayuda de linfocitos T colaboradores), se activa y prolifera, dando lugar a una población de células clonales.
Este proceso de activación desencadena una serie de cambios morfológicos y funcionales que transforman el linfocito B en un plasmocito. Morfológicamente, un plasmocito es una célula ovalada o redonda, con un citoplasma abundante y basófilo (debido a su extenso retículo endoplasmático rugoso), un aparato de Golgi prominente y un núcleo excéntrico con cromatina en «rueda de carro». Estas características reflejan su intensa actividad biosintética y secretora.
Diferenciación y Maduración Plasmocitaria
La diferenciación de un linfocito B en un plasmocito es un proceso finamente regulado, orquestado por una compleja red de factores de transcripción y citoquinas. Factores como Blimp-1 (B-lymphocyte-induced maturation protein 1) y XBP-1 (X-box binding protein 1) son esenciales para reconfigurar el programa genético del linfocito B, silenciando genes asociados con la proliferación y la presentación de antígenos, y activando aquellos implicados en la síntesis y secreción de proteínas, específicamente los anticuerpos. Este cambio permite que la célula pase de ser un presentador de antígenos y un proliferador a una máquina de secreción de anticuerpos.
Una vez diferenciados, los plasmocitos pueden existir en dos formas principales: plasmocitos de vida corta y plasmocitos de vida larga. Los plasmocitos de vida corta se encuentran principalmente en los órganos linfoides secundarios (como los ganglios linfáticos y el bazo) y en sitios de infección aguda, produciendo una ráfaga inicial de anticuerpos. Los plasmocitos de vida larga, por otro lado, migran a nichos específicos, principalmente en la médula ósea, donde pueden sobrevivir durante meses o incluso años, proporcionando una producción sostenida de anticuerpos y, por lo tanto, una inmunidad duradera. Estos plasmocitos de vida larga son la base de la memoria inmunológica humoral, permitiendo una respuesta rápida y robusta ante futuras exposiciones al mismo patógeno.
Mito: Los anticuerpos solo se producen durante una infección activa.
Realidad: Los plasmocitos de vida larga, especialmente los que residen en la médula ósea, continúan produciendo anticuerpos específicos mucho después de que una infección se haya resuelto, proporcionando inmunidad duradera y memoria inmunológica. Las vacunas también inducen la formación de estos plasmocitos de vida larga.
La Función Inmunológica Central del Plasmocito: Producción de Anticuerpos
La razón de ser del plasmocito es la producción y secreción de anticuerpos, también conocidos como inmunoglobulinas (Ig). Estas proteínas glicosiladas son las principales efectoras de la inmunidad humoral, circulando en la sangre, la linfa y las secreciones mucosas, donde actúan para neutralizar y eliminar patógenos.
Cada plasmocito produce un único tipo de anticuerpo, específico para el antígeno que inicialmente activó a su linfocito B precursor. La capacidad de un plasmocito para secretar miles de moléculas de anticuerpos por segundo es una hazaña bioquímica, facilitada por su retículo endoplasmático rugoso hiperdesarrollado y su aparato de Golgi, que procesan, pliegan y empaquetan eficientemente estas proteínas para su exportación.
Clases de Inmunoglobulinas y Sus Roles Específicos
Existen cinco clases principales de anticuerpos, o isotipos, cada uno con una estructura ligeramente diferente y funciones efectoras distintas, aunque todos comparten una estructura básica en forma de «Y» compuesta por cadenas pesadas y ligeras:
- IgG (Inmunoglobulina G): Es la inmunoglobulina más abundante en el suero y la única que puede atravesar la placenta, proporcionando inmunidad pasiva al feto. Es fundamental en la neutralización de toxinas, opsonización (marcando patógenos para su fagocitosis) y activación del complemento.
- IgM (Inmunoglobulina M): Es el primer anticuerpo producido en una respuesta inmune primaria. Se presenta como un pentámero en su forma secretada, lo que le confiere una alta avidez por los antígenos y una potente capacidad para activar el sistema del complemento. También es el receptor de antígeno en la superficie de los linfocitos B vírgenes.
- IgA (Inmunoglobulina A): Predominante en las secreciones mucosas (saliva, lágrimas, leche materna, secreciones gastrointestinales y respiratorias). Forma dímeros y es crucial para la inmunidad de las mucosas, previniendo la adhesión de patógenos a las superficies epiteliales.
- IgE (Inmunoglobulina E): Se encuentra en concentraciones muy bajas en el suero. Es responsable de las reacciones alérgicas inmediatas y juega un papel en la defensa contra parásitos, al unirse a mastocitos y basófilos.
- IgD (Inmunoglobulina D): Principalmente presente en la superficie de los linfocitos B vírgenes, donde actúa como receptor de antígeno. Su función en la forma secretada es menos comprendida, pero se cree que participa en la activación de los linfocitos B.
Esta diversidad de isotipos permite al sistema inmunitario montar una defensa multifacética, adaptada a la ubicación y naturaleza de la amenaza.
Plasmocitos y Metabolismo: Interacciones en Cetosis y Ayuno
La función del sistema inmunitario, incluido el rendimiento de los plasmocitos, no es un proceso aislado; está intrínsecamente ligada al estado metabólico del organismo. Estrategias como la cetosis nutricional y el ayuno intermitente o prolongado han ganado prominencia en la comunidad de biohacking por sus potenciales beneficios en la salud, y su impacto en las células inmunes es un área de investigación activa y fascinante.
Las células inmunes, al igual que otras células del cuerpo, requieren energía y precursores metabólicos para llevar a cabo sus funciones. Sin embargo, su metabolismo puede ser altamente adaptable y dinámico, cambiando en función de su estado de activación y diferenciación. Los linfocitos B, en particular, experimentan una profunda remodelación metabólica durante su diferenciación a plasmocitos, pasando de un metabolismo relativamente quiescente a uno altamente activo y secretor.
Impacto de los Cuerpos Cetónicos y la Restricción Calórica
La cetosis, un estado metabólico caracterizado por la producción de cuerpos cetónicos (beta-hidroxibutirato, acetoacetato y acetona) a partir de la oxidación de grasas, puede influir en la función inmunitaria de varias maneras. El beta-hidroxibutirato (BHB), el cuerpo cetónico más abundante, no es solo una fuente de energía alternativa, sino también una molécula señalizadora que puede modular la inflamación y la expresión génica. Algunos estudios sugieren que el BHB puede inhibir el inflamasoma NLRP3, una vía proinflamatoria clave, lo que podría tener implicaciones para la regulación de la respuesta inmune.
En el contexto de los plasmocitos, la investigación aún está en sus primeras etapas, pero se postula que la disponibilidad de sustratos energéticos y las vías metabólicas activadas durante la cetosis o el ayuno podrían influir en la eficiencia de la producción de anticuerpos, la longevidad de los plasmocitos de vida larga y la calidad de la memoria inmunológica. Por ejemplo, el ayuno se ha asociado con la autofagia, un proceso de reciclaje celular que puede ser beneficioso para la supervivencia y función de las células inmunes, eliminando componentes dañados y optimizando la eficiencia celular.
Además, la restricción calórica y el ayuno pueden inducir un estado de estrés celular que activa vías de respuesta al estrés, como las que involucran SIRT1 y AMPK, que se ha demostrado que modulan la diferenciación y función de las células inmunes. Estas vías podrían, en teoría, influir en la eficiencia con la que los linfocitos B se diferencian en plasmocitos y en la capacidad de estos últimos para mantener una producción robusta de anticuerpos a largo plazo.
Biohacking Inmunológico
Optimiza tu memoria inmunológica: La vitamina D no solo es crucial para la salud ósea, sino que también modula la diferenciación de linfocitos B a plasmocitos y la producción de anticuerpos. Mantener niveles óptimos de vitamina D (a través de exposición solar segura o suplementación) puede potenciar la capacidad de tu cuerpo para generar una respuesta inmune humoral robusta y duradera, especialmente en la formación de plasmocitos de vida larga en la médula ósea.
Optimización de la Respuesta Plasmocitaria: Estrategias de Biohacking Inmunológico
Dada la importancia central de los plasmocitos en la inmunidad adaptativa, es natural buscar estrategias para optimizar su función. El biohacking inmunológico se centra en la aplicación de principios científicos para mejorar la resiliencia y eficiencia de nuestro sistema inmunitario, y los plasmocitos son un objetivo clave.
Nutrición y Micronutrientes Clave
Una nutrición adecuada es la piedra angular de un sistema inmunitario saludable. Varios micronutrientes juegan roles críticos en la diferenciación de linfocitos B, la función plasmocitaria y la producción de anticuerpos:
- Vitamina D: Como se mencionó, es un inmunomodulador potente que influye en la diferenciación de células B y la producción de inmunoglobulinas.
- Zinc: Es esencial para la función de múltiples enzimas y factores de transcripción involucrados en la inmunidad. Su deficiencia afecta negativamente la proliferación de linfocitos B y la producción de anticuerpos.
- Vitamina C: Un antioxidante vital que apoya la función inmune general y puede influir en la producción de anticuerpos.
- Ácidos Grasos Omega-3 (EPA y DHA): Conocidos por sus propiedades antiinflamatorias, pueden modular la respuesta inmune, posiblemente influyendo en la calidad de la respuesta de anticuerpos y la resolución de la inflamación.
- Vitamina A: Es crucial para la integridad de las mucosas y tiene un papel en la diferenciación de linfocitos B y la producción de anticuerpos IgA.
Una dieta rica en alimentos integrales, verduras de hoja verde, frutas, proteínas magras y grasas saludables proporciona los bloques de construcción necesarios para un sistema inmunitario robusto.
Estilo de Vida y Salud Inmunológica
Más allá de la nutrición, ciertos hábitos de vida tienen un impacto profundo en la función plasmocitaria y la inmunidad general:
- Sueño de Calidad: La privación crónica del sueño suprime la función inmune y puede afectar la producción de anticuerpos en respuesta a vacunas y exposiciones a patógenos. Un sueño reparador es vital para la consolidación de la memoria inmunológica.
- Manejo del Estrés: El estrés crónico libera hormonas como el cortisol, que pueden tener efectos inmunosupresores, afectando la diferenciación de linfocitos B y la función de los plasmocitos. Técnicas como la meditación, el yoga y la atención plena pueden mitigar estos efectos.
- Actividad Física Regular: El ejercicio moderado y consistente mejora la circulación de las células inmunes y puede potenciar la vigilancia inmunológica, aunque el ejercicio extenuante sin recuperación adecuada puede ser temporalmente inmunosupresor.
- Evitar Toxinas Ambientales: La exposición a contaminantes, humo de tabaco y alcohol en exceso puede comprometer la integridad del sistema inmunitario, incluyendo la capacidad de los plasmocitos para funcionar eficazmente.
- Vacunación: Las vacunas son una de las formas más efectivas de estimular la producción de plasmocitos de vida larga y la memoria inmunológica específica, confiriendo protección duradera contra enfermedades infecciosas.
Integrar estas prácticas en la vida diaria es un enfoque holístico para optimizar la salud inmunológica y, por extensión, la capacidad de nuestros plasmocitos para defendernos eficazmente.
Alerta Clínica
Un exceso o disfunción de los plasmocitos puede ser tan peligroso como su deficiencia. Enfermedades como el mieloma múltiple son cánceres de plasmocitos que se caracterizan por la proliferación descontrolada de un clon de plasmocitos malignos en la médula ósea. Estos plasmocitos anómalos producen una cantidad excesiva de una inmunoglobulina monoclonal (proteína M), lo que puede llevar a daño renal, lesiones óseas, anemia e inmunodeficiencia funcional. Es crucial el diagnóstico temprano y el manejo adecuado de estas condiciones.
Conclusión: La Importancia Vital del Plasmocito en la Defensa del Organismo
El plasmocito, una célula especializada y altamente eficiente, es el pilar fundamental de la inmunidad humoral adaptativa. Su capacidad para transformarse de un linfocito B en una «fábrica» de anticuerpos es un testimonio de la sofisticación de nuestro sistema inmunitario. Desde la neutralización de virus hasta la opsonización de bacterias y la protección de nuestras mucosas, los anticuerpos producidos por los plasmocitos son nuestras primeras y más poderosas líneas de defensa molecular.
Comprender cómo factores metabólicos y de estilo de vida influyen en la función plasmocitaria nos abre nuevas vías para el biohacking inmunológico, permitiéndonos tomar medidas proactivas para fortalecer nuestra resiliencia frente a las enfermedades. Al nutrir nuestro cuerpo, manejar el estrés y priorizar el sueño, no solo estamos mejorando nuestra salud general, sino que estamos optimizando la capacidad de nuestros plasmocitos para protegernos, asegurando una inmunidad robusta y duradera. El plasmocito no es solo una célula; es un guardián silencioso, un centinela incansable en la eterna batalla por nuestra salud.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.