Vasopresina (ADH): Guía Definitiva sobre la Hormona Antidiurética
Resumen Clínico Rápido
🔬 Clasificación
Hormona Peptídica
⚙️ Función
Regulación hídrica y presión arterial
📋 Impacto
Homeostasis, estrés, metabolismo
¿Qué es la Vasopresina u Hormona Antidiurética (ADH)?
En el intrincado ballet de la fisiología humana, donde cada molécula y cada reacción orquestan la vida, pocas hormonas poseen una influencia tan fundamental y a menudo subestimada como la vasopresina, también conocida como Hormona Antidiurética (ADH). Este péptido neurohipofisario es el maestro de la orquesta del balance hídrico, un guardián incansable de la homeostasis osmótica y un actor clave en la regulación de la presión arterial. Comprender su función es desvelar uno de los secretos más profundos de nuestra capacidad para adaptarnos a entornos cambiantes, desde la sequedad del desierto hasta los desafíos metabólicos de la cetosis y el ayuno.
Como investigador médico con un profundo interés en la intersección entre la fisiología y la optimización metabólica, me embarco en la misión de desglosar la vasopresina en su totalidad. Exploraremos su origen, sus complejos mecanismos de acción, su impacto en la salud renal y cardiovascular, y su relevancia crítica en contextos como la dieta cetogénica y el ayuno intermitente. Prepárese para una inmersión profunda en la ciencia detrás de esta hormona vital, revelando cómo su modulación puede ser una herramienta poderosa para el biohacking de la salud.
Resumen Clínico: Puntos Clave de la Vasopresina
-
La vasopresina (ADH) es una hormona peptídica sintetizada en el hipotálamo y liberada por la neurohipófisis, esencial para el mantenimiento del balance hídrico y la osmolalidad sanguínea.
-
Su principal mecanismo de acción es la reabsorción de agua en los riñones a través de los receptores V2, concentrando la orina y previniendo la deshidratación.
-
Juega un papel crucial en la regulación de la presión arterial mediante vasoconstricción (receptores V1a) y es influenciada por estados metabólicos como la cetosis y el ayuno, afectando la diuresis y el equilibrio electrolítico.
Origen y Síntesis: El Cerebro, la Glándula Maestra del Agua
La vasopresina no es una hormona cualquiera; es un neurohormona. Su viaje comienza en el cerebro, específicamente en dos núcleos neuronales del hipotálamo: el núcleo supraóptico (SON) y el núcleo paraventricular (PVN). Estas neuronas magnocelulares son verdaderos osmorreceptores, capaces de detectar cambios mínimos en la osmolalidad del plasma sanguíneo.
La síntesis de ADH es un proceso finamente regulado. Las neuronas hipotalámicas producen un precursor de la vasopresina, una prohormona que incluye la vasopresina, la neurofisina II y una glicoproteína. Este precursor es empaquetado en vesículas y transportado a lo largo de los axones neuronales hasta la neurohipófisis (lóbulo posterior de la glándula pituitaria), donde se almacena. Cuando se detecta un estímulo apropiado, como un aumento de la osmolalidad plasmática (indicador de deshidratación) o una disminución del volumen sanguíneo, estas vesículas se fusionan con la membrana celular y liberan la vasopresina madura al torrente sanguíneo. Este sistema neurosecretor es un ejemplo exquisito de cómo el sistema nervioso y el endocrino colaboran para mantener la homeostasis.
Beber mucha agua siempre es bueno para la vasopresina.
Un consumo excesivo de agua, especialmente sin electrolitos, puede suprimir inapropiadamente la vasopresina, llevando a hiponatremia dilucional y desequilibrio electrolítico. La clave es el equilibrio hídrico y osmótico.
Mecanismo de Acción: Un Orquestador de Receptores
Una vez liberada en la circulación, la vasopresina ejerce sus efectos uniéndose a receptores específicos en las células diana. Existen tres tipos principales de receptores de vasopresina, designados como V1a, V1b y V2, cada uno con una distribución y función distintivas:
-
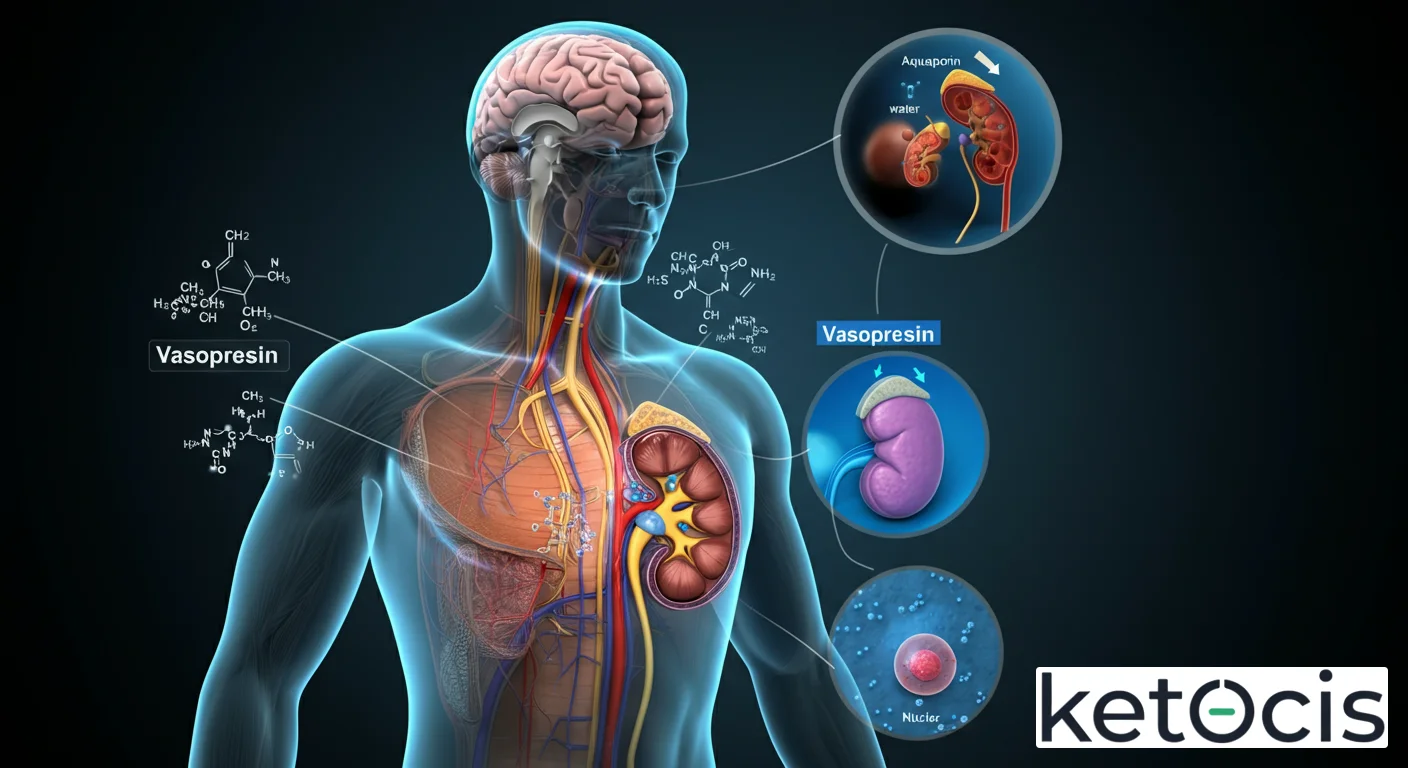
Receptores V2: El Guardián del Agua Renal
Localizados principalmente en las células principales de los túbulos colectores renales, los receptores V2 son los protagonistas de la acción antidiurética de la vasopresina. Cuando la ADH se une a estos receptores, se activa una cascada de señalización intracelular mediada por AMP cíclico (cAMP). Esta activación conduce a la translocación de acuaporinas-2 (AQP2) desde el citoplasma hacia la membrana luminal de las células tubulares. Las acuaporinas son canales proteicos que permiten el paso rápido de agua. Al insertarse en la membrana, AQP2 aumenta drásticamente la permeabilidad al agua de los túbulos colectores, permitiendo que el agua sea reabsorbida del filtrado renal de vuelta al torrente sanguíneo. El resultado es una orina más concentrada y la conservación de agua corporal, crucial para evitar la deshidratación.
-
Receptores V1a: El Regulador Vascular y Más Allá
Los receptores V1a se encuentran principalmente en las células del músculo liso vascular. Su activación por la vasopresina provoca vasoconstricción, es decir, el estrechamiento de los vasos sanguíneos. Este efecto contribuye a aumentar la resistencia vascular periférica y, por ende, a elevar la presión arterial. Además de su rol cardiovascular, los receptores V1a también están presentes en el hígado, plaquetas y el sistema nervioso central, donde modulan diversas funciones, incluyendo la glucogenólisis, la agregación plaquetaria y ciertos comportamientos sociales y de memoria.
-
Receptores V1b (o V3): El Eje Estrés-Pituitario
Aunque menos conocidos, los receptores V1b se localizan predominantemente en la glándula pituitaria anterior. Su activación por la vasopresina estimula la liberación de la hormona adrenocorticotrópica (ACTH). La ACTH, a su vez, es un componente clave del eje hipotalámico-pituitario-adrenal (HPA), la principal respuesta del cuerpo al estrés. Esto subraya el papel de la vasopresina no solo en la homeostasis del agua, sino también en la respuesta fisiológica al estrés.
Regulación de la Vasopresina: Un Sensor Corporal Complejo
La liberación de vasopresina está sujeta a una regulación exquisitamente sensible, principalmente por dos tipos de estímulos:
-
Estímulos Osmóticos
Los cambios en la osmolalidad plasmática son el principal regulador. Un aumento de tan solo el 1-2% en la osmolalidad (indicativo de deshidratación o ingesta insuficiente de agua) activa los osmorreceptores hipotalámicos, estimulando potentemente la liberación de ADH. Por el contrario, una disminución en la osmolalidad (exceso de hidratación) suprime la liberación de ADH, lo que lleva a una mayor excreción de agua y una orina diluida.
-
Estímulos No Osmóticos
Factores como la hipovolemia (disminución del volumen sanguíneo) y la hipotensión (disminución de la presión arterial) también son potentes estímulos para la liberación de vasopresina, incluso si la osmolalidad plasmática es normal. Barorreceptores en el arco aórtico y el seno carotídeo, así como receptores de volumen en las aurículas cardíacas, detectan estos cambios y envían señales al hipotálamo. Otros factores como el estrés, el dolor, las náuseas, ciertos fármacos (nicotina, morfina) y el ejercicio intenso también pueden estimular la liberación de ADH.
Vasopresina y el Eje Renal: Más Allá de la Simple Retención
El impacto de la vasopresina en el riñón va más allá de la mera reabsorción de agua. Trabaja en concierto con otros sistemas para mantener el equilibrio de fluidos y electrolitos. Por ejemplo, la vasopresina también puede potenciar la acción de la urea en la médula renal, contribuyendo a la formación de un gradiente osmótico que facilita aún más la reabsorción de agua. Este intrincado sistema asegura que el cuerpo pueda ajustar su manejo de fluidos con una precisión asombrosa, adaptándose a diversas condiciones fisiológicas y ambientales.
Vasopresina y la Presión Arterial: Un Acto de Equilibrio
Aunque su papel principal es la regulación del agua, la vasopresina es un vasoconstrictor potente a través de sus receptores V1a. En situaciones de hipovolemia severa o shock, donde la presión arterial cae drásticamente, la liberación masiva de ADH puede ayudar a mantener la presión arterial y la perfusión de órganos vitales. Sin embargo, en condiciones normales, su contribución a la presión arterial es secundaria a otros sistemas como el Sistema Renina-Angiotensina-Aldosterona (SRAA). La disfunción en la regulación de la vasopresina puede contribuir a trastornos como la hipertensión o la hipotensión.
Vasopresina y el Estrés: El Vínculo Neuroendocrino
La interacción de la vasopresina con el eje HPA es fascinante. En situaciones de estrés, la ADH actúa sinérgicamente con la Hormona Liberadora de Corticotropina (CRH) para potenciar la liberación de ACTH, amplificando la respuesta al estrés. Esto sugiere un papel más amplio para la vasopresina en la modulación del comportamiento, la ansiedad y la respuesta fisiológica general a los desafíos, un área activa de investigación.
Biohacking: Optimiza tu ADH y Balance Hídrico
Para optimizar la función de tu vasopresina y mantener un equilibrio hídrico óptimo, considera la hidratación inteligente. En lugar de beber grandes volúmenes de agua de golpe, opta por una ingesta constante y moderada a lo largo del día. Presta atención a tus electrolitos, especialmente sodio y potasio, ya que su balance es crucial para la osmolalidad. Un sueño de calidad y la gestión del estrés también son vitales, dado el vínculo de la ADH con el eje HPA. En dietas cetogénicas, la mayor diuresis inicial requiere un monitoreo y reposición más diligente de electrolitos para evitar la supresión inadecuada de ADH y la deshidratación.
Vasopresina en el Contexto de la Cetosis y el Ayuno
Para aquellos inmersos en el mundo de la dieta cetogénica o el ayuno intermitente, la vasopresina adquiere una relevancia particular. Al iniciar una dieta cetogénica, el cuerpo experimenta una fase de diuresis osmótica. Esto se debe a la depleción de glucógeno (que retiene agua) y a la excreción de cuerpos cetónicos y sodio. Esta mayor pérdida de líquidos y electrolitos puede inicialmente suprimir la vasopresina, exacerbando la diuresis y llevando a la conocida ‘gripe keto’ si no se maneja adecuadamente. La deshidratación y el desequilibrio electrolítico resultante pueden generar síntomas como fatiga, mareos y calambres musculares.
A medida que el cuerpo se adapta a la cetosis, el sistema de la vasopresina se ajusta. Es crucial una reposición adecuada de electrolitos (sodio, potasio, magnesio) para mantener la osmolalidad plasmática dentro de rangos saludables y permitir que la vasopresina funcione correctamente, previniendo una deshidratación excesiva. En el ayuno prolongado, la ADH juega un papel vital en la conservación de agua, ya que la ingesta de líquidos puede ser limitada. La capacidad del cuerpo para concentrar la orina bajo la influencia de la vasopresina se vuelve esencial para la supervivencia.
Antagonistas de la Vasopresina: Herramientas Terapéuticas y Sustancias Comunes
Existen fármacos que actúan como antagonistas de los receptores de vasopresina, conocidos como vaptanes (por ejemplo, Tolvaptan, Conivaptan). Estos medicamentos bloquean los receptores V2 en los riñones, inhibiendo la reabsorción de agua y promoviendo la excreción de agua libre, lo que los hace útiles en el tratamiento de la hiponatremia euvolémica o hipervolémica (niveles bajos de sodio en sangre debido a exceso de agua).
Más allá de la farmacología, algunas sustancias de consumo diario pueden influir en la vasopresina. El alcohol es un conocido supresor de la liberación de ADH. Esta es la razón por la que el consumo de alcohol induce una diuresis significativa y contribuye a la deshidratación y la resaca. La cafeína, aunque en menor medida y por mecanismos diferentes, también puede tener un leve efecto diurético, aunque su impacto en la ADH es menos directo y más relacionado con el aumento del flujo sanguíneo renal.
Disfunciones de la Vasopresina: Cuando el Equilibrio Falla
Las alteraciones en la producción o acción de la vasopresina pueden llevar a condiciones clínicas significativas:
-
Diabetes Insípida
Caracterizada por la incapacidad de los riñones para conservar agua, lo que resulta en una producción excesiva de orina diluida (poliuria) y una sed intensa (polidipsia). Puede ser de origen central (deficiencia en la producción de ADH por el hipotálamo o su liberación por la neurohipófisis) o nefrogénica (los riñones no responden a la ADH).
-
Síndrome de Secreción Inapropiada de Hormona Antidiurética (SIADH)
En el SIADH, hay una producción o liberación excesiva de vasopresina, a menudo por tumores, trastornos pulmonares o ciertos medicamentos. Esto conduce a una retención excesiva de agua, diluyendo el sodio en la sangre y causando hiponatremia, lo que puede tener consecuencias neurológicas graves.
Ambas condiciones resaltan la importancia crítica de la vasopresina en el mantenimiento de la homeostasis hídrica y electrolítica del cuerpo.
Alerta Metabólica: El Peligro de la Hiponatremia Dilucional
Un error común en la búsqueda de una ‘hidratación óptima’ es el consumo excesivo de agua pura, especialmente en contextos de ejercicio intenso o dietas con alta diuresis (como la cetogénica inicial), sin reponer adecuadamente los electrolitos. Esto puede suprimir peligrosamente la liberación de vasopresina y conducir a una hiponatremia dilucional, donde los niveles de sodio en sangre caen a valores críticos. Los síntomas pueden variar desde náuseas y calambres hasta confusión, convulsiones y, en casos extremos, edema cerebral y coma. Siempre prioriza el equilibrio electrolítico junto con la hidratación.
Conclusión: La Vasopresina, Un Pilar de la Supervivencia
La vasopresina, esta modesta hormona peptídica, es un testimonio de la complejidad y la sabiduría del cuerpo humano. Desde su síntesis en las profundidades del hipotálamo hasta su acción en los riñones y más allá, orquesta el delicado equilibrio hídrico y osmótico que es fundamental para la vida. Su influencia en la presión arterial, la respuesta al estrés y su interacción con estados metabólicos como la cetosis y el ayuno, la convierten en un foco de estudio fascinante y una pieza clave en cualquier estrategia de biohacking o optimización de la salud.
Comprender la vasopresina no es solo conocer una hormona; es entender cómo el cuerpo se adapta, sobrevive y prospera frente a los desafíos. Al respetar sus mecanismos y apoyar su función a través de una hidratación inteligente y un equilibrio electrolítico consciente, podemos potenciar nuestra resiliencia fisiológica y avanzar hacia un bienestar óptimo.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.