Inmunidad Pasiva: Protección Instantánea y Vital para la Salud
Resumen Clínico Rápido
🔬 Clasificación
Natural y Artificial
⚙️ Función
Protección inmediata, sin memoria
📋 Impacto
Vital para neonatos y pacientes inmunocomprometidos
En el vasto y complejo universo de la defensa biológica, el sistema inmunitario se erige como una fortaleza inexpugnable, dotado de intrincados mecanismos para salvaguardar la integridad del organismo. Dentro de esta orquesta inmunológica, la inmunidad pasiva representa una estrategia de protección inmediata y temporal, una transferencia directa de defensas preformadas que confiere una salvaguarda instantánea sin requerir que el propio sistema inmune del receptor desarrolle una respuesta activa. A diferencia de su contraparte activa, que implica la exposición a un patógeno y la subsiguiente creación de una memoria inmunológica duradera, la inmunidad pasiva actúa como un escudo prestado, eficaz pero efímero.
Este fascinante proceso, arraigado profundamente en nuestra biología evolutiva y refinado por la ciencia médica moderna, abarca desde la transferencia vital de anticuerpos de la madre al feto o lactante, hasta las intervenciones terapéuticas que administran anticuerpos específicos para combatir infecciones agudas o neutralizar toxinas letales. Su valor radica en la celeridad con la que puede ofrecer protección, un atributo invaluable en situaciones donde el tiempo es un factor crítico y la respuesta inmune activa sería demasiado lenta para prevenir el daño o la enfermedad. Para el Glosario Ketocis, comprender la inmunidad pasiva no solo ilumina un pilar fundamental de la fisiología humana, sino que también ofrece perspectivas sobre cómo nuestro cuerpo y las intervenciones médicas pueden ser optimizados para una resiliencia superior.
Resumen Clínico
- La inmunidad pasiva confiere protección inmediata mediante la transferencia de anticuerpos preformados.
- No genera memoria inmunológica, por lo que su efecto es temporal y no activa el sistema inmune del receptor.
- Puede ser natural (madre a hijo) o artificial (administración de inmunoglobulinas o anticuerpos monoclonales).
La inmunidad pasiva es tan buena como una vacuna porque también te protege.
Falso. Aunque ambas confieren protección, la inmunidad pasiva es temporal y no activa el sistema inmune del receptor para generar memoria. Una vacuna induce inmunidad activa y duradera.
Propósito Evolutivo de la Inmunidad Pasiva
El desarrollo de la inmunidad pasiva, particularmente en mamíferos, es un testimonio elocuente de la presión selectiva ejercida por la supervivencia de la descendencia. Su propósito evolutivo primario es asegurar la protección de los individuos más vulnerables en sus etapas iniciales de vida: los neonatos. Los recién nacidos, con un sistema inmunitario aún inmaduro y sin exposición previa a la miríada de patógenos ambientales, son intrínsecamente susceptibles a infecciones. Sin una defensa robusta al nacer, las tasas de mortalidad infantil serían catastróficamente elevadas, comprometiendo la continuidad de la especie.
La naturaleza ha ideado mecanismos sofisticados para transferir la experiencia inmunológica de la madre al hijo. Esta transferencia materna no solo protege al neonato de los patógenos comunes en su entorno inmediato (aquellos a los que la madre ya ha estado expuesta y contra los que ha desarrollado inmunidad), sino que también le otorga un tiempo precioso para que su propio sistema inmunitario madure y aprenda a generar sus propias respuestas activas. Este período de gracia es fundamental para el establecimiento de una base inmunológica sólida y para la supervivencia durante las primeras semanas y meses de vida.
En diversas especies, incluido el ser humano, esta transferencia se produce principalmente a través de dos vías: transplacentaria y a través de la lactancia. Ambos mecanismos reflejan una adaptación evolutiva brillante que maximiza las posibilidades de supervivencia de la descendencia, subrayando la interconexión profunda entre la salud materna y la viabilidad de la nueva generación. Es un ejemplo prístino de cómo la selección natural ha esculpido estrategias biológicas para asegurar la perpetuación de la vida frente a constantes amenazas microbiológicas.
Fisiología Molecular de la Inmunidad Pasiva
Inmunidad Pasiva Natural: El Legado Materno
La forma más antigua y fundamental de inmunidad pasiva es la que se transmite de la madre a su descendencia. Este proceso se orquesta a través de dos principales vías moleculares, cada una con su propio conjunto de anticuerpos y funciones específicas.
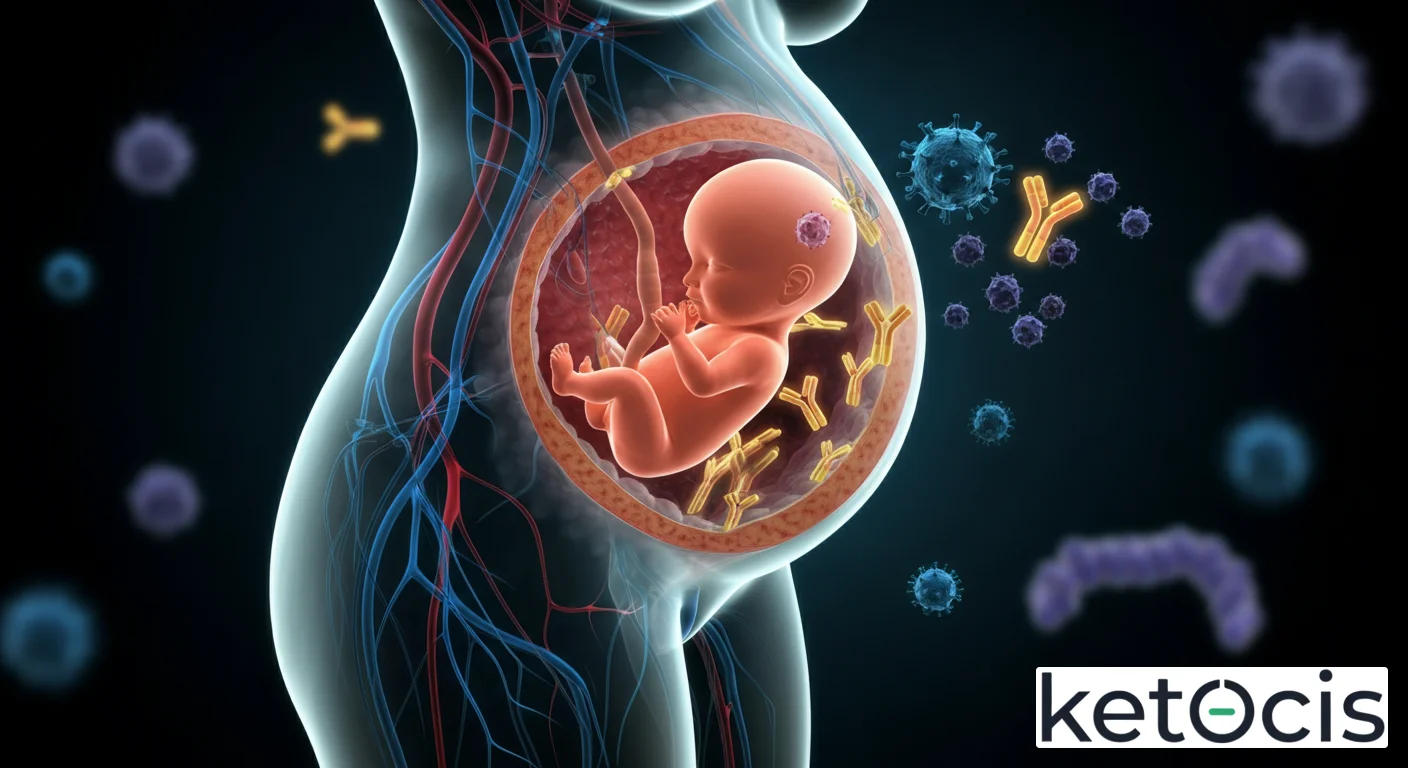
1. Transmisión Transplacentaria de IgG
Durante el embarazo, la placenta no es solo un órgano de intercambio de nutrientes y gases, sino también una interfaz crucial para la transferencia de inmunidad. Los anticuerpos maternos de la clase inmunoglobulina G (IgG) son las únicas inmunoglobulinas capaces de atravesar activamente la barrera placentaria. Este proceso no es pasivo en el sentido de difusión simple, sino que está mediado por receptores especializados en las células placentarias, conocidos como receptores Fc neonatales (FcRn). Estos receptores se unen a la porción Fc de las moléculas de IgG materna, internalizándolas y transportándolas a través de las células placentarias hacia la circulación fetal.
La eficiencia de esta transferencia aumenta progresivamente durante el tercer trimestre del embarazo, lo que significa que los bebés prematuros pueden nacer con niveles más bajos de IgG materna y, por lo tanto, con una protección reducida. Una vez en la circulación fetal, estas IgG maternas proporcionan una protección sistémica contra una amplia gama de patógenos bacterianos y virales a los que la madre ha estado expuesta o contra los que ha sido vacunada. La vida media de estos anticuerpos en el recién nacido es de aproximadamente 3 a 6 meses, decayendo gradualmente a medida que el sistema inmunitario del bebé comienza a producir sus propias inmunoglobulinas.
2. Transferencia a través de la Leche Materna (IgA)
Tras el nacimiento, la lactancia materna extiende y refuerza la protección inmunológica. La leche materna, especialmente el calostro (la primera leche producida), es rica en anticuerpos, enzimas antimicrobianas y células inmunitarias. La inmunoglobulina predominante en la leche materna es la inmunoglobulina A secretora (sIgA). A diferencia de la IgG, la sIgA no se absorbe en la circulación sistémica del lactante en cantidades significativas, sino que actúa localmente en las mucosas del tracto gastrointestinal y respiratorio.
La sIgA forma una barrera protectora en las superficies mucosas, neutralizando patógenos (bacterias, virus, toxinas) y previniendo su adhesión e invasión. Esta protección local es vital para defender al lactante contra infecciones entéricas y respiratorias comunes, para las cuales su sistema inmune mucosal aún es inmaduro. Además de los anticuerpos, la leche materna contiene otros factores inmunológicos como lactoferrina, lisozima, oligosacáridos (prebióticos) y linfocitos, que contribuyen a modular y fortalecer el desarrollo del sistema inmunitario del bebé.
Inmunidad Pasiva Artificial: Intervención Terapéutica
La comprensión de los mecanismos de la inmunidad pasiva natural ha permitido a la medicina desarrollar intervenciones artificiales que replican y amplifican esta estrategia de defensa.
1. Inmunoglobulinas Exógenas (Suero Heterólogo y Homólogo)
La administración de inmunoglobulinas exógenas implica la inyección de anticuerpos preformados obtenidos de otra fuente. Históricamente, esto se lograba mediante la transferencia de suero de animales (suero heterólogo) que habían sido inmunizados contra un patógeno o toxina específica (ej. antitoxina diftérica o tetánica). Aunque efectivo, el suero heterólogo presentaba riesgos significativos de reacciones alérgicas, incluyendo la enfermedad del suero, debido a la presencia de proteínas animales.
Hoy en día, la mayoría de las inmunoglobulinas se obtienen de plasma humano (suero homólogo) de donantes sanos. Las Inmunoglobulinas Intravenosas (IVIG) son preparaciones de IgG purificada de miles de donantes, utilizadas para tratar inmunodeficiencias primarias, enfermedades autoinmunes y como profilaxis post-exposición en ciertas infecciones (ej. sarampión, hepatitis A). También existen inmunoglobulinas hiperinmunes, que son concentrados de anticuerpos específicos contra un patógeno particular (ej. inmunoglobulina anti-rabia, anti-tetánica, anti-hepatitis B), administradas tras una exposición para conferir protección inmediata.
2. Anticuerpos Monoclonales (mAbs)
Una de las innovaciones más significativas en la inmunoterapia moderna son los anticuerpos monoclonales (mAbs). A diferencia de las inmunoglobulinas policlonales derivadas de plasma, los mAbs son anticuerpos idénticos producidos en laboratorio que reconocen un único epítopo (parte específica) de un antígeno. Se generan mediante técnicas de ingeniería genética y biotecnología, lo que permite una especificidad y pureza sin precedentes.
Los mAbs actúan neutralizando directamente patógenos o toxinas, bloqueando receptores celulares, o marcando células para su destrucción por el sistema inmune. Sus aplicaciones son vastas y crecientes, incluyendo el tratamiento de cáncer (ej. trastuzumab), enfermedades autoinmunes (ej. adalimumab), y, cada vez más, enfermedades infecciosas (ej. palivizumab contra el VRS, anticuerpos contra COVID-19). La administración de mAbs proporciona una forma altamente específica de inmunidad pasiva, ofreciendo protección o modulación inmune con una precisión quirúrgica.
Biohacking
Optimizar la salud intestinal es un biohack potente para reforzar la inmunidad pasiva natural. Un microbioma intestinal equilibrado no solo mejora la producción de sIgA en las mucosas, clave en la leche materna, sino que también modula la respuesta inmune sistémica de la madre. Consumir alimentos ricos en probióticos (kéfir, chucrut) y prebióticos (fibra soluble de verduras, frutas) puede potenciar la diversidad microbiana, fortaleciendo así la primera línea de defensa inmunológica y, en el caso de las madres, enriqueciendo el perfil inmunológico transferible a su descendencia.
Beneficios de la Inmunidad Pasiva
La inmunidad pasiva, en sus diversas formas, ofrece una serie de beneficios críticos que la hacen indispensable en la medicina y la salud pública.
- Protección Inmediata: El beneficio más sobresaliente es la capacidad de conferir una defensa instantánea. A diferencia de la inmunidad activa, que requiere días o semanas para desarrollarse, la pasiva actúa de inmediato, lo cual es vital en situaciones de exposición a patógenos altamente virulentos o toxinas letales.
- Protección para Poblaciones Vulnerables: Es fundamental para grupos con sistemas inmunitarios inmaduros o comprometidos. Los recién nacidos, los prematuros, los pacientes inmunodeprimidos (debido a enfermedades como el VIH, cáncer o tratamientos inmunosupresores) dependen en gran medida de esta forma de protección para sobrevivir y prosperar frente a infecciones.
- Terapia de Rescate y Profilaxis Post-Exposición: En casos de exposición a enfermedades graves como la rabia, el tétanos, la hepatitis B o picaduras de serpientes venenosas, la administración de inmunoglobulinas específicas (antitoxinas, antivenenos) puede ser la única medida para prevenir el desarrollo de la enfermedad o mitigar sus efectos mortales. Actúa como una «vacuna de emergencia» cuando no hay tiempo para una respuesta activa.
- Tratamiento de Inmunodeficiencias: Las IVIG son un pilar en el tratamiento de pacientes con inmunodeficiencias primarias o secundarias que no pueden producir suficientes anticuerpos propios, mejorando significativamente su calidad de vida y reduciendo la frecuencia de infecciones.
- Modulación Inmunológica: En enfermedades autoinmunes, las IVIG pueden actuar como inmunomoduladores, reduciendo la inflamación y la actividad autoinmune a través de mecanismos complejos aún en estudio.
Estos beneficios colectivos subrayan el papel irremplazable de la inmunidad pasiva como una herramienta poderosa para proteger la salud humana en una variedad de escenarios clínicos y preventivos.
Alerta Médica
Aunque la inmunidad pasiva es una herramienta vital, no está exenta de riesgos. Las preparaciones de inmunoglobulinas, especialmente las derivadas de plasma, pueden en raras ocasiones provocar reacciones adversas como fiebre, escalofríos, dolores de cabeza o, más gravemente, reacciones anafilácticas. Históricamente, existía un riesgo teórico de transmisión de agentes infecciosos, aunque las técnicas de purificación modernas han minimizado drásticamente este peligro. Un riesgo particular con los anticuerpos monoclonales es el desarrollo de reacciones de hipersensibilidad o la generación de anticuerpos anti-fármaco, que pueden reducir la eficacia del tratamiento. Además, la protección es temporal y no induce memoria inmunológica, lo que significa que el receptor permanece vulnerable una vez que los anticuerpos transferidos se degradan. Nunca debe considerarse un sustituto a largo plazo de la inmunidad activa cuando esta sea posible.
Diferenciación con la Inmunidad Activa
Para apreciar plenamente la importancia de la inmunidad pasiva, es crucial entender sus diferencias fundamentales con la inmunidad activa. Mientras que la inmunidad pasiva implica la transferencia directa de anticuerpos preformados, la inmunidad activa se desarrolla cuando el propio sistema inmunitario de un individuo es expuesto a un patógeno (ya sea por infección natural o por vacunación) y, en respuesta, produce sus propios anticuerpos y células T de memoria.
La distinción clave radica en la presencia de memoria inmunológica. La inmunidad activa crea células de memoria (linfocitos B y T de memoria) que permiten una respuesta rápida y robusta en futuras exposiciones al mismo patógeno, confiriendo una protección duradera, a menudo de por vida. Por el contrario, la inmunidad pasiva no estimula el sistema inmunitario del receptor para que produzca sus propias defensas ni genera memoria inmunológica. La protección es, por lo tanto, transitoria y se desvanece a medida que los anticuerpos transferidos se degradan, típicamente en semanas o meses.
Esta falta de memoria es la razón por la cual la inmunidad pasiva es excelente para la protección inmediata, pero ineficaz para la prevención a largo plazo. Son dos estrategias complementarias del sistema inmune, cada una con un propósito y un perfil temporal distintos, ambas esenciales para la supervivencia y la salud.
Rol en el Contexto de Salud Moderna
La inmunidad pasiva continúa evolucionando y ganando relevancia en el panorama de la salud moderna, especialmente frente a los desafíos de las enfermedades infecciosas emergentes y la creciente comprensión de la inmunología.
- Respuesta a Pandemias: La reciente pandemia de COVID-19 puso de manifiesto el valor de la inmunidad pasiva. La transfusión de plasma convaleciente (rico en anticuerpos de pacientes recuperados) y el desarrollo rápido de anticuerpos monoclonales específicos fueron estrategias clave para tratar a pacientes infectados y, en algunos casos, para la profilaxis post-exposición. Estas intervenciones ofrecen una vía rápida para la protección cuando no hay tiempo para el desarrollo de vacunas o cuando la inmunidad activa es insuficiente.
- Ingeniería de Anticuerpos: La biotecnología moderna permite la ingeniería de anticuerpos monoclonales con mayor potencia, vida media prolongada y menor inmunogenicidad (es decir, menos propensos a causar reacciones adversas o a ser neutralizados por el propio sistema inmune del paciente). Esto abre puertas a tratamientos más efectivos y seguros para una gama aún más amplia de enfermedades.
- Inmunidad Pasiva Dirigida: Más allá de las infecciones, los mAbs están revolucionando el tratamiento de enfermedades crónicas como el cáncer y las autoinmunes. Al dirigirse con precisión a moléculas específicas implicadas en la patogénesis de estas enfermedades, pueden bloquear vías de señalización aberrantes o eliminar células malignas con una especificidad que los fármacos tradicionales no pueden igualar.
- Prevención de Infecciones en Poblaciones de Alto Riesgo: Se están explorando nuevas aplicaciones para la inmunidad pasiva en la protección de poblaciones de alto riesgo, como viajeros a zonas endémicas o pacientes con inmunodeficiencias específicas, ofreciendo una capa adicional de defensa donde las vacunas activas pueden ser ineficaces o contraindicadas.
En resumen, la inmunidad pasiva, desde la transferencia natural de la madre al hijo hasta las sofisticadas terapias de anticuerpos monoclonales, sigue siendo un pilar fundamental de la defensa inmunológica. Su capacidad para conferir protección inmediata y específica la convierte en una herramienta invaluable en la medicina preventiva y terapéutica, adaptándose continuamente para enfrentar los retos de la salud global.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.