Células Alfa Pancreáticas: Glucagón, Cetosis y Salud Metabólica
Resumen Clínico Rápido
🔬 Clasificación
Célula endocrina pancreática
⚙️ Función
Producción de glucagón
📋 Impacto
Regulación glucémica y cetogénesis
Introducción a las Células Alfa Pancreáticas: Los Guardianes del Glucagón
En el intrincado universo de la fisiología humana, donde cada célula y hormona orquesta una sinfonía metabólica precisa, las células alfa pancreáticas emergen como protagonistas esenciales. Estas diminutas pero poderosas entidades celulares, ubicadas estratégicamente dentro de los islotes de Langerhans en el páncreas, son las principales responsables de la producción y secreción de glucagón, una hormona peptídica con un rol contraintuitivo pero fundamental: elevar los niveles de glucosa en sangre. Lejos de ser un antagonista simplemente de la insulina, el glucagón es un maestro orquestador de la movilización energética, particularmente crítico durante períodos de ayuno, ejercicio prolongado o dietas bajas en carbohidratos, como la cetogénica. Comprender su función es desvelar una capa profunda de nuestra capacidad innata para adaptarnos y sobrevivir en condiciones de escasez energética.
La relevancia de las células alfa y el glucagón trasciende la mera homeostasis glucémica. Su actividad es vital para la flexibilidad metabólica, permitiendo que el cuerpo transite eficientemente entre el uso de glucosa y grasas como fuente de energía. En el contexto del «Glosario Ketocis», donde la adaptación metabólica es la piedra angular, la comprensión de estas células se vuelve indispensable. No solo nos permiten mantener la normoglucemia cuando la ingesta de carbohidratos es limitada, sino que también impulsan procesos clave como la cetogénesis, proveyendo al cerebro y otros tejidos de fuentes alternativas de combustible. Este exhaustivo análisis explorará desde su anatomía y fisiología molecular hasta su impacto en estados metabólicos específicos y estrategias para optimizar su función.
Resumen Clínico
- Función Principal: Las células alfa sintetizan y secretan glucagón, una hormona hiperglucemiante.
- Ubicación Estratégica: Se encuentran en los islotes de Langerhans del páncreas, constituyendo aproximadamente el 15-20% de las células del islote.
- Rol Crucial en Ayuno/Cetosis: Son vitales para mantener la glucemia y activar la producción de cuerpos cetónicos cuando los carbohidratos son escasos, promoviendo la flexibilidad metabólica.
El glucagón es siempre una hormona perjudicial que solo eleva el azúcar en sangre.
El glucagón es esencial para prevenir la hipoglucemia y movilizar energía (glucosa y cuerpos cetónicos) durante el ayuno o dietas bajas en carbohidratos, siendo vital para la flexibilidad metabólica.
Anatomía y Ubicación: El Corazón de los Islotes de Langerhans
El páncreas, un órgano glandular multifuncional, alberga en su porción endocrina los famosos islotes de Langerhans. Estas micro-órganos, dispersos por el tejido pancreático exocrino, son verdaderas factorías hormonales. Aunque los islotes están compuestos por varias poblaciones celulares (alfa, beta, delta, épsilon, PP), las células alfa se distinguen por su abundancia y su papel singular. Constituyen aproximadamente entre el 15% y el 20% del total de células insulares, y su distribución no es aleatoria; suelen ubicarse en la periferia de los islotes, lo que les confiere una ventaja estratégica para la comunicación paracrina con otras células, especialmente las células beta productoras de insulina, que predominan en el centro.
Morfológicamente, las células alfa son células poliédricas con un citoplasma rico en gránulos de secreción, que contienen la prohormona del glucagón. Estos gránulos son liberados mediante exocitosis en respuesta a estímulos específicos. La proximidad de las células alfa a los capilares sanguíneos dentro del islote asegura una rápida liberación del glucagón directamente al torrente circulatorio, permitiendo una acción sistémica casi inmediata. Esta disposición anatómica subraya la importancia de una comunicación intercelular finamente sintonizada dentro del islote, donde la insulina de las células beta puede, por ejemplo, modular la secreción de glucagón de las células alfa.
La Arquitectura del Islote y la Comunicación Paracrina
La organización espacial de las células dentro del islote de Langerhans no es meramente estructural; es funcional. La insulina, secretada por las células beta, ejerce un efecto inhibidor directo sobre las células alfa a través de una comunicación paracrina. Esto significa que la insulina liberada localmente puede suprimir la secreción de glucagón, un mecanismo crucial para evitar una respuesta glucagónica excesiva después de una comida rica en carbohidratos. Por otro lado, la somatostatina, producida por las células delta, también actúa como un potente inhibidor tanto de la insulina como del glucagón, añadiendo otra capa de regulación a este complejo sistema. Esta intrincada red de señalización local es fundamental para mantener la homeostasis glucémica.
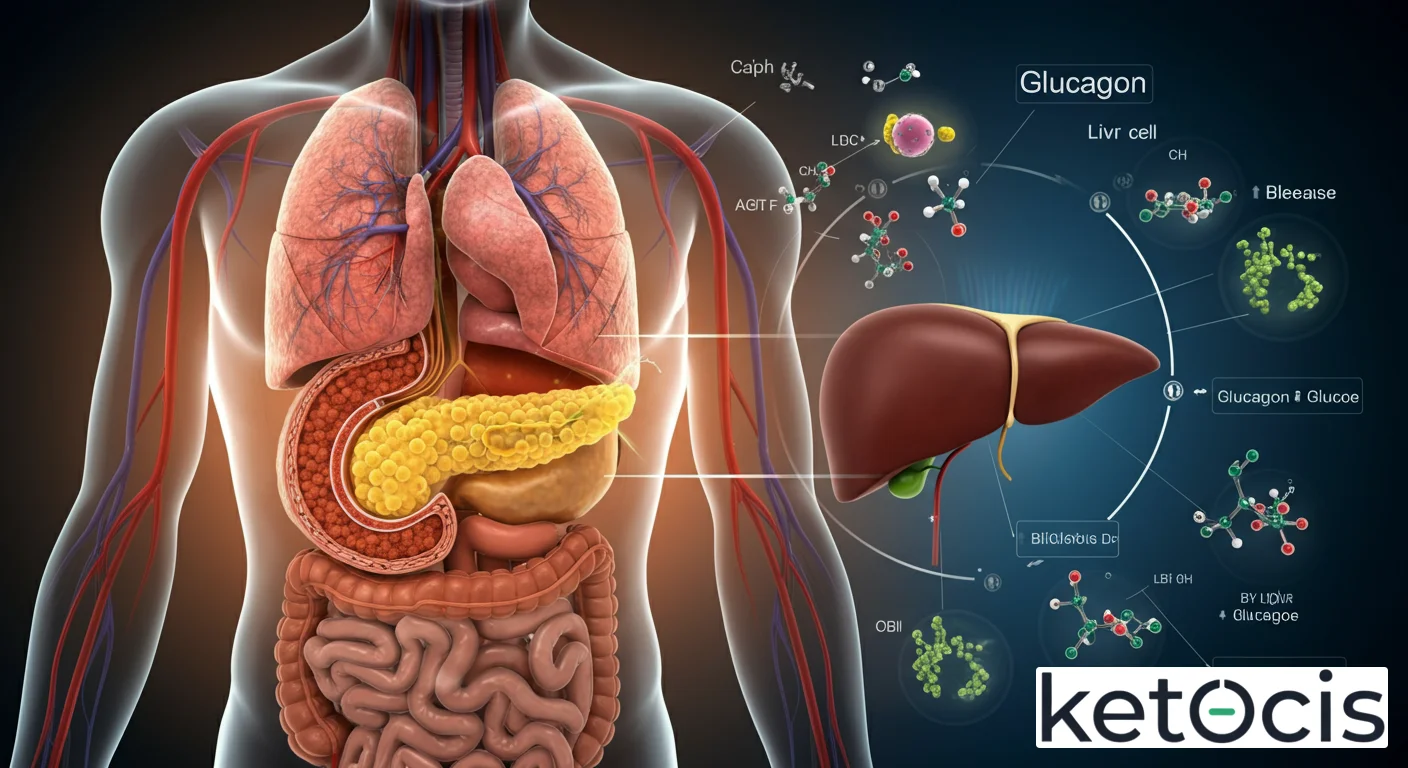
El Glucagón: Origen, Mecanismo de Acción y sus Múltiples Roles
El glucagón, la hormona estrella de las células alfa, es un péptido de 29 aminoácidos derivado de una prohormona más grande, el proglucagón. La síntesis de proglucagón ocurre en el retículo endoplasmático y su procesamiento en el aparato de Golgi, donde se empaqueta en gránulos secretores. La liberación de glucagón es primariamente estimulada por una disminución en los niveles de glucosa en sangre (hipoglucemia), pero también por la ingestión de proteínas (especialmente aminoácidos como la alanina y la arginina), el estrés (a través de la estimulación simpática) y ciertas hormonas gastrointestinales.
Mecanismos Moleculares de Acción
Una vez liberado, el glucagón viaja a través del torrente sanguíneo hasta sus principales órganos diana, siendo el hígado el más importante. En los hepatocitos, el glucagón se une a receptores específicos de glucagón acoplados a proteínas G, lo que desencadena una cascada de señalización intracelular que culmina en la activación de la adenilil ciclasa. Esta enzima produce AMP cíclico (AMPc), un segundo mensajero que activa la proteína quinasa A (PKA). La PKA, a su vez, fosforila diversas enzimas clave, promoviendo dos procesos fundamentales:
- Glucogenólisis Hepática: La descomposición del glucógeno almacenado en el hígado para liberar glucosa a la sangre. Es una respuesta rápida a la hipoglucemia.
- Gluconeogénesis Hepática: La síntesis de glucosa a partir de precursores no carbohidratados, como aminoácidos, lactato y glicerol. Este proceso es más lento pero sostenido, y es crucial durante el ayuno prolongado.
Además de sus efectos sobre el metabolismo de la glucosa, el glucagón también tiene un impacto significativo en el metabolismo lipídico. Promueve la lipólisis en el tejido adiposo, liberando ácidos grasos y glicerol. Los ácidos grasos se convierten en una fuente de energía alternativa para muchos tejidos, y en el hígado, una parte de ellos se desvía hacia la cetogénesis, la producción de cuerpos cetónicos (beta-hidroxibutirato y acetoacetato). Estos cuerpos cetónicos son un combustible cerebral vital durante períodos de escasez de glucosa, como en la cetosis nutricional o el ayuno prolongado.
Antagonistas y Reguladores del Glucagón
La regulación de la secreción y acción del glucagón es un sistema finamente equilibrado:
- Insulina: Como se mencionó, la insulina es el principal antagonista del glucagón. No solo inhibe la liberación de glucagón directamente a nivel del islote, sino que también contrarresta sus efectos hepáticos, promoviendo la captación de glucosa y la síntesis de glucógeno.
- Somatostatina: Secretada por las células delta del páncreas, la somatostatina ejerce un efecto inhibidor general sobre la secreción de casi todas las hormonas del islote, incluyendo el glucagón.
- GLP-1 (Péptido similar al glucagón tipo 1): Esta incretina, liberada por el intestino en respuesta a la ingesta de nutrientes, potencia la secreción de insulina y, de manera crucial, suprime la secreción de glucagón.
- Niveles de Glucosa: Paradójicamente, aunque la hipoglucemia estimula el glucagón, la hiperglucemia lo suprime, reforzando el bucle de retroalimentación negativa que mantiene la homeostasis.
Las Células Alfa en Cetosis y Ayuno: Maestros de la Adaptación Metabólica
Para aquellos inmersos en el mundo de la cetosis nutricional o practicantes del ayuno intermitente, las células alfa pancreáticas son heroínas silenciosas. Su papel durante estos estados metabólicos es absolutamente fundamental para la supervivencia y la adaptación. Cuando la ingesta de carbohidratos se reduce drásticamente o se interrumpe (ayuno), los niveles de glucosa en sangre tienden a disminuir. Esta caída es la señal primaria que activa a las células alfa.
La liberación sostenida de glucagón en estas condiciones asegura que el hígado continúe produciendo glucosa a través de la gluconeogénesis, manteniendo así un suministro mínimo pero vital para aquellos tejidos que aún dependen de ella (como una parte del cerebro y los glóbulos rojos). Pero quizás aún más importante en el contexto de la cetosis, el glucagón es un potente estimulador de la cetogénesis hepática. Al promover la oxidación de ácidos grasos en el hígado, el glucagón desvía los sustratos hacia la formación de cuerpos cetónicos. Estos cuerpos cetónicos se convierten en el combustible preferido para el cerebro, el corazón y muchos otros órganos durante el ayuno o la cetosis, ahorrando glucosa y preservando las reservas proteicas.
Biohacking Metabólico: Potenciando la Señalización del Glucagón
Para optimizar la respuesta de tus células alfa y la sensibilidad al glucagón, considera incorporar el ejercicio de resistencia y la ingesta adecuada de proteínas de alta calidad. El ejercicio, especialmente el entrenamiento de fuerza, puede mejorar la sensibilidad de los tejidos a las hormonas, incluyendo el glucagón, y también puede inducir una liberación transitoria de glucagón que ayuda a movilizar reservas energéticas. Consumir proteínas (especialmente aminoácidos como la arginina y la alanina) en el contexto de una dieta baja en carbohidratos, como la cetogénica, estimula la secreción de glucagón, lo que puede ser beneficioso para la cetogénesis y el mantenimiento de la glucemia sin un aumento significativo de insulina, favoreciendo la flexibilidad metabólica.
Flexibilidad Metabólica: El Legado del Glucagón
La capacidad de nuestro cuerpo para cambiar eficientemente entre la quema de glucosa y la quema de grasas/cetonas se conoce como flexibilidad metabólica. Las células alfa, a través del glucagón, son actores clave en esta flexibilidad. Permiten que el cuerpo no solo sobreviva sino que prospere en una amplia gama de disponibilidades de nutrientes, una adaptación evolutiva crucial. Sin la acción del glucagón, el ayuno prolongado o una dieta cetogénica conducirían rápidamente a una hipoglucemia severa y potencialmente mortal, ya que el cuerpo no podría movilizar sus reservas energéticas de manera efectiva.
Optimización de la Función de las Células Alfa y la Sensibilidad al Glucagón
Mantener la salud y la función óptima de las células alfa es esencial para una buena salud metabólica. Aunque no podemos controlar directamente la actividad de células individuales, ciertas estrategias de estilo de vida pueden influir positivamente en su función y en la sensibilidad de los tejidos al glucagón:
- Dieta Baja en Carbohidratos/Cetogénica: Al reducir la carga de glucosa, se reduce la necesidad de insulina y se permite una respuesta más robusta del glucagón en momentos apropiados, lo que mejora la flexibilidad metabólica y la capacidad del cuerpo para quemar grasa.
- Ayuno Intermitente y Ayuno Prolongado: Estas prácticas inducen un estado de baja glucosa, lo que estimula fisiológicamente a las células alfa a liberar glucagón, promoviendo la gluconeogénesis y la cetogénesis. Esto entrena al cuerpo a ser más eficiente en el uso de grasas como combustible.
- Ejercicio Regular: Tanto el ejercicio aeróbico como el de resistencia pueden mejorar la sensibilidad de los tejidos a la insulina y al glucagón. Durante el ejercicio, el glucagón ayuda a movilizar las reservas de energía para satisfacer las demandas musculares.
- Optimización del Sueño: La privación del sueño y los ritmos circadianos alterados pueden afectar negativamente la homeostasis glucémica y la función hormonal, incluyendo la respuesta del glucagón. Un sueño de calidad es fundamental.
- Manejo del Estrés: El estrés crónico puede activar el sistema nervioso simpático y aumentar la liberación de hormonas del estrés como el cortisol, que pueden influir en la secreción de glucagón e insulina. Técnicas de manejo del estrés son beneficiosas.
- Nutrientes Específicos: Algunos nutrientes, como el cromo y el magnesio, están implicados en la señalización de la insulina y pueden tener efectos indirectos sobre la función del glucagón al mejorar la homeostasis glucémica general.
Consideraciones Patológicas: Cuando las Células Alfa Fallan
Aunque las células alfa son vitales, su disfunción puede contribuir a diversas patologías metabólicas. En la diabetes tipo 1, la destrucción autoinmune de las células beta a menudo va acompañada de una regulación alterada de las células alfa, lo que puede llevar a una secreción excesiva de glucagón que exacerba la hiperglucemia. En la diabetes tipo 2, a pesar de la resistencia a la insulina, a menudo se observa una secreción inapropiadamente alta de glucagón, lo que contribuye a la hiperglucemia crónica.
Existen también tumores raros de las células alfa, conocidos como glucagonomas, que secretan cantidades excesivas de glucagón. Estos tumores pueden causar un síndrome caracterizado por erupciones cutáneas (eritema necrolítico migratorio), pérdida de peso, diabetes y anemia, debido a los efectos hiperglucemiantes y catabólicos del glucagón descontrolado.
Alerta Metabólica: El Mito del Glucagón como «Hormona Maligna»
Existe una percepción errónea común, especialmente en el contexto de la diabetes, de que el glucagón es intrínsecamente una «hormona mala» debido a su capacidad para elevar la glucosa en sangre. Sin embargo, este es un mito peligroso que ignora su función fisiológica esencial. El glucagón no es el enemigo; es un componente vital de nuestra maquinaria metabólica, indispensable para prevenir la hipoglucemia y para movilizar las reservas energéticas durante el ayuno o la cetosis. Su disfunción o secreción inapropiada en enfermedades como la diabetes es el problema, no su existencia o función normal. Ignorar su papel positivo puede llevar a estrategias nutricionales o terapéuticas subóptimas que comprometan la flexibilidad metabólica y la salud a largo plazo.
Conclusión: Las Células Alfa, Pilares de la Salud Metabólica
Las células alfa pancreáticas son mucho más que simples productoras de glucagón; son guardianes de nuestra estabilidad energética y arquitectas de nuestra flexibilidad metabólica. Desde su ubicación estratégica en los islotes de Langerhans hasta la intrincada señalización molecular que controla la liberación de glucosa y la producción de cuerpos cetónicos, su función es indispensable para la vida. Su papel se magnifica en estados de ayuno y cetosis, donde orquestan la movilización de grasas y la síntesis de combustibles alternativos para el cerebro y otros tejidos. Comprender y optimizar la función de estas células, a través de estilos de vida que promuevan la flexibilidad metabólica, es un paso fundamental hacia una salud metabólica robusta y una mayor resiliencia frente a los desafíos nutricionales. Lejos de ser un villano, el glucagón y las células alfa son aliados cruciales en la búsqueda de la vitalidad y el bienestar.
Preguntas Frecuentes Relacionadas
¿Cuánto tiempo tarda el proceso metabólico?
El tiempo varía según el metabolismo individual y la adherencia a la restricción de carbohidratos, pero generalmente toma de 2 a 4 días en condiciones estrictas.
¿Cómo mido mis niveles de forma óptima?
Se recomiendan los medidores de sangre para mayor precisión clínica (miden beta-hidroxibutirato), aunque existen opciones de aliento y tiras de orina para principiantes.
¿Es normal sentir fatiga al inicio?
Sí, durante la fase de adaptación es común experimentar la «gripe keto». Mantener una óptima hidratación y reponer electrolitos (sodio, potasio, magnesio) mitiga drásticamente estos efectos.
Explorar Glosario Médico
Explora Nuestros Centros Temáticos
Tu Panel Metabólico
Sincroniza tus registros y monitorea tu progreso en tiempo real con Ketocis Tracker.
Directorio de Recetas Keto
Explora nuestra base de datos completa de platillos bajos en carbohidratos.